Introduzione
Il parto cesareo può ridurre efficacemente la mortalità materna e neonatale e la morbilità in presenza di complicanze, come l’emorragia antepartum, il disagio fetale, la presentazione fetale anormale e la malattia ipertensiva.1 Nel corso degli ultimi 3 decenni, i tassi di parto cesareo in tutto il mondo hanno visto un aumento di oltre 3 volte, da circa il 6% nel 1990 al 21% nel 2015, con sostanziali variazioni tra e all’interno dei paesi.1 Non esistono informazioni precise sui tassi di parto cesareo appropriati a livello di popolazione, anche se la comunità sanitaria internazionale considera il 10%-15% un tasso ottimale.2 Le preoccupazioni per la salute pubblica sono state sollevate perché l’accesso al parto cesareo indicato dal punto di vista medico può essere difficile in contesti con scarse risorse e il parto cesareo non necessario può essere effettuato in contesti con risorse elevate.1,3,4
Nonostante sia una procedura salvavita in presenza di complicazioni, nessuna prova, a nostra conoscenza, indica che il parto cesareo, se non indicato, sia benefico per la prole. Al contrario, studi precedenti hanno riportato risultati negativi per la salute della prole nata con il parto cesareo, compresa l’obesità,5,6 allergia,6 asma,6,7 diabete di tipo 1,8 e la leucemia linfoblastica acuta.9 Il parto cesareo ha anche una potenziale associazione con lo sviluppo precoce del cervello. Studi precedenti hanno riportato un peggiore sviluppo cognitivo infantile10 e tassi più elevati di disturbi dello spettro autistico (ASD) associati al parto cesareo.11 Non è chiaro se il parto cesareo sia associato ad un aumento dei rischi di altri disturbi dello sviluppo neurologico e psichiatrico.
Studi precedenti4,10,12 hanno discusso i meccanismi biologici ipotizzati che possono spiegare le associazioni tra parto cesareo e risultati negativi per la salute della prole. Per esempio, il parto cesareo potrebbe alterare lo sviluppo immunitario attraverso la perturbazione della colonizzazione batterica, disturbando l’attivazione immunitaria e sensoriale attraverso la mancanza di risposta allo stress o modificando la regolazione epigenetica nella metilazione del DNA.4,10,12 Inoltre, questi effetti negativi possono variare a seconda che il parto cesareo venga effettuato prima dell’inizio del travaglio (cioè, parto cesareo elettivo) o dopo (cioè, parto cesareo d’emergenza).13 Il parto cesareo elettivo può essere programmato dagli ostetrici in presenza di indicazioni mediche14 (ad esempio, presentazione podalica, sproporzione cefalopelvica) o richiesta dalla madre a causa di preferenze culturali, precedenti esperienze di nascita negative o paura della nascita,15,16 che può indicare una vulnerabilità genetica a fattori associati a cambiamenti psicologici, come lo stress, e associati a loro volta a malattie neurosviluppatorie o psichiatriche nella prole. Tuttavia, il parto cesareo d’emergenza si verifica in situazioni più traumatiche (ad esempio, grave sofferenza fetale, preeclampsia) che sono associati a molteplici esiti negativi del parto.13 Il parto cesareo d’urgenza e il parto cesareo d’urgenza sono caratterizzati da diversi fattori e quindi possono essere associati in modo differenziato a esiti neurosviluppatori e psichiatrici.
Per colmare queste lacune della letteratura, abbiamo condotto una revisione sistematica e una meta-analisi degli studi osservazionali per quantificare l’entità dell’associazione tra parto cesareo e una serie di esiti neuro-sviluppatori e psichiatrici rispetto al parto vaginale. Inoltre, abbiamo indagato se il tipo di parto cesareo (elettivo o di emergenza) o il parto vaginale assistito (cioè che comporta l’uso del vuoto o del forcipe), rispetto al parto vaginale non assistito, sono stati associati in modo differenziato con gli esiti dello sviluppo neurologico e psichiatrico nella prole.
Metodi
Strategia di ricerca
Abbiamo riportato questa revisione sistematica e meta-analisi in conformità con le linee guida per la segnalazione di revisioni sistematiche e meta-analisi (PRISMA) e meta-analisi degli studi osservazionali in epidemiologia (MOOSE). Lo studio è stato preregistrato con l’International Prospective Register of Systematic Reviews (PROSPERO identifier CRD42018108298) prima dell’estrazione dei dati e delle analisi. Abbiamo cercato Ovidio MEDLINE, Embase, Web of Science e PsycINFO dall’inizio al 19 dicembre 2018, senza restrizioni di lingua, data o ubicazione. La strategia di ricerca è stata sviluppata in collaborazione con gli specialisti dell’informazione della Biblioteca del Karolinska Institutet. I termini di ricerca includevano tutti i principali disturbi mentali nel Manuale Diagnostico e Statistico dei Disturbi Mentali (Quinta Edizione) (DSM-5). La strategia di ricerca per ogni banca dati è descritta in dettaglio nella eTabella 1 del supplemento. Abbiamo controllato le liste di riferimento delle revisioni rilevanti per gli studi supplementari.
Selezione dello studio
Abbiamo incluso studi osservazionali che hanno permesso di stimare le associazioni tra la modalità ostetrica del parto (cesareo vs parto vaginale) e i disturbi dello sviluppo neurologico e psichiatrico nella prole. Gli studi sono stati inclusi indipendentemente dal metodo di accertamento dell’esposizione (ad esempio, autodenuncia o registri di nascita). Per massimizzare la qualità del lavoro incluso, abbiamo incluso gli studi solo se le diagnosi di esito sono state valutate attraverso interviste strutturate o utilizzando criteri diagnostici standardizzati (ad esempio, Classificazione Internazionale delle Malattie, DSM, o equivalente). Sono stati esclusi gli esiti auto-rappresentati o dichiarati dal caregiver. Abbiamo inoltre escluso articoli di revisione, capitoli di libri, abstract di conferenze e dissertazioni. Gli articoli in lingue diverse dall’inglese sono stati tradotti da un madrelingua o utilizzando Google Translate. Due ricercatori (T.Z. e L.S.-C. o A.V.-P.) hanno vagliato e selezionato gli articoli in modo indipendente, prima sulla base dei titoli e degli abstract e poi esaminando i testi completi; le discrepanze sono state risolte attraverso una discussione con un ricercatore senior (A.S.).
Estrazione dei dati e valutazione della qualità
Due ricercatori (T.Z. e L.S.-C. o A.V.-P.) hanno estratto i dati in modo indipendente utilizzando fogli di calcolo Excel predefiniti (Microsoft Corp). I disaccordi sono stati risolti attraverso la discussione. Le variabili estratte includevano il paese, la fonte dei dati, il disegno dello studio, l’età della prole, l’esposizione, il metodo di accertamento dell’esposizione, la diagnosi, gli strumenti diagnostici, le covariate controllate per mezzo di aggiustamenti o corrispondenze, la dimensione del campione, se lo studio riportava il parto cesareo elettivo e d’emergenza o il parto vaginale assistito e non assistito separatamente e i partecipanti allo studio in ogni gruppo, e le stime del rischio (ad esempio, i rapporti di probabilità [OR], i rapporti di rischio). Se lo studio originale riportava dati su diversi risultati, le informazioni su ciascun risultato sono state recuperate separatamente. Se gli studi non riportavano la dimensione dell’effetto per l’associazione degli interessi, abbiamo calcolato gli OR dai dati grezzi. Quando sono stati identificati dati duplicati, abbiamo estratto i dati dalla dimensione del campione più grande per gli esiti rilevanti (le caratteristiche degli articoli esclusi a causa dei dati duplicati sono presentati nella eTabella 2 del supplemento).
Abbiamo valutato la qualità metodologica di ogni studio utilizzando la Scala di Newcastle-Ottawa.17 Due ricercatori (T.Z. e L.S.-C. o A.V.-P.) hanno valutato e ottenuto un punteggio indipendente per ogni studio secondo i criteri prestabiliti. Abbiamo giudicato la qualità dello studio come alta se il punteggio era di almeno 7 punti (su un possibile 9) o comunque basso.
Analisi statistica
In primo luogo, abbiamo esaminato l’associazione tra la nascita per parto cesareo e il parto vaginale e ogni risultato nella prole separatamente, utilizzando modelli di effetti casuali.18 Abbiamo riportato i risultati ottenuti dopo aver messo in comune le stime più corrette di ogni singolo studio come OR con il 95% di IC. In secondo luogo, abbiamo usato lo stesso approccio per esplorare le associazioni di parto cesareo elettivo, parto cesareo d’emergenza e parto vaginale assistito rispetto al parto vaginale non assistito con il rischio di disturbi dello sviluppo neurologico e psichiatrico nella prole. Se gli studi originali riportavano i risultati delle analisi dei dati della popolazione e dei confronti tra fratelli e sorelle,19,20,21,22,23,24 abbiamo recuperato il primo per ridurre l’eterogeneità legata alle potenziali differenze nelle popolazioni studiate. Per 8 studi19,20,21,22,23,24,25,26 che non riportava gli OR ma riportava i rapporti di rischio, abbiamo calcolato gli OR grezzi a partire dai dati riportati nell’articolo utilizzando una tabella 2×2.
L’eterogeneità statistica tra gli studi è stata valutata utilizzando le statistiche Q e I2. Per la statistica Q, un P<<.10 a due facce è stato considerato come rappresentativo di un’eterogeneità statisticamente significativa, mentre i valori I2 del 25%, 50% e 75% sono stati considerati come eterogeneità bassa, moderata e alta, rispettivamente.27 Se 10 o più studi originali sono stati inclusi nella meta-analisi per un risultato, sono state applicate meta-regolazioni univariate sull’anno di pubblicazione, la percentuale di utilizzo del parto cesareo, il disegno dello studio, lo stato del reddito del paese e l’accertamento dell’esposizione per valutare se erano responsabili dell’eterogeneità. Abbiamo valutato la presenza di potenziali pregiudizi di pubblicazione per ogni risultato utilizzando i test Egger e visualizzati da grafici ad imbuto.28 Se i test Egger hanno rivelato una potenziale distorsione di pubblicazione, abbiamo utilizzato il diagramma ad imbuto migliorato il contorno e il metodo di trim and fill non parametrico di Duval e Tweedie per testare ulteriormente i dati.29
Inoltre, abbiamo effettuato analisi per sottogruppi per individuare eventuali differenze nell’associazione tra nascita da parto cesareo e parto vaginale e ogni risultato per i seguenti 6 moderatori: stato del paese (paesi ad alto e medio reddito, secondo la Banca Mondiale),30 percentuale di parto cesareo nello studio (inferiore rispetto a quella superiore al 15% come indicatore proxy per il parto cesareo non necessario),2 l’accertamento dell’esposizione (cartelle cliniche vs. autodenuncia), il sesso della prole, se le misure di rischio sono state adeguate all’anamnesi psichiatrica dei genitori e la qualità dello studio (alta vs. bassa). I risultati delle analisi dei sottogruppi sono stati riportati se in ogni strato erano presenti almeno 3 studi originali. Abbiamo anche eseguito analisi di influenza (la cosiddetta analisi leave-1-out) rimuovendo iterativamente 1 studio alla volta per confermare che i risultati non sono stati influenzati da un singolo studio. Infine, abbiamo effettuato analisi di sensibilità utilizzando le stime meno corrette o grezze di ogni studio per valutare se la dimensione dell’effetto cumulativo era sensibile alla strategia di aggiustamento.
Tutte le analisi sono state eseguite in Stata, versione 15.1 (StataCorp). Una P<0,05 a due facce è stata considerata statisticamente significativa.
Risultati
Abbiamo identificato 6953 articoli, di cui 549 riassunti sono stati selezionati per una valutazione dettagliata (Figura 1). Un totale di 61 studi, che comprendono 67 campioni indipendenti e 20 607 935 consegne, hanno soddisfatto i nostri criteri di inclusione. Le caratteristiche principali degli studi inclusi sono presentate nella Tabella 1, e le variabili corrette e/o abbinate in ogni studio sono presentate nella eTabella 3 del Supplemento. Dei 61 studi inclusi, 27 studi20,23,31,32,33,34,35,36,37,38,39,40,41,42,43,44,45,46,47,48,49,50,51,52,53,54,83 riferito sull’associazione del parto cesareo con una diagnosi di ASD (59-795 casi), 13 studi19,24,42,52,55,56,57,58,59,60,61,62,63 con disturbo da deficit di attenzione/iperattività (ADHD) (92-718 casi), 3 studi42,64,65 con disabilità intellettiva (485 casi), 3 studi22,66,67 con disturbi da tic (6181 casi), 4 studi25,26,68,69 con disturbi alimentari (4550 casi), 3 studi21,70,71 con disturbo ossessivo-compulsivo (OCD; 7295 casi), 5 studi72,73,74,75,76 con depressione maggiore o psicosi affettive (8561 casi), e 7 studi73,77,78,79,80,81,82 con psicosi non affettive (7195 casi). La qualità degli studi è stata definita elevata per 18 su 22 coorti (82%) e 20 su 40 studi di controllo dei casi (50%). I punteggi di sintesi della valutazione della qualità sono riportati nella Tabella 1.
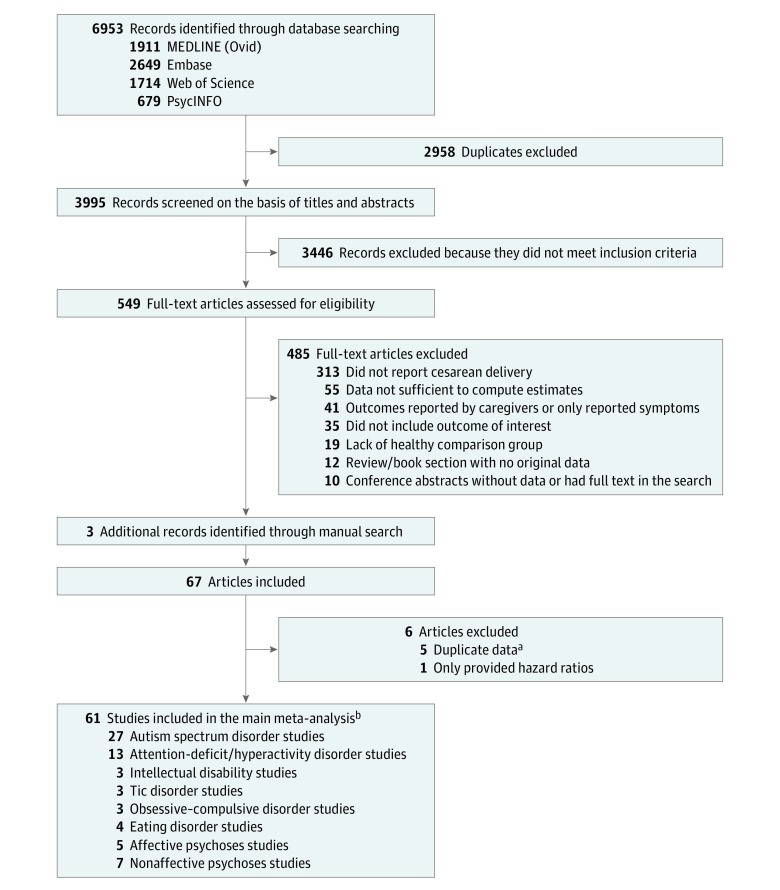
Figura 1.Elementi di segnalazione preferiti per le revisioni sistematiche e le meta-analisi (PRISMA) Diagramma di flussoLe caratteristiche di questi studi sono presentate nella eTabella 2 del supplemento.bAlcuni studi riguardano associazioni con più di 1 risultato.
| Fonte: | Studio | N. di partecipanti | Risultato(i) | Risultato | Età della prole | Newcastle -Punteggio di Ottawa | |||
|---|---|---|---|---|---|---|---|---|---|
| Posizione | Periodo | Design | Consegna cesarea | Consegna vaginale | |||||
| ASD | |||||||||
| Matsuishi et al,31 1999 | Giappone | 1983-1987 | Case-control | 18 | 205 | Disturbo autistico | DSM-III-R | 2-5 y | 4 |
| Mrozek-Budzyn et al,32 2013 | Polonia | 2007 | Case-control | 74 | 204 | Infanzia o autismo atipico | Codici ICD-10 F84.0 e F84.1 | 2-15 y | 5 |
| Hamadé et al,83 2013 | Libano | 2012 | Case-control | 31872 | 84 023 | Disturbo autistico | DSM-IV-TR | 3-27 y | 4 |
| Maramara et al,33 2014 | Stati Uniti | 2000-2006 | Case-control | 31 872 | 84 023 | Disturbo autistico, PDD-NOS o sindrome di Asperger | DSM-IV-TR | NR | 2 |
| Burstyn et al,34 2010 | Canada | 1998-2008 | Coorte | 49 456 | 170 572 | ASD | Codici ICD-9 299.0 e 299.8 | 4-10 y | 8 |
| Axelsson et al,20 2019 | Danimarca | 1997-2014 | Coorte | 119 433 | 560 440 | ASD | Codici ICD-10 F84.0, F84.1, F84.5, F84.8 | 4-17 y | 9 |
| Maimburg e Vaeth,35 2006 | Danimarca | 1990-1999 | Case-control | 633 | 4099 | Autismo infantile | Codice ICD-8 codice 299.0 e codice ICD-10 F84.0 | Età media alla diagnosi, 4,6 anni | 8 |
| Dodds et al,36 2011 | Canada | 1990-2002 | Coorte | 26 754 | 102 948 | ASD | Codice ICD-9 codice 299 e codice ICD-10 F84 | 2-15 y | 7 |
| Chien et al,37 2015 | Taiwan | 2004-2007 | Coorte | 174 376 | 362 297 | Autismo infantile | Codice ICD-9 299.0 | 2-6 y | 9 |
| Curran et al,23 2015 | Svezia | 1982-2011 | Coorte | 340 108 | 2 357 206 | ASD | Codice ICD-9 codice 299 e codice ICD-10 F84 | 4-29 y | 9 |
| Guisso et al,38 2018 | Libano | NR | Case-control | 125 | 189 | ASD | DSM-IV e DSM-5 | 2-18 y | 7 |
| Yip et al,39 2017 | Norvegia | 1984-2004 | Coorte | Norvegia: 127 922; Finlandia: 156 863; WA: 65 953 | Norvegia: 924 475; Finlandia: 891 684; WA: 279 228 | ASD | ICD-8, ICD-9, ICD-10 e DSM-IV | 5-25 y | 9 |
| Finlandia | 1987-2004 | ||||||||
| WA | 1984-1999 | ||||||||
| Schieve et al,40 2014 | Stati Uniti | 1994-2002 | Case-control | NR | NR | ASD | DSM-IV-TR | 8 y | 6 |
| 2000-2008 | |||||||||
| Haglund e Källén,41 2011 | Svezia | 1980-2005 | Case-control | 7434 | 61 530 | Disturbo autistico, autismo infantile, sindrome di Asperger | Codici DSM-III/IV 299.00, 299.80; codici ICD-10 F84.0, F98.5. Criteri Gillberg | 2.5-20 y | 7 |
| Chen et al,42 2017 | Taiwan | 2005-2010 | Coorte | 6285 | 12 698 | Autismo | DSM-5 | 5.5 y | 9 |
| Polo-Kantola et al,43 2014 | Finlandia | 1990-2007 | Case-control | 3349 | 17 117 | Autismo infantile, PDD e sindrome di Asperger | Codice ICD-9 codice 299.x, codice ICD-10 F84.x | 2-17 y | 8 |
| Duan et al,44 2014 | Cina | 2011-2013 | Case-control | 287 | 285 | Autismo infantile | DSM-IV e Scala di valutazione dell’autismo infantile | 3-6 y | 5 |
| Durkin et al,45 2015 | Stati Uniti | 1994-2008 | Case-control | 4624 | 26 843 | ASD compreso il disturbo autistico, PDD-NOS e sindrome di Asperger | Codici DSM-IV-TR e ICD-9 | 8 y | 7 |
| Eriksson et al,46 2012 | Svezia | 2002-2008 | Case-control | 23 286 | 94 242 | ASD | Diagnosi clinica | 20-54 mo | 5 |
| Hultman et al,47 2002 | Svezia | 1974-1993 | Case-control | 352 | 2096 | Autismo infantile | Codice ICD-9 299A | <10 anni (età media, 4,4 anni per i ragazzi e 4,6 anni per le ragazze) | 8 |
| Kissin et al,48 2015 | Stati Uniti | 1996-2011 | Coorte | 27 152 | 15 231 | Disturbo autistico | Codice DSM-IV 299.0 | 5 y | 6 |
| Glasson et al,49 2004 | Australia | 1980-1999 | Case-control | 380 | 1398 | ASD, tra cui autismo, PDD-NOS e sindrome di Asperger | DSM-III e DSM-IV | 4-19 y | 8 |
| Zhang et al,50 2010 | Cina | 2007 | Case-control | 77 | 104 | Autismo | ICD-10 e Scala di valutazione dell’autismo infantile | 3-21 y | 5 |
| El-Baz et al,51 2011 | Egitto | 2008-2010 | Case-control | 89 | 213 | Autismo | DSM-IV-TR | 2-13 y | 4 |
| Ji et al,52 2018 | Stati Uniti | 1998-2016 | Case-control | 214 | 434 | ASD | Codici ICD-9 299.0, 299.00, 299.01, 299.8, 299.80, 299.81, 299.9, 299.90, 299.91 e ICD-10 codici F84.0, F84.8, F84.9 | Età media alla prima diagnosi di ADHD, 7 anni | 6 |
| Winkler-Schwartz et al,53 2014 | Canada | 1991-2013 | Coorte | 35 | 48 | ASD | DSM-IV | 3-17 y | 5 |
| Al-Jammas e Al-Dobooni,54 2012 | Iraq | 2011-2012 | Case-control | 19 | 81 | Autismo, disturbo di Asperger, sindrome di Rett | DSM-IV-TR | 1.5-7 y | 3 |
| ADHD | |||||||||
| Çak e Gökler, 55 2013 | Turchia | 2003-2008 | Coorte | 80 | 12 | ADHD | K-SADS-PL e DSM-IV | 5 y | 5 |
| Murray et al,56 2016 | Regno Unito, Brasile | ALSPAC:1991 a NR; Pelotas: 2004 a NR | Coorte | NR | NR | Qualsiasi diagnosi di ADHD, compresa l’ADHD iperattiva-impulsiva, l’ADHD disattenta e l’ADHD combinata | Sviluppo e valutazione del benessere sulla base dei criteri del DSM-IV | 7 y | 7 |
| Yeo et al,57 2015 | Corea del Sud | 2012-2013 | Case-control | 34 | 46 | ADHD | DSM-IV e K-SADS-PL | 6-12 y | 5 |
| Gustafsson e Källén,58 2011 | Svezia | 1986-1996 | Case-control | 2996 | 29 016 | ADHD | DSM-III-R e DSM-IV | Età alla diagnosi, da 5 a 17 anni | 6 |
| Axelsson et al,19 2019 | Danimarca | 1997-2014 | Coorte | 117 863 | 553 727 | ADHD o disturbo da deficit di attenzione | Codice ICD-8 codice 308.01 o ICD-10 codici F90 e F988 o ≥2 prescrizioni riscattate per i farmaci per l’ADHD | 4-17 y | 8 |
| Silva et al,59 2014 | Australia | 1981-2003 | Case-control | 8863 | 34 829 | ADHD | DSM-IV o ICD-10 | 4-25 y | 8 |
| Curran et al,24 2016 | Svezia | 1990-2011 | Coorte | 238 687 | 1483 861 | ADHD | ICD-10 codici F90 e F98.8 o prescrizione degli psicostimolanti metilfenidato (codice ATC: N06BA04), anfetamina (N06BA01), dexamfetamina (N06BA02), o l’inibitore noradrenergico della ricaptazione atomoxetina (N06BA09) | 3-21 y | 9 |
| Sucksdorff et al,60 2018 | Finlandia | 1991-2011 | Case-control | 8034 | 40 963 | ADHD | Codice ICD-9 codice 314 e codice ICD-10 F90 | 2-20 y | 8 |
| Chen et al,42 2017 | Taiwan | 2005-2010 | Coorte | 6320 | 12 758 | ADHD | DSM-5 | 5.5 y | 9 |
| Ketzer et al,61 2012 | Brasile | 2001-2007 | Case-control | NR | NR | Tipo ADHD-inattento | K-SADS-PL e DSM-IV | 6-17 y | 8 |
| Halmøy et al,62 2012 | Norvegia | 1967-2005 | Case-control | 69051 | 1 103 345 | ADHD | DSM-IV o ICD-10 | 18-38 y | 8 |
| Ji et al,52 2018 | Stati Uniti | 1998-2016 | Case-control | 267 | 525 | ADHD | ICD-9 codici 314.00, 314.01, 314.1, 314.2, 314.8, o 314.9 o ICD-10 codici F90.0, F90.1, F90.2, F90.8, o F90.9 | Età media alla prima diagnosi di ADHD, 7 anni | 6 |
| Amiri et al,63 2012 | Iran | 2009 | Case-control | 162 | 168 | ADHD | K-SADS-PL | Età media, 9,2 anni per i casi e 9,02 anni per i controlli | 5 |
| Disabilità Intellettuale | |||||||||
| Chen et al,42 2017 | Taiwan | 2005-2010 | Coorte | 6360 | 12 825 | Disabilità di apprendimento | DSM-V | 5.5 y | 9 |
| Sussmann et al,64 2009 | Regno Unito | NR | Case-control | 16 | 74 | Incapacità di intendere e di volere | Wechsler Intelligence Scale e ICD-10 | 13-22 y | 6 |
| Bilder et al,65 2013 | Stati Uniti | 1994-2002 | Case-control | 2679 | 14 387 | Disabilità di apprendimento | ICD-9 | 8 y | 7 |
| Disturbi del Tic | |||||||||
| Leivonen et al,66 2016 | Finlandia | 1991-2010 | Case-control | 581 | 2961 | Sindrome di Tourette | Codice ICD-9 codice 3072D, codice ICD-10 F95.2 | NR | 8 |
| Brander et al, 22 2018 | Svezia | 1973-2013 | Coorte | 336 063 | 2 611 439 | Sindrome di Tourette e disturbi cronici del tic | ICD-8 codice 306.2, ICD-9 codice 307C, e ICD-10 codici F95.0, F95.1, F95.2, F95.8, F95.9 | 10-40 y | 9 |
| Cubo et al,67 2014 | Spagna | 2007-2009 | Case-control | 31 | 122 | Disturbo da tic | DSM-IV-TR | 6-16 y | 7 |
| Disturbi alimentari | |||||||||
| Razaz et e Cnattingius,26 2018 | Svezia | 1992-2012 | Coorte | 53 807 | 428 768 | Anoressia nervosa | Codice ICD-9 codice 307B o ICD-10 codici F500 e F501 | 10-20 y | 8 |
| Cnattingius et al,68 1999 | Svezia | 1973-1984 | Case-control | 387 | 4299 | Anoressia nervosa | Codice ICD-9 307B | 10-21 y | 7 |
| Micali et al,69 2015 | Regno Unito | NR | Coorte | NR | NR | Disturbi alimentari | Questionario d’esame per i disturbi alimentari | Età media alla valutazione, 20,8 anni | 7 |
| Hvelplund et al,25 2016 | Danimarca | 1997-2010 | Coorte | 173 937 | 727 290 | Disturbo dell’alimentazione e del cibo | Codici ICD-10 F98.2 e F50.8 | 0-48 mo | 9 |
| OCD | |||||||||
| Brander et al,21 2016 | Svezia | 1973-2013 | Coorte | 248 840 | 2 137 846 | OCD | Codice ICD-10 F42 | 17-40 y | 9 |
| Geller et al,70 2008 | Stati Uniti | NR | Case-control | 47 | 132 | OCD | K-SADS-PL, scala ossessiva compulsiva Yale-Brown per bambini e DSM-IV | Età media, 11,6 anni | 5 |
| Vasconcelos et al,71 2007 | Brasile | NR | Case-control | 47 | 91 | OCD | SCID-I/P e K-SADS | 11-44 y | 3 |
| Psicosi affettive e disturbo depressivo maggiore | |||||||||
| Hultman et al,72 1999 | Svezia | 1973-1994 | Case-control | 89 | 1099 | Psicosi affettive | Codice ICD-9 296 | 15-21 y | 7 |
| O’Neill et al,73 2016 | Svezia | 1982-2011 | Coorte | 125 356 | 1 215 881 | Disturbo affettivo bipolare, mania con sintomi psicotici, episodio depressivo grave con sintomi psicotici e disturbo depressivo ricorrente; episodio attuale grave con sintomi psicotici | Codici ICD-10 F31, F30.2, F32.3, F33.3 | 16-29 y | 9 |
| Bain et al,74 2000 | Regno Unito | 1971-2000 | Case-control | NR | NR | Psicosi affettiva | ICD-9 codici 296.0-296.9 e ICD-10 codici F30, F31, F32.2, F32.3, F33.2, F33.3 | 18-26 | 5 |
| Chudal et al,75 2014 | Finlandia | 1983-2008 | Case-control | 320 | 1792 | Disturbo bipolare | Codici ICD-9 2962, 2963, 2964, 2967 e ICD-10 codice F31.X | 10-21 y | 8 |
| Gourion et al,76 2008 | Canada | 1986-2005 | Coorte | NR | NR | Grave disturbo depressivo | DSM-III-R e DSM-IV | 21 y | 8 |
| Psicosi non efficaci | |||||||||
| Ordoñez et al,77 2005 | Stati Uniti | NR | Coorte | NR | NR | Schizofrenia infantile | K-SADS-PL e DSM-IV | 12 y | 3 |
| Karlsson et al,78 2012 | Svezia | 1975-2003 | Case-control | 85 | 679 | Schizofrenia, disturbi schizoaffettivi, disturbi deliranti persistenti, disturbo delirante indotto, disturbi psicotici acuti e transitori, psicosi non organica non specificata, disturbo schizotipico | Codici DSM-IV 295.x, 297.1, 297.3, 298.8, 298.9, 301.22; codici ICD-9 codici 295.x, 297, 298 esclusi A e B e codice ICD-10 F20-25, F28-29 | <28 y | 7 |
| Jones et al,79 1998 | Finlandia | 1966-1993 | Case-control | 47 | 1097 | Schizofrenia | Codici DSM-III-R 295.1, 295.2, 295.3, 295.6, o 295.9 | 16-28 y | 8 |
| Harrison et al,80 2003 | Svezia | 1973-1997 | Coorte | 60 110 | 635 915 | Psicosi non efficace | ICD-9 codice 295, 297-298, ICD-10 codice F20-29 | 16-26 y | 7 |
| O’Neill et al,73 2016 | Svezia | 1982-2011 | Coorte | 125 155 | 1 213 931 | Schizofrenia, disturbo schizotipico, disturbi deliranti persistenti, disturbi psicotici acuti e transitori, disturbi deliranti indotti, disturbi schizoaffettivi, altri disturbi psicotici non organici, e psicosi non organica non specificata | Codici ICD-10 F20-29 | 16-29 y | 9 |
| Kendell et al,81 2000 | Regno Unito | 1971-1996 | Case-control | NR | NR | Schizofrenia | Codici ICD-9 295.0-259.9, ICD-10 codici F20.0-20.3 e F20.5-20.9 | 18-25 y | 7 |
| Byrne et al,82 2000 | Irlanda | 1972-1992 | Case-control | 15 | 832 | Schizofrenia | Codici ICD-9 295.0-295.9 | NR | 5 |

Figura 1.Elementi di segnalazione preferiti per le revisioni sistematiche e le meta-analisi (PRISMA) Diagramma di flussoLe caratteristiche di questi studi sono presentate nella eTabella 2 del supplemento.bAlcuni studi riguardano associazioni con più di 1 risultato.
Associazione meta-analitica tra parto cesareo e disturbi dello sviluppo neurologico e psichiatrico
I risultati della meta-analisi per il primo obiettivo hanno rivelato che la nascita per parto cesareo era significativamente associata ad un aumento delle probabilità che la progenie fosse diagnosticata con ASD (OR, 1,33; 95% CI, 1,25-1,41) e ADHD (OR, 1,17; 95% CI, 1,07-1,26) rispetto alla nascita per parto vaginale (Figura 2). L’entità delle stime era simile o superiore per altri esiti neurosviluppatori e psichiatrici, ma le associazioni non erano statisticamente significative (forse a causa del numero limitato di studi): disabilità intellettive (OR, 1,83; 95% IC, 0,90-3,70), OCD (OR, 1,49; 95% CI, 0,87-2,56), disturbi tic (OR, 1,31; 95% CI, 0,98-1,76), e disturbi alimentari (OR, 1,18; 95% CI, 0,96-1,47). L’OR per la depressione/psicosi affettiva era 1,06 (95% IC, 0,98-1,14) e per le psicosi non affettive era 0,97 (95% CI, 0,78-1,21) (Figura 3).
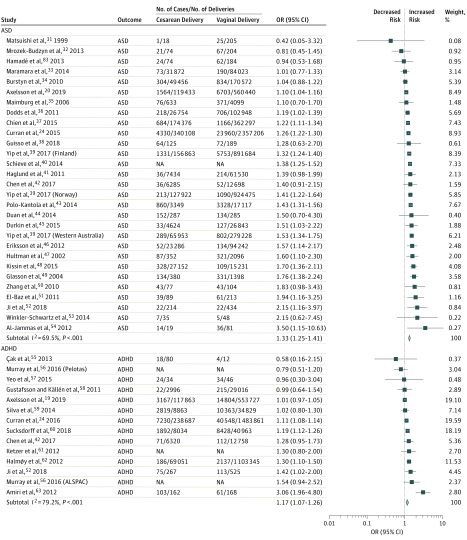
Figura 2.Figura 2. Trama forestale dei risultati delle meta-analisi degli effetti casuali stratificati dal Disturbo dello spettro autistico (ASD) e dal Disturbo da deficit di attenzione/iperattività (ADHD)Trama forestale dei rapporti di probabilità (OR) negli studi che indagano le associazioni tra il parto cesareo e ogni risultato. I diamanti mostrano una stima complessiva messa in comune per ogni risultato. ALSPAC indica Avon Longitudinal Study of Parents and Children; NA, non disponibile.
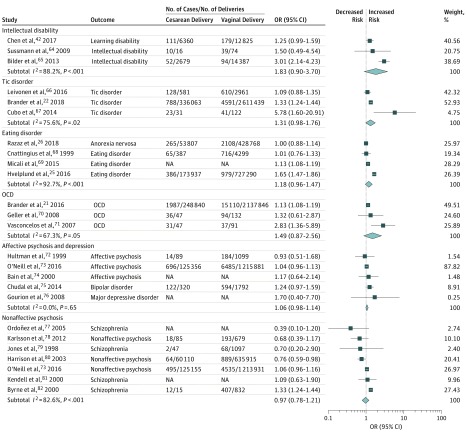
Figura 3.Figura 3. Trama forestale dei risultati delle meta-analisi degli effetti casuali stratificati dalla disabilità intellettuale, dal disturbo tic, dal disturbo alimentare, dal disturbo ossessivo-compulsivo (OCD), dalla psicosi affettiva/depressione e dalla psicosi non affettiva.Trama forestale dei rapporti di probabilità (OR) negli studi che indagano le associazioni tra il parto cesareo e ogni risultato. I diamanti mostrano una stima complessiva messa in comune per ogni risultato. NA indica che non è disponibile.
Per le disabilità intellettive, OCD, disturbi del tic e disturbi alimentari, l’analisi leave-1-out ha rivelato associazioni statisticamente significative con parto cesareo dopo aver omesso i seguenti studi: Chen e colleghi42 (per disabilità intellettiva; OR dopo l’esclusione, 2,61; 95% CI, 1,51-4,53), Vasconcelos e colleghi71 (per OCD; OR, 1,13; 95% CI, 1,08-1,19), e Cubo e colleghi67 (per i disturbi da tic; OR, 1,24; 95% CI, 1,02-1,50) (eTabella 4 nel supplemento). Per il resto dei disturbi, nessuno studio individuale ha influenzato i risultati delle analisi principali.
L’eterogeneità dello studio è stata elevata per l’ADHD (I2=79,2%), le disabilità intellettive (I2=88,2%), i disturbi da tic (I2=75,6%) e i disturbi alimentari (I2=92).7%); medio per ASD (I2=69,5%), OCD (I2=67,3%), e psicosi non affettive (I2=82,6%); e basso per depressione e psicosi affettive (I2=0,0%). I test Egger e le trame ad imbuto hanno suggerito un potenziale pregiudizio di pubblicazione per l’ASD (eFigure 1 nel supplemento). Inoltre, un diagramma ad imbuto per l’ASD migliorato in base al contorno ha supportato il test di Egger, suggerendo che l’asimmetria era probabilmente causata da distorsioni di pubblicazione (eFigure 2 nel Supplemento). Inoltre, il metodo di trim e riempimento nonparametrico di Duval e Tweedie per ASD ha portato ad un risultato simile a quello ottenuto nell’analisi principale (OR, 1,32; 95% CI, 1,24-1,40).

Figura 2.Trama forestale dei risultati delle meta-analisi degli effetti casuali Stratificati dal Disturbo dello spettro autistico (ASD) e dal Disturbo da deficit di attenzione e iperattività (ADHD)Trama forestale dei rapporti di probabilità (OR) negli studi che indagano le associazioni tra il parto cesareo e ogni risultato. I diamanti mostrano una stima complessiva messa in comune per ogni risultato. ALSPAC indica Avon Longitudinal Study of Parents and Children; NA, non disponibile.

Figura 3.Figura 3. Trama forestale dei risultati delle meta-analisi degli effetti casuali stratificati dalla disabilità intellettuale, dal disturbo tic, dal disturbo alimentare, dal disturbo ossessivo-compulsivo (OCD), dalla psicosi affettiva/depressione e dalla psicosi non affettiva.Trama forestale dei rapporti di probabilità (OR) negli studi che indagano le associazioni tra il parto cesareo e ogni risultato. I diamanti mostrano una stima complessiva messa in comune per ogni risultato. NA indica che non è disponibile.
Associazione meta-analitica tra parto cesareo elettivo e d’emergenza e disturbi dello sviluppo neurologico e psichiatrico
Per il secondo obiettivo, 20 studi20,23,24,34,35,39,41,43,49,53,58,59,60,66,67,73,74,75,81,82 (10-620-715 consegne) e 18 studi20,23,24,34,35,39,43,46,49,58,59,60,66,67,73,74,75,81 (10-597-234 parti) ha valutato il rischio di ASD, ADHD, disturbi tic e psicosi affettive e non affettive nella prole nata da parto cesareo elettivo e d’emergenza, ciascuno a confronto con la prole nata da parto vaginale non assistito. Analogamente ai risultati delle analisi principali, sia il parto cesareo elettivo che quello d’emergenza sono stati associati ad un aumento delle probabilità di ADHD e ASD; per queste analisi, l’eterogeneità è stata bassa (I2 10,7%-33,6%) ad eccezione dell’ASD quando si valuta l’associazione con il parto cesareo elettivo (I2=87,9%) (eFig. 3 nel Supplemento). Il parto cesareo elettivo e il parto cesareo d’emergenza non sono stati associati a disturbi tic o a psicosi affettive e non affettive. Nei 23 studi22,23,24,26,36,41,43,45,47,49,51,58,59,60,66,67,68,73,75,79,81,82,84,85 (8-415-429 parti) che hanno valutato le associazioni con parto vaginale assistito vs. non assistito, non abbiamo osservato alcuna associazione con nessuno degli esiti di interesse ad eccezione dei disturbi del tic (OR, 1,28; 95% CI, 1,17-1,41; I2=0,0%) (eFig. 4 nel Supplemento).
Analisi dei sottogruppi e delle meta-regole
I risultati delle nostre analisi di sottogruppo per la progettazione dello studio hanno rivelato che, rispetto alla prole nata da parto vaginale, le probabilità che alla prole nata da parto cesareo venga diagnosticata l’ASD o l’ADHD erano significativamente più alte quando si mettevano in comune i risultati degli studi caso-controllo rispetto a quelli degli studi di coorte (Tabella 2). Negli studi che indicavano un uso non necessario del parto cesareo (proporzioni ≥15%), abbiamo osservato quote di ASD più elevate rispetto agli studi con proporzioni di parto cesareo inferiori al 15% (Tabella 2). I punteggi di qualità dello studio e la valutazione dell’esposizione non hanno influito in modo significativo sui risultati (Tabella 2 e eTabella 5 nel supplemento). Le analisi di sottogruppo sul sesso della prole e sull’anamnesi psichiatrica dei genitori non sono state eseguite a causa di un numero troppo basso (<3) di studi su ogni risultato con i dati disponibili. A causa della disponibilità dei dati, abbiamo eseguito solo analisi di meta-reggressione per ASD e ADHD. Il livello di reddito del paese e l’accertamento dell’esposizione sono stati associati alla varianza tra gli studi per l’ADHD, ma l’eterogeneità residua è rimasta significativa (eTabella 6 nel supplemento). Nessuno dei 5 fattori esaminati (ad esempio, l’anno di pubblicazione, la percentuale di consegne cesaree, il disegno dello studio, lo stato del reddito del paese e l’accertamento dell’esposizione) è stato associato all’eterogeneità o alla riduzione dell’eterogeneità residua. Per le nostre analisi di sensibilità, abbiamo replicato tutte le analisi utilizzando stime grezze o meno corrette degli stessi studi (eFigure 5 nel Supplemento). Non sono state rilevate differenze significative tra i modelli, sebbene l’eterogeneità sia aumentata nel modello che include le stime meno corrette.
| Risultato | Consegna cesarea Percentuale di utilizzo | Qualità dello studio | Studio Design | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| <15% | ≥15% | P Valoreb | Alto (Punteggio NOS ≥7) | Basso (NOS Punteggio <7) | P Valoreb | Coorte | Case-Control | P Valore | ||||||||
| Numero di studi | OR (95% CI) | Numero di studi | OR (95% CI) | Numero di studi | OR (95% CI) | Numero di studi | OR (95% CI) | Numero di studi | OR (95% CI) | Numero di studi | OR (95% CI) | |||||
| ADHD | 3 | 1.16 (1.03-1.31) | 8 | 1.22 (1.05-1.42)c | .52 | 9 | 1.12 (1.05-1.21)c | 5 | 1.37 (0.82-2.29)d | .68 | 6 | 1.07 (0.98-1.18)c | 8 | 1.29 (1.10-1.52)d | .02 | |
| ASD | 8 | 1.29 (1.24-1.34) | 21 | 1.34 (1.22-1.48)c | .02 | 16 | 1.30 (1.22-1.39)c | 13 | 1.43 (1.22-1.68) | .81 | 11 | 1.28 (1.19-1.37)c | 18 | 1.41 (1.29-1.55) | <.001 | |
| Psicosi | 9 | 1.00 (0.89-1.12) | 3 | 1.03 (0.52-2.03) | >.99 | 9 | 1.02 (0.93-1.12) | 3 | 1.14 (0.74-1.74) | .89 | 5 | 0.99 (0.88-1.12) | 7 | 1.18 (1.00-1.39) | .81 | |
Discussione
Questa revisione sistematica e meta-analisi ha esplorato l’associazione del parto cesareo con una vasta gamma di risultati neuro-sviluppatori e psichiatrici. Rispetto al parto vaginale, il parto cesareo è stato associato ad un aumento del rischio di diversi disturbi dello sviluppo neurologico e psichiatrico. Le stime per l’ASD (33% di aumento delle probabilità) e l’ADHD (17% di aumento delle probabilità) erano statisticamente significative, ma altri disturbi, come le difficoltà di apprendimento, i disturbi delle zecche, l’OCD e i disturbi alimentari, si presentavano con probabilità simili o superiori, anche se queste non erano statisticamente significative, forse a causa del modesto numero di studi. Nell’analisi leave-1-out, le associazioni con disabilità intellettive, OCD e disturbi da tic sono diventati statisticamente significativi dopo l’esclusione di singoli studi esterni. Al contrario, le associazioni erano vicine al nullo e non significativo per la depressione e i disturbi psicotici affettivi e non affettivi, indicando una certa specificità. L’associazione tra parto cesareo e disturbi psicopatologici della prole contrasta con i risultati per il parto vaginale assistito (ad esempio, il parto con il forcipe), che è stato associato solo con l’aumento delle probabilità di disturbi da tic, mentre l’associazione era vicina alla nullità con gli esiti rimanenti.
I nostri risultati sono coerenti con le precedenti meta-analisi condotte con una gamma limitata di risultati psichiatrici, come l’ASD11 o schizofrenia,86 ed espandere notevolmente le prove includendo tutti i dati disponibili su una vasta gamma di disturbi dello sviluppo neurologico e psichiatrico. Questa inclusione è stata in parte possibile grazie all’aumento del potere offerto dalla pubblicazione di grandi studi basati sul registro a livello nazionale sui disturbi psichiatrici. Per esempio, Curran e colleghi11 non ha potuto confermare un’associazione tra parto cesareo e ADHD a causa della disponibilità di soli 2 studi idonei al momento. Siamo stati in grado di includere 13 studi sull’ADHD, di cui 7 hanno utilizzato dati provenienti da registri basati sulla popolazione19,24,58,59,60,62 o coorti di nascita nazionali.42
Per la prima volta, a nostra conoscenza, siamo stati in grado di esaminare il parto cesareo elettivo separatamente dal parto cesareo d’emergenza in associazione con i disturbi dello sviluppo neurologico e psichiatrico. Questa distinzione è teoricamente importante perché può accennare a meccanismi potenzialmente diversi e implicati nell’associazione tra parto cesareo e disturbi dello sviluppo neurologico e psichiatrico. Di interesse, le probabilità di ASD e ADHD nella prole nata tramite parto cesareo elettivo e di emergenza erano quasi identiche rispetto al parto vaginale non assistito. I risultati per i disturbi delle zecche e le psicosi affettive e non affettive sono stati meno conclusivi a causa dei pochi studi con campioni di piccole dimensioni. Da notare che non ci sono state definizioni chiare di parto cesareo elettivo e di emergenza in letteratura, il che può aver influenzato i nostri risultati verso il nullo a causa di una potenziale errata classificazione dell’esposizione non differenziale. Gli studi futuri dovrebbero definire con attenzione il parto cesareo elettivo e d’emergenza, ad esempio, utilizzando il sistema di classificazione Robson.87
Le analisi dei sottogruppi e le meta-regolazioni (eseguite solo per ADHD e ASD) hanno suggerito una potenziale associazione tra tassi più elevati di parto cesareo e la presenza di disturbi nella prole. Anche se sembra ragionevole supporre che il parto cesareo sia utilizzato in modo eccessivo quando si supera un tasso del 15% del totale dei parto, sono necessari ulteriori studi per indagare le ragioni alla base di un parto cesareo potenzialmente inutile per valutare correttamente i costi e i benefici. Le nostre analisi di sottogruppo per tipo di disegno di studio hanno rilevato che le probabilità di ASD e ADHD erano significativamente più deboli negli studi di coorte rispetto agli studi di caso-controllo, indicando un potenziale pregiudizio nella meta-analisi principale, in cui gli studi di entrambi i disegni sono stati messi insieme. Questo risultato si riflette anche nella nostra valutazione della qualità, in cui gli studi di coorte erano più facilmente classificabili come di alta qualità; tuttavia, le analisi dei sottogruppi non hanno rilevato differenze di gruppo significative tra studi di alta e bassa qualità. Le ricerche future dovrebbero esaminare in che modo i potenziali pregiudizi, come i confonditori, in particolare le indicazioni per il parto cesareo, contribuiscono alle associazioni osservate.
Punti di forza e limitazioni
Un punto di forza della nostra recensione è l’ampia portata della ricerca bibliografica su molteplici disturbi neurosviluppatori e psichiatrici, in 19 paesi, in tutte le lingue e con un basso livello di pubblicazione. Abbiamo utilizzato 4 diversi database bibliografici e abbiamo condotto lo screening, l’estrazione dei dati e la valutazione della qualità in duplice copia. Il principale limite del nostro studio è l’alto livello di eterogeneità in tutti gli esiti ad eccezione della depressione e delle psicosi affettive. L’eterogeneità è diminuita quando abbiamo separato i parto cesarei elettivi da quelli d’emergenza. Tuttavia, né il sottogruppo né le analisi di meta-regressione hanno potuto spiegare pienamente l’alto livello di eterogeneità. Diversi altri fattori potrebbero avervi contribuito. In primo luogo, l’indicazione per il parto cesareo contribuisce probabilmente all’eterogeneità tra gli studi, ma non siamo stati in grado di esplorare il ruolo delle indicazioni a causa della mancanza di dati negli studi originali. Le indicazioni mediche nelle madri possono svolgere un ruolo importante nelle associazioni osservate tra il parto cesareo e i risultati. In secondo luogo, l’età di base, l’età alla diagnosi e il tempo di follow-up variavano sostanzialmente tra gli studi e non sono stati riportati in alcuni studi, il che ci ha impedito di esplorare il ruolo di questi fattori come fattori che contribuiscono all’eterogeneità. In terzo luogo, le differenze metodologiche nell’aggiustamento per i fattori parentali, perinatali e fetali in ogni studio potrebbero spiegare la varianza tra gli studi. Gli studi con le analisi della popolazione e dei fratelli suggeriscono che le associazioni osservate sono probabilmente attribuibili alla confusione familiare, perché i risultati significativi delle analisi a livello di popolazione sono stati attenuati nei confronti fratelli.20,21,23,36,59 Riconosciamo quindi l’esistenza di confonditori non corretti e che le associazioni osservate non possono essere spiegate da un solo fattore, ma sono probabilmente multifattoriali.
Conclusioni
I risultati del nostro studio suggeriscono che la nascita per parto cesareo è associata ad alcuni disturbi dello sviluppo neurologico e psichiatrico. I risultati sembrano aggiungersi ulteriormente agli esiti negativi noti per la salute associati al parto cesareo e suggeriscono un uso giudizioso del parto cesareo.1,3,4 L’eterogeneità statistica è stata elevata nella meta-analisi di alcuni risultati specifici nonostante l’uso di rigidi criteri di inclusione e i nostri tentativi di affrontare la fonte dell’eterogeneità nelle analisi dei sottogruppi e nella meta-regressione. Questo risultato potrebbe suggerire che altri fattori di confusione, come l’indicazione per il parto cesareo, potrebbero contribuire a spiegare alcune delle variazioni tra gli studi. La ricerca futura dovrebbe includere un ulteriore aggiustamento per i potenziali confonditori e prendere in considerazione progetti geneticamente sensibili, come i confronti tra fratelli e sorelle o gli studi sui gemelli e le adozioni. I meccanismi alla base delle associazioni osservate rimangono sconosciuti e richiedono un’indagine empirica per esaminare se il parto cesareo gioca un ruolo causale nello sviluppo di disturbi dello sviluppo neurologico e psichiatrico.
References
- Global epidemiology of use of and disparities in caesarean sections. Lancet. 2018; 392(10155)DOI | PubMed
- Appropriate-technology for birth. Lancet. 1985; 2(8458):787. DOI | PubMed
- Interventions to reduce unnecessary caesarean sections in healthy women and babies. Lancet. 2018; 392(10155):1358-1368. DOI | PubMed
- Short-term and long-term effects of caesarean section on the health of women and children. Lancet. 2018; 392(10155):1349-1357. DOI | PubMed
- Association between caesarean section and childhood obesity: a systematic review and meta-analysis. Obes Rev. 2015; 16(4):295-303. DOI | PubMed
- Long-term risks and benefits associated with cesarean delivery for mother, baby, and subsequent pregnancies: systematic review and meta-analysis. PLoS Med. 2018; 15(1):e1002494. DOI | PubMed
- A meta-analysis of the association between caesarean section and childhood asthma. Clin Exp Allergy. 2008; 38(4):629-633. DOI | PubMed
- Caesarean section is associated with an increased risk of childhood-onset type 1 diabetes mellitus: a meta-analysis of observational studies. Diabetologia. 2008; 51(5):726-735. DOI | PubMed
- Caesarean delivery and risk of childhood leukaemia: a pooled analysis from the Childhood Leukemia International Consortium (CLIC). Lancet Haematol. 2016; 3(4):e176-e185. DOI | PubMed
- The relation between cesarean birth and child cognitive development. Sci Rep. 2017; 7(1):11483. DOI | PubMed
- Research review: birth by caesarean section and development of autism spectrum disorder and attention-deficit/hyperactivity disorder: a systematic review and meta-analysis. J Child Psychol Psychiatry. 2015; 56(5):500-508. DOI | PubMed
- Cesarean section and development of the immune system in the offspring. Am J Obstet Gynecol. 2013; 208(4):249-254. DOI | PubMed
- Comparison of maternal and fetal complications in elective and emergency cesarean section: a systematic review and meta-analysis. Arch Gynecol Obstet. 2017; 296(3):503-512. DOI | PubMed
- Indications for and risks of elective cesarean section. Dtsch Arztebl Int. 2015; 112(29-30):489-495. PubMed
- Previous birth experience and birth anxiety: predictors of caesarean section on demand?. J Psychosom Obstet Gynaecol. 2009; 30(3):175-180. DOI | PubMed
- Caesarean section rates skyrocket in Brazil. Lancet. 2003; 362(9384):628. DOI | PubMed
- Publisher Full Text
- A basic introduction to fixed-effect and random-effects models for meta-analysis. Res Synth Methods. 2010; 1(2):97-111. DOI | PubMed
- Investigating the effects of cesarean delivery and antibiotic use in early childhood on risk of later attention deficit hyperactivity disorder. J Child Psychol Psychiatry. 2019; 60(2):151-159. DOI | PubMed
- Relation between infant microbiota and autism? results from a national cohort sibling design study. Epidemiology. 2019; 30(1):52-60. DOI | PubMed
- Association of perinatal risk factors with obsessive-compulsive disorder: a population-based birth cohort, sibling control study. JAMA Psychiatry. 2016; 73(11):1135-1144. DOI | PubMed
- Perinatal risk factors in Tourette’s and chronic tic disorders: a total population sibling comparison study. Mol Psychiatry. 2018; 23(5):1189-1197. DOI | PubMed
- Association between obstetric mode of delivery and autism spectrum disorder: a population-based sibling design study. JAMA Psychiatry. 2015; 72(9):935-942. DOI | PubMed
- Obstetric mode of delivery and attention-deficit/hyperactivity disorder: a sibling-matched study. Int J Epidemiol. 2016; 45(2):532-542. DOI | PubMed
- Perinatal risk factors for feeding and eating disorders in children aged 0 to 3 years. Pediatrics. 2016; 137(2):e20152575. DOI | PubMed
- Association between maternal body mass index in early pregnancy and anorexia nervosa in daughters. Int J Eat Disord. 2018; 51(8):906-913. DOI | PubMed
- Measuring inconsistency in meta-analyses. BMJ. 2003; 327(7414):557-560. DOI | PubMed
- Bias in meta-analysis detected by a simple, graphical test. BMJ. 1997; 315(7109):629-634. DOI | PubMed
- Trim and fill: a simple funnel-plot-based method of testing and adjusting for publication bias in meta-analysis. Biometrics. 2000; 56(2):455-463. DOI | PubMed
- Publisher Full Text
- Brief report: incidence of and risk factors for autistic disorder in neonatal intensive care unit survivors. J Autism Dev Disord. 1999; 29(2):161-166. DOI | PubMed
- Prenatal, perinatal and neonatal risk factors for autism: study in Poland. Cent Eur J Med. 2013; 8(4):424-430. DOI
- Pre- and perinatal risk factors for autism spectrum disorder in a New Jersey cohort. J Child Neurol. 2014; 29(12):1645-1651. DOI | PubMed
- Autism spectrum disorders, maternal characteristics and obstetric complications among singletons born in Alberta, Canada. Chronic Dis Can. 2010; 30(4):125-134. PubMed
- Perinatal risk factors and infantile autism. Acta Psychiatr Scand. 2006; 114(4):257-264. DOI | PubMed
- The role of prenatal, obstetric and neonatal factors in the development of autism. J Autism Dev Disord. 2011; 41(7):891-902. DOI | PubMed
- Risk of autism associated with general anesthesia during cesarean delivery: a population-based birth-cohort analysis. J Autism Dev Disord. 2015; 45(4):932-942. DOI | PubMed
- Association of autism with maternal infections, perinatal and other risk factors: a case-control study. J Autism Dev Disord. 2018; 48(6):2010-2021. DOI | PubMed
- Caesarean section and risk of autism across gestational age: a multi-national cohort study of 5 million births. Int J Epidemiol. 2017; 46(2):429-439. PubMed
- Population attributable fractions for three perinatal risk factors for autism spectrum disorders, 2002 and 2008 autism and developmental disabilities monitoring network. Ann Epidemiol. 2014; 24(4):260-266. DOI | PubMed
- Risk factors for autism and Asperger syndrome: perinatal factors and migration. Autism. 2011; 15(2):163-183. DOI | PubMed
- Associations of caesarean delivery and the occurrence of neurodevelopmental disorders, asthma or obesity in childhood based on Taiwan birth cohort study. BMJ Open. 2017; 7(9):e017086. DOI | PubMed
- Obstetric risk factors and autism spectrum disorders in Finland. J Pediatr. 2014; 164(2):358-365. DOI | PubMed
- Perinatal and background risk factors for childhood autism in central China. Psychiatry Res. 2014; 220(1-2):410-417. DOI | PubMed
- Inter-pregnancy intervals and the risk of autism spectrum disorder: results of a population-based study. J Autism Dev Disord. 2015; 45(7):2056-2066. DOI | PubMed
- First-degree relatives of young children with autism spectrum disorders: some gender aspects. Res Dev Disabil. 2012; 33(5):1642-1648. DOI | PubMed
- Perinatal risk factors for infantile autism. Epidemiology. 2002; 13(4):417-423. DOI | PubMed
- Association of assisted reproductive technology (ART) treatment and parental infertility diagnosis with autism in ART-conceived children. Hum Reprod. 2015; 30(2):454-465. DOI | PubMed
- Perinatal factors and the development of autism: a population study. Arch Gen Psychiatry. 2004; 61(6):618-627. DOI | PubMed
- Prenatal and perinatal risk factors for autism in China. J Autism Dev Disord. 2010; 40(11):1311-1321. DOI | PubMed
- Risk factors for autism: an Egyptian study. Egypt J Med Hum Genet. 2011; 12(1):31-38. DOI
- Maternal biomarkers of acetaminophen use and offspring attention deficit hyperactivity disorder. Brain Sci. 2018; 8(7):E127. DOI | PubMed
- Autism spectrum disorder in a term birth neonatal intensive care unit population. Pediatr Neurol. 2014; 51(6):776-780. DOI | PubMed
- Prenatal and perinatal risk factors in autistic disorders. Arab J Psychiatry. 2012; 23(2):108-114.
- Attention deficit hyperactivity disorder and associated perinatal risk factors in preterm children. Turk Pediatri Ars. 2013; 48(4):315-322. DOI
- Are fetal growth impairment and preterm birth causally related to child attention problems and ADHD? evidence from a comparison between high-income and middle-income cohorts. J Epidemiol Community Health. 2016; 70(7):704-709. DOI | PubMed
- Prenatal, perinatal and developmental risk factors of attention-deficit hyperactivity disorder. J Korean Acad Child Adolesc Psychiatry. 2015; 26(2):112-119. DOI
- Perinatal, maternal, and fetal characteristics of children diagnosed with attention-deficit-hyperactivity disorder: results from a population-based study utilizing the Swedish Medical Birth Register. Dev Med Child Neurol. 2011; 53(3):263-268. DOI | PubMed
- Environmental risk factors by gender associated with attention-deficit/hyperactivity disorder. Pediatrics. 2014; 133(1):e14-e22. DOI | PubMed
- Lower Apgar scores and caesarean sections are related to attention-deficit/hyperactivity disorder. Acta Paediatr. 2018; 107(10):1750-1758. DOI | PubMed
- Is there an association between perinatal complications and attention-deficit/hyperactivity disorder-inattentive type in children and adolescents?. Braz J Psychiatry. 2012; 34(3):321-328. DOI | PubMed
- Pre- and perinatal risk factors in adults with attention-deficit/hyperactivity disorder. Biol Psychiatry. 2012; 71(5):474-481. DOI | PubMed
- Pregnancy-related maternal risk factors of attention-deficit hyperactivity disorder: a case-control study. ISRN Pediatr. 2012; 2012:458064. DOI | PubMed
- Obstetric complications and mild to moderate intellectual disability. Br J Psychiatry. 2009; 194(3):224-228. DOI | PubMed
- Prenatal and perinatal factors associated with intellectual disability. Am J Intellect Dev Disabil. 2013; 118(2):156-176. DOI | PubMed
- Obstetric and neonatal adversities, parity, and Tourette syndrome: a nationwide registry. J Pediatr. 2016; 171:213-219. DOI | PubMed
- Prenatal and perinatal morbidity in children with tic disorders: a mainstream school-based population study in central Spain. Tremor Other Hyperkinet Mov (N Y). 2014; 4:272. PubMed
- Very preterm birth, birth trauma, and the risk of anorexia nervosa among girls. Arch Gen Psychiatry. 1999; 56(7):634-638. DOI | PubMed
- Eating disorder psychopathology, brain structure, neuropsychological correlates and risk mechanisms in very preterm young adults. Eur Eat Disord Rev. 2015; 23(2):147-155. DOI | PubMed
- Perinatal factors affecting expression of obsessive compulsive disorder in children and adolescents. J Child Adolesc Psychopharmacol. 2008; 18(4):373-379. PubMed
- Prenatal, perinatal, and postnatal risk factors in obsessive-compulsive disorder. Biol Psychiatry. 2007; 61(3):301-307. DOI | PubMed
- Prenatal and perinatal risk factors for schizophrenia, affective psychosis, and reactive psychosis of early onset: case-control study. BMJ. 1999; 318(7181):421-426. DOI | PubMed
- Birth by caesarean section and the risk of adult psychosis: a population-based cohort study. Schizophr Bull. 2016; 42(3):633-641. DOI | PubMed
- Obstetric complications and affective psychoses: two case-control studies based on structured obstetric records. Br J Psychiatry. 2000; 176:523-526. DOI | PubMed
- Perinatal factors and the risk of bipolar disorder in Finland. J Affect Disord. 2014; 155:75-80. DOI | PubMed
- Early environment and major depression in young adults: a longitudinal study. Psychiatry Res. 2008; 161(2):170-176. DOI | PubMed
- Lack of evidence for elevated obstetric complications in childhood onset schizophrenia. Biol Psychiatry. 2005; 58(1):10-15. DOI | PubMed
- Maternal antibodies to dietary antigens and risk for nonaffective psychosis in offspring. Am J Psychiatry. 2012; 169(6):625-632. DOI | PubMed
- Schizophrenia as a long-term outcome of pregnancy, delivery, and perinatal complications: a 28-year follow-up of the 1966 north Finland general population birth cohort. Am J Psychiatry. 1998; 155(3):355-364. DOI | PubMed
- Association between psychotic disorder and urban place of birth is not mediated by obstetric complications or childhood socio-economic position: a cohort study. Psychol Med. 2003; 33(4):723-731. DOI | PubMed
- Obstetric complications and schizophrenia: two case-control studies based on structured obstetric records. Br J Psychiatry. 2000; 176:516-522. DOI | PubMed
- Labour and delivery complications and schizophrenia: case-control study using contemporaneous labour ward records. Br J Psychiatry. 2000; 176:531-536. DOI | PubMed
- Autism in children and correlates in Lebanon: a pilot case-control study. J Res Health Sci. 2013; 13(2):119-124. PubMed
- Prenatal, perinatal, and neonatal factors associated with autism spectrum disorders. Pediatrics. 2009; 123(5):1293-1300. DOI | PubMed
- Obstetric complications and the risk of schizophrenia: a longitudinal study of a national birth cohort. Arch Gen Psychiatry. 1999; 56(3):234-240. DOI | PubMed
- Obstetric complications and schizophrenia: historical and meta-analytic review. Am J Psychiatry. 2002; 159(7):1080-1092. DOI | PubMed
- Classification of caesarean sections. Fetal Matern Med Rev. 2001; 12(1):23-39. DOI
Fonte
Zhang T, Sidorchuk A, Sevilla-Cermeño L, Vilaplana-Pérez A, Chang Z, et al. (2019) Association of Cesarean Delivery With Risk of Neurodevelopmental and Psychiatric Disorders in the Offspring. JAMA Network Open 2(8): e1910236. https://doi.org/10.1001/jamanetworkopen.2019.10236





