Abstract
Introduzione
La mortalità ospedaliera ha attirato molta attenzione e preoccupazione quando è stata usata come proxy delle prestazioni ospedaliere.1-6 La preoccupazione deriva dall’incapacità di distinguere le conseguenze delle scelte terapeutiche dai rischi intrinsecamente diversi che le condizioni mediche dei pazienti comportano.7-10 Questo dibattito, tuttavia, distrae dalle conoscenze potenziali che possono essere derivate dallo studio della mortalità ospedaliera ad un livello più aggregato.11 L’assistenza ospedaliera è costosa e una risorsa chiave per affrontare le esigenze sanitarie di una popolazione. È stato notato che la morte è un ‘core business’ degli ospedali12 , e quindi comprendere come questo core business stia cambiando – per quanto riguarda la maggior parte del ‘business’ degli ospedali che rappresenta – è un aspetto cruciale della pianificazione e della gestione del sistema sanitario.
Senza un punto di riferimento è impossibile determinare se un risultato come la diminuzione della mortalità ospedaliera è notevole o da aspettarsi. Il confronto tra due sistemi sanitari altrimenti simili stabilisce ciascuno come riferimento per l’altro. Tale riferimento è più potente se l’analisi viene condotta in base alle tendenze. Le differenze nei livelli di mortalità in ospedale tra le diverse giurisdizioni potrebbero facilmente essere considerate come la conseguenza di differenze non osservate tra la popolazione, le esigenze sanitarie e l’organizzazione dei servizi. Tuttavia, è probabile che questi fattori non osservabili seguano tendenze comuni, per cui la divergenza nelle tendenze della mortalità in ospedale è più difficile da spiegare.
Questo, il primo studio di questo tipo, esamina le tendenze della mortalità in ospedale per l’Inghilterra e la Scozia in un periodo di 17 anni. Abbiamo stabilito che “la morte come attività principale degli ospedali” è diminuita più velocemente in Inghilterra che in Scozia in quel periodo.
Metodi
Dati
Sia in Inghilterra che in Scozia i dati sull’attività ospedaliera vengono regolarmente raccolti attraverso, rispettivamente, le Hospital Episode Statistics e lo Scottish Morbidity Record 01. Entrambe le fonti di dati riportano in termini di episodi (periodo sotto la cura di un consulente), che vengono poi convertiti in periodi di degenza continua (CIS) corrispondenti al periodo di cura che può includere trasferimenti all’interno e tra gli ospedali. Costruiamo misure equivalenti di CSI per entrambi i Paesi e distinguiamo tra ricoveri elettivi (compresi i casi diurni) e ricoveri d’emergenza, escludendo la maternità e gli assistenti regolari, utilizzando il tipo di ricovero del primo episodio nella CSI. Entrambe le fonti di dati riportano sulla base degli esercizi finanziari (dal 1° aprile al 31 marzo), ma per comodità indichiamo l’esercizio finanziario per il primo anno civile. Esaminiamo oltre 190 milioni di CIS dal 1997 al 2013 utilizzando le informazioni sulle dimissioni per determinare se il paziente è morto in ospedale o meno.
Entrambe le fonti di dati includono le caratteristiche di un paziente in relazione all’età, al sesso e alle privazioni deciliate del suo domicilio. Le utilizziamo insieme all’Healthcare Resource Group (HRG) in cui il trattamento del paziente è caduto per tener conto delle variazioni nel mix di casi.
Metodi empirici
La percentuale di tutti i CSI che terminano con la morte è stata calcolata direttamente dalle fonti di dati, separatamente per ogni paese, anno e percorso di ammissione.
Dopo aver costruito una variabile binaria di esito (pari a 1 se il paziente è morto in ospedale e 0 in caso contrario), è stata utilizzata l’analisi di regressione logistica, separatamente per ogni percorso di ricovero, per determinare se le differenze tra le giurisdizioni persistono dopo l’inclusione delle covariate. Per controllare le potenziali influenze delle caratteristiche del paziente, del mix di casi e delle circostanze socioeconomiche, le covariate incluse nell’analisi sono state l’età (utilizzando indicatori di fasce d’età di 5 anni), il sesso (come indicatore pari a 1 per le donne), gli indicatori HRG (ci sono più di 1000 HRG diversi nei dati) e gli indicatori di decile di deprivazione (1 è il più deprivato e 10 il meno deprivato). Le differenze tra i paesi sono state rilevate in base alle variabili fittizie specifiche del paese e alle interazioni tra queste e le variabili fittizie dell’anno.
Abbiamo eseguito regressioni di logit utilizzando Stata V.13.
Risultati
LaFigura 1 mostra l’andamento della mortalità in ospedale (CIS in cui il paziente è morto/totale CIS) per l’Inghilterra e la Scozia per i ricoveri elettivi e d’emergenza.
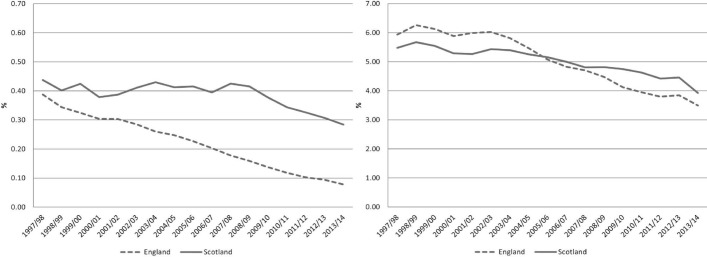
Figura 1.Tasso di mortalità ospedaliera. Le scale dell’asse delle y sono diverse; LHS è 1/10 di RHS. LHS, lato sinistro; RHS, lato destro.
Nella figura 1 è evidente che la mortalità in ospedale è diminuita in entrambi i paesi, ma lo ha fatto più rapidamente in Inghilterra che in Scozia, sia nelle cure d’emergenza che in quelle elettive. Nello stesso periodo le tendenze della mortalità complessiva, misurata in base al tasso di mortalità grezza (decessi per 1000 persone) e all’aspettativa di vita (in anni) sono state simili in entrambi i paesi13-15( vedi figura 2). Mentre la spesa complessiva pro capite per le cure ospedaliere è più elevata in Scozia, essa ha seguito un andamento simile (in aumento) a quello dell’Inghilterra.16
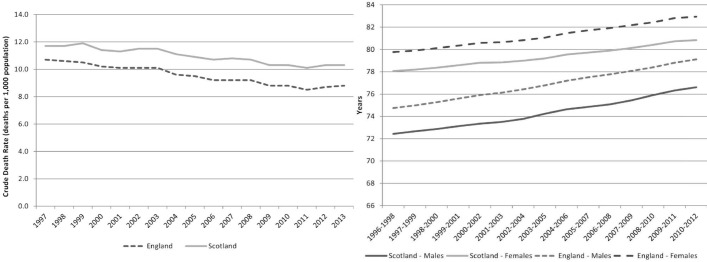
Figura 2.Tasso di mortalità grezza (LHS) e aspettativa di vita (RHS). LHS, lato sinistro; RHS, lato destro.
Successivamente descriviamo il relativo, Inghilterra/Scotland, tasso di mortalità in ospedale (CIS in cui il paziente è morto/totale CIS), sempre separatamente per i ricoveri elettivi e d’emergenza. La Figura 3 mostra il rapporto dei tassi di mortalità in ospedale per entrambi i paesi, normalizzando a 100 l’anno iniziale, e mostra chiaramente la variazione relativa dei tassi di mortalità in ospedale.
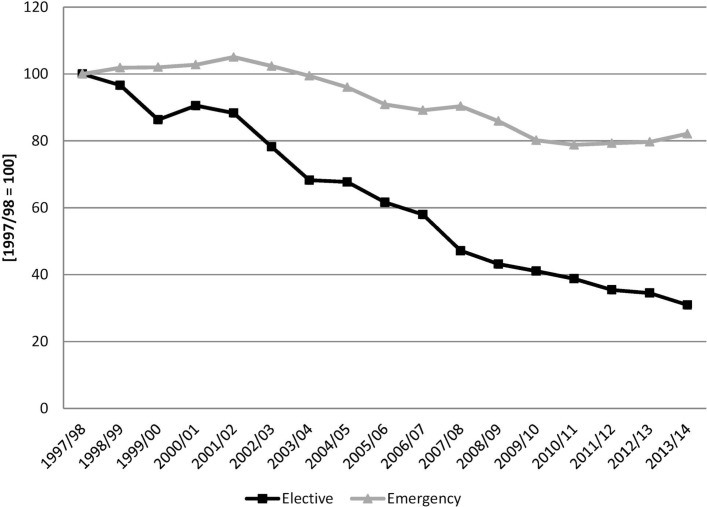
Figura 3.Tasso di mortalità ospedaliera. Inghilterra/Scotland con 1997/1998=100.
Successivamente si determina se queste differenze grezze e non corrette persistono una volta che si tiene conto delle diverse caratteristiche dei pazienti che vengono trattati nei due paesi, in particolare l’età, il sesso, i proxy di malattia e il livello di deprivazione.
Latabella 1 mostra le statistiche descrittive delle variabili utilizzate per l’analisi di regressione. Nel periodo di analisi, la mortalità in ospedale è stata più alta per i ricoveri d’emergenza che per i ricoveri elettivi, e i pazienti dei ricoveri d’emergenza hanno più probabilità di essere uomini, sono più giovani ed è più probabile che provengano dal decile di deprivazione più alto rispetto ai ricoveri elettivi.
| Significato | SD | Significato | SD | |
| Elettivo | Inghilterra | Scozia | ||
| Morto in ospedale | 0.21 | 4.62 | 0.40 | 6.32 |
| % Maschio | 46.86 | 49.90 | 45.31 | 49.78 |
| Età | 54.43 | 21.26 | 53.73 | 21.03 |
| % Decile 1 | 10.26 | 30.35 | 12.06 | 32.57 |
| % Decile 10 | 9.00 | 28.62 | 8.21 | 27.46 |
| Numero di osservazioni | 100 945 785 | 9 886 856 | ||
| Emergenza | Inghilterra | Scozia | ||
| Morto in ospedale | 4.98 | 21.75 | 5.01 | 21.82 |
| % Maschio | 48.03 | 50.00 | 49.14 | 49.99 |
| Età | 50.55 | 28.32 | 52.60 | 26.39 |
| % Decile 1 | 14.70 | 35.41 | 15.85 | 36.52 |
| % Decile 10 | 7.11 | 25.69 | 6.21 | 24.13 |
| Numero di osservazioni | 74 048 633 | 8 259 572 | ||
Latabella 2 mostra i risultati della regressione, presentati come OR relative tra Inghilterra e Scozia; questa presentazione è stata scelta per semplificare la tabella dei risultati e concentrarsi sulla questione dell’interesse: la riduzione dei tassi di mortalità in ospedale è diversa tra i paesi dopo il controllo delle caratteristiche dei pazienti e delle CIS?
| Elettiva | Emergenza | |
| 1997/1998 | 0.890* | 1.027* |
| (da 0,852 a 0,930) | (da 1.012 a 1.043) | |
| 1998/1999 | 0.929* | 1.096* |
| (da 0,889 a 0,971) | (1.079 a 1.113) | |
| 1999/2000 | 0.898* | 1.105* |
| (da 0,859 a 0,938) | (da 1.088 a 1.122) | |
| 2000/2001 | 0.952† | 1.105* |
| (da 0,909 a 0,996) | (da 1.088 a 1.122) | |
| 2001/2002 | 0.982 | 1.121* |
| (da 0,938 a 1,029) | (da 1.104 a 1.138) | |
| 2002/2003 | 0.941† | 1.095* |
| (da 0,899 a 0,986) | (da 1.078 a 1.111) | |
| 2003/2004 | 0.834* | 1.094* |
| (da 0,797 a 0,873) | (da 1.078 a 1.111) | |
| 2004/2005 | 0.776* | 1.069* |
| (da 0,741 a 0,813) | (da 1.053 a 1.085) | |
| 2005/2006 | 0.727* | 1.029* |
| (da 0,695 a 0,761) | (da 1.014 a 1.045) | |
| 2006/2007 | 0.675* | 1.044* |
| (da 0,644 a 0,707) | (da 1.028 a 1.060) | |
| 2007/2008 | 0.560* | 1.002 |
| (da 0,535 a 0,586) | (da 0,987 a 1,017) | |
| 2008/2009 | 0.534* | 0.933* |
| (da 0,511 a 0,559) | (da 0,919 a 0,947) | |
| 2009/2010 | 0.511* | 0.868* |
| (da 0,487 a 0,536) | (da 0,855 a 0,881) | |
| 2010/2011 | 0.460* | 0.845* |
| (da 0,438 a 0,484) | (da 0,832 a 0,858) | |
| 2011/2012 | 0.403* | 0.854* |
| (da 0,383 a 0,424) | (da 0,841 a 0,867) | |
| 2012/2013 | 0.370* | 0.827* |
| (da 0,351 a 0,390) | (da 0,815 a 0,840) | |
| 2013/2014 | 0.329* | 0.831* |
| (da 0,312 a 0,348) | (da 0,818 a 0,844) | |
| Variabili fittizie incluse come controlli | ||
| Gruppo di età | Sì | Sì |
| Sesso | Sì | Sì |
| Decile di deprivazione | Sì | Sì |
| Gruppo risorse sanitarie | Sì | Sì |
| Numero di osservazioni | 110 832 641 | 82 308 205 |
I risultati della tabella 2 confermano quanto osservato nelle figure 1 e 3: la riduzione della mortalità in ospedale in Inghilterra è stata più rapida di quella della Scozia per tutto il periodo, anche dopo il controllo delle caratteristiche del paziente e della CIS. I risultati sono riportati come OR, mostrando la differenza relativa tra i due paesi in ogni periodo; per esempio, la prima riga dice che nell’anno iniziale dell’analisi i ricoveri elettivi sono stati inferiori dell’11% in Inghilterra rispetto alla Scozia e i ricoveri d’emergenza sono stati superiori del 3%. Per le elettive l’Inghilterra inizia con un tasso di mortalità in ospedale più basso (il coefficiente nella prima riga è inferiore a 1 e significativo), poi non c’è una chiara tendenza nella differenza tra i paesi fino a quando non c’è una differenza significativa tra i due paesi (coefficiente non significativo nel 2001/2002) e poi la differenza con la Scozia aumenta nel tempo (il coefficiente diventa più piccolo nel tempo) fino a quando nell’ultimo anno la mortalità in ospedale per i ricoveri elettivi in Inghilterra è circa un terzo di quella della Scozia. Per le emergenze l’Inghilterra ha iniziato con un tasso di mortalità in ospedale più alto (il coefficiente nella riga superiore è maggiore di 1 e significativo), e la differenza tra i due paesi è dapprima aumentata (i coefficienti diventano maggiori) e poi è diminuita fino a quando non c’è più alcuna differenza tra i due paesi (coefficiente non significativo nel 2007/2008) e poi il tasso di mortalità in ospedale dell’Inghilterra continua a ridursi rispetto a quello della Scozia (coefficienti inferiori a 1 e significativi dal 2008/2009 in poi) fino ad essere inferiore di circa il 27% nell’ultimo anno.
Come ci si può aspettare per uno studio che mette a confronto due paesi specifici, questi risultati non sono facilmente generalizzabili; il confronto di due paesi specifici, con sistemi sanitari simili, produrrà una serie di risultati che possono o meno corrispondere a quelli ottenuti confrontando qualsiasi altra coppia di paesi. Tuttavia, abbiamo stabilito un metodo di confronto che può essere applicato in qualsiasi circostanza in cui ci siano dati adeguati.

Figura 1.Tasso di mortalità in ospedale. Elettivo (LHS) e di emergenza (RHS). Le scale dell’asse delle y sono diverse; LHS è 1/10 di RHS. LHS, lato sinistro; RHS, lato destro.

Figura 2.Figura 2. Tasso di mortalità grezza (LHS) e aspettativa di vita (RHS); LHS, lato sinistro; RHS, lato destro.

Figura 3.Figura 3. Tasso di mortalità in ospedale. Inghilterra/Scotland con 1997/1998=100.
Discussione
Questo studio mostra che la mortalità in ospedale sia per i ricoveri elettivi che per quelli d’emergenza ha avuto una tendenza al ribasso per 17 anni sia in Inghilterra che in Scozia, ma tale tendenza è stata maggiore in Inghilterra. Questo rimane il caso dopo aver controllato per il mix di casi e le caratteristiche della popolazione.
Abbiamo utilizzato dati completi ed esaurienti sui ricoveri e sulle dimissioni ospedaliere per un lungo periodo di tempo, fornendo dettagli su oltre 190 milioni di ricoveri. Questi dati sono stati corretti in modo da poter confrontare due sistemi sanitari simili, in modo che ciascuno possa fungere da riferimento per l’altro. Anche se possiamo stabilire le differenze tra le esperienze di questi due sistemi con i nostri dati, non abbiamo stabilito meccanismi causali per queste differenze.
Numerosi studi precedenti hanno esaminato la variazione della mortalità ospedaliera tra i diversi ospedali, concentrandosi sui dettagli e sui limiti dell’aggiustamento del rischio. Questo studio fornisce una prospettiva diversa – quella della variazione tra i sistemi sanitari. Anche se non possiamo sperare di replicare i dettagli o la profondità degli studi precedenti che si concentrano su particolari trattamenti, forniamo una visione molto più ampia e completa.
Questa visione suggerisce una serie di domande importanti e senza risposta che hanno una grande importanza potenziale per i responsabili politici. Perché si è sviluppata la divergenza di tendenza nella riduzione della mortalità in ospedale? In che modo questi due sistemi sanitari stanno sviluppando ruoli diversi per i loro ospedali? In Scozia dovrebbe esserci la preoccupazione che la mortalità ospedaliera stia diminuendo meno lentamente e sia ora sostanzialmente più elevata rispetto alla vicina Inghilterra?
Rispondere alla prima di queste domande comporterà la ricerca di fattori clinici che possono aver esercitato un impatto differenziale sulle tendenze della mortalità ospedaliera nei due paesi. Esistono diversi candidati per tali fattori clinici, tra cui, ad esempio, la tempistica differenziale dell’introduzione del programma di screening per condizioni di mortalità elevata come l’aneurisma aorticoaddominale17 , 18 e l’uso associato della riparazione endovascolare. Vale la pena di notare, tuttavia, che qualsiasi fattore può rappresentare solo una piccola frazione della differenza nelle tendenze aggregate.
Le domande successive riguardano l’impatto della riforma e delle politiche del sistema sanitario una volta che tutti i fattori clinici sono stati presi in considerazione. Queste sono anche per la ricerca futura, ma possiamo dare alcune informazioni e alcuni indizi sulle possibili risposte. Una differenza fondamentale nello sviluppo dell’assistenza sanitaria ospedaliera in Scozia e in Inghilterra nel periodo studiato è stata la riforma dei finanziamenti intrapresa in Inghilterra. È stato dimostrato che ciò ha portato a un’espansione dell’attività su base pro capite. Ciò suggerisce che parte della spiegazione di ciò che abbiamo osservato è che gli ospedali in Inghilterra stanno trattando pazienti più ‘meno malati’, il che si tradurrebbe in una minore propensione dei pazienti a morire in ospedale semplicemente aumentando il denominatore. Tuttavia, sembra improbabile che questa sia l’intera spiegazione, perché abbiamo stabilito che le riduzioni della mortalità esistono sia per i ricoveri elettivi che per quelli d’emergenza, e mentre i primi sembrerebbero suscettibili di effetto “denominatore”, è meno facile rendere conto dei ricoveri d’emergenza in questo modo. La riduzione della mortalità in ospedale potrebbe anche essere correlata alla riduzione della durata dei ricoveri ospedalieri (solitamente chiamata “durata della degenza”, LoS), che entrambi i paesi riportano nel periodo di analisi.19 20 Utilizziamo gli HRG per adeguarci al mix di casi; tuttavia, gli HRG servono a raggruppare pazienti con diagnosi/trattamenti simili e con un’intensità di risorse simile.21 Poiché ci siamo adattati ai tipi di trattamenti che vengono eseguiti, e alle risorse necessarie per erogarli, in Inghilterra e in Scozia è anche difficile tenere conto delle differenze di tendenza in termini di cambiamento del case-mix, a meno che il nostro aggiustamento non sia sostanzialmente imperfetto, perché ci sono grandi differenze non osservate. Basare un’analisi sulle tendenze attenua questo rischio perché per poter influire sui nostri risultati è necessario che le differenze inosservate in termini di case-mix tra i due sistemi cambino nel tempo.
Questo suggerisce quindi che ci sono due strade da esplorare ulteriormente. La prima è quella di determinare se le alternative alle cure in ambito ospedaliero si sono differenziate nei due Paesi. Se, ad esempio, le impostazioni alternative a cui possono essere dimessi i malati terminali si sono espanse più velocemente in Inghilterra che in Scozia, osserveremmo il tipo di tendenza differenziale della mortalità ospedaliera stabilita dalla nostra analisi. La seconda possibilità, più preoccupante, è che rimanga qualche elemento della differenza di tendenza che riguarda l’efficacia dei trattamenti ospedalieri nei due paesi. I dettagli di tali potenziali differenze di qualità delle cure sono destinati ai medici e ai professionisti che hanno familiarità con i trattamenti ospedalieri di condizioni specifiche da esplorare, considerando eventuali cambiamenti nella pratica o obiettivi di performance rilevanti per loro, ad esempio, durante il periodo di analisi la Scozia aveva obiettivi relativi all’accesso e al trattamento di specifici gruppi di pazienti.22
Materiale supplementare
References
- Coombes R. Experts disagree about usefulness of hospital mortality data. BMJ. 2014; 349:g5658. DOI | PubMed
- Holland W, McKee M. Can hospital mortality comparisons ever be fit for purpose?. BMJ. 2013; 347:f6898. DOI | PubMed
- Lilford R, Pronovost P. Using hospital mortality rates to judge hospital performance: a bad idea that just won’t go away. BMJ. 2010; 340:c2016. DOI | PubMed
- Hogan H, Zipfel R, Neuburger J. Avoidability of hospital deaths and association with hospital-wide mortality ratios: retrospective case record review and regression analysis. BMJ. 2015; 351:h3239. DOI | PubMed
- Black N. Assessing the quality of hospitals. BMJ. 2010; 340:c2066. DOI | PubMed
- van Gestel YR, Lemmens VE, Lingsma HF. The hospital standardized mortality ratio fallacy: a narrative review. Med Care. 2012; 50:662-7. DOI | PubMed
- Girling AJ, Hofer TP, Wu J. Case-mix adjusted hospital mortality is a poor proxy for preventable mortality: a modelling study. BMJ Qual Saf. 2012; 21:1052-6. DOI
- Stewart K, Choudry MI, Buckingham R. Learning from hospital mortality. Clinical Medicine. 2016; 16:530-4. DOI | PubMed
- Hawkes N. Patient coding and the ratings game. BMJ. 2010; 340:c2153. DOI | PubMed
- Bottle A, Jarman B, Aylin P. Hospital standardized mortality ratios: sensitivity analyses on the impact of coding. Health Serv Res. 2011; 46:1741-61. DOI | PubMed
- Farrar S, Yi D, Sutton M. Has payment by results affected the way that English hospitals provide care? Difference-in-differences analysis. BMJ. 2009; 339:b3047. DOI | PubMed
- Bradford E. Death is ’core business’ of Scottish hospitals, study finds. BBC News. 2014.
- Office for National Statistics. Vital statistics: population and health reference tables.
- Office for National Statistics. Life expectancy at birth and at age 65 by local areas in England and Wales.
- Office for National Statistics. Life expectancy at birth and at age 65 for the UK and local areas in Scotland.
- Hawe E, Cockcroft L. OHE guide to UK health and health care statistics. Office of Health Economics: London; 2013.
- Jacomelli J, Summers L, Stevenson A. Impact of the first 5 years of a national abdominal aortic aneurysm screening programme. Br J Surg. 2016; 103:1125-31. DOI | PubMed
- ISD Scotland. AAA Screening.
- Health and Social Care Information Centre. Hospital episode statistics, admitted patient care, England – 2013-14. Health and Social Care Information Centre: Leeds; 2015.
- Information Services Division. Acute hospital activity and NHS beds information, quarter ending March 2014. 2014.
- NHS Digital. Introduction to healthcare resource groups.
- NHS Scotland Performance and Business Management. HEAT targets due for delivery 2006-2015. 2014.
Fonte
Aragón MJ, Chalkley M (2018) How do time trends in inhospital mortality compare? A retrospective study of England and Scotland over 17 years using administrative data. BMJ Open 8(2): e017195. https://doi.org/10.1136/bmjopen-2017-017195





