Introduzione
I responsabili politici stanno cercando di mitigare le conseguenze negative della crisi degli oppioidi, che nel 2017 ha causato più di 130 morti al giorno.1 La popolazione affetta da disturbo da uso di oppioidi (OUD)2 continua a crescere, costituendo tra i 2,1 e i 6 milioni di individui nel 2017.3,4,5 Con, al massimo, dal 20% al 40% delle persone con OUD che ricevono un trattamento,3,6,7 Le politiche che espandono l’accesso e la somministrazione di trattamenti basati sull’evidenza sono fondamentali per ridurre il rischio di overdose da oppioidi.8,9,10
I farmaci per il trattamento dell’OUD (MOUD) sono il criterio standard per il trattamento dell’OUD. Tre MOUD – il cloridrato di metadone, il cloridrato di buprenorfina e il cloridrato di naltrexone a rilascio prolungato – sono stati tutti dimostrati in studi clinici per ridurre l’uso di oppioidi e gli effetti negativi sulla salute.11,12,13,14,15,16,17,18,19,20,21,22,23 Il trattamento con metadone è stato associato a una riduzione del 53% e il trattamento con buprenorfina è stato associato a una riduzione del 37% della mortalità totale tra i pazienti con OUD rispetto a quelli che non hanno ricevuto MOUD nei 12 mesi dopo un’overdose non fatale.24
Tuttavia, l’evidenza suggerisce che la disponibilità di MOUD è stata lenta ad espandersi e, in molti casi, non è disponibile.24,25,26 Solo i programmi di trattamento degli oppioidi (OTP), strettamente regolamentati a livello federale e statale, possono fornire metadone27Questa restrizione ha contribuito a rendere l’offerta di metadone breve e relativamente piatta nel tempo.3,28 Sebbene alcuni OTP forniscano anche prodotti a base di buprenorfina per il trattamento dell’OUD,29,30 un cambiamento della politica del 2002 che ha concesso ai medici in ambulatori non specialistici l’autorità di prescrivere la buprenorfina con formazione e una deroga rilasciata dall’Agenzia federale per l’abuso di sostanze e i servizi di salute mentale (SAMHSA) ha portato ad una maggiore disponibilità di buprenorfina.31,32 A differenza del metadone e della buprenorfina, entrambi agonisti oppiacei, il più recente naltrexone a rilascio prolungato è un antagonista degli oppiacei.33 che possono essere prescritti da qualsiasi prescrittore autorizzato. Tuttavia, i pazienti devono essere in astinenza da oppioidi per almeno 7-10 giorni prima del trattamento con naltrexone a rilascio prolungato, e mancano i dati che dimostrano l’efficacia di questo farmaco nella prevenzione di un sovradosaggio tra quelli con un sovradosaggio non fatale.24
Poiché l’evidenza supporta l’uso di MOUD piuttosto che altre modalità di trattamento per ridurre l’overdose di oppioidi, c’è una necessità critica di caratterizzare le aree in cui la necessità e la disponibilità di fornitori di trattamento MOUD hanno un disallineamento deleterio. Studi precedenti hanno esaminato la disponibilità di metadone e buprenorfina a livello statale,3,29,34 la disponibilità della sola buprenorfina,29,34,35,36,37,38,39 o la fornitura di strutture per il trattamento dell’uso di sostanze che trattano pazienti con MOUD.26,40 Studi recenti hanno esaminato l’associazione geospaziale tra la buprenorfina a livello di contea e l’offerta di OTP e la mortalità per overdose di oppioidi,41,42 ma nessuno ha caratterizzato le contee con un alto carico di overdose e una bassa capacità di consegnare MOUD. Dato l’alto livello di variabilità intrastatale nella disponibilità dei fornitori di MOUD25,39 e l’overdose di oppioidi fa male,25 oltre all’importanza di indirizzare le risorse verso le contee a più alto rischio di disallineamento tra trattamento e danni, abbiamo cercato di colmare questa lacuna della letteratura. Abbiamo ipotizzato che alti tassi di prescrizione di analgesici oppiacei, la posizione nelle regioni degli Appalachi e la bassa densità di professionisti della salute mentale e di medici di base sarebbero stati associati a una bassa offerta di fornitori di MOUD e alti tassi di mortalità per overdose di oppioidi a livello di contea.
Metodi
Popolazioni di studio e fonti di dati
Abbiamo analizzato le caratteristiche associate alla bassa disponibilità di fornitori di MOUD e agli alti tassi di mortalità per overdose da oppioidi utilizzando un progetto di analisi trasversale geospaziale che ha combinato i dati a livello di contea dal 1° gennaio 2015 al 31 dicembre 2017, provenienti da diverse fonti con i dati di mortalità dei Centers for Disease Control and Disease Prevention (CDC). Non è stata richiesta l’approvazione del comitato di revisione istituzionale per questo studio che ha utilizzato tutti i dati disponibili al pubblico, secondo il manuale dell’Università del Michigan, Office of Research Operations Manual, Parte 4.43 Questo studio ha seguito le linee guida “Strengthening the Reporting of Observational Studies in Epidemiology”(STROBE) per gli studi trasversali.44
Fornitori di MOUD
La disponibilità di OTP e di medici che hanno rinunciato alla buprenorfina a partire dal 19 settembre 2017 è stata determinata dai siti web di localizzazione dei fornitori SAMHSA disponibili al pubblico.28,45 Per gli OTP, questo costituisce un elenco completo di tutti i 1517 impianti OTP autorizzati a fornire metadone per il trattamento dell’OUD. Per la buprenorfina, questo costituisce un elenco completo di 24 851 medici (medici, infermieri e assistenti medici) certificati ai sensi della legge federale per prescrivere la buprenorfina attraverso un processo di rinuncia.31,32 e che hanno accettato di essere elencati sul sito web allo scopo di essere identificati dai pazienti in cerca di un trattamento con buprenorfina. Abbiamo ottenuto un elenco completo da Alkermes Inc, il produttore del prodotto Vivitrol a rilascio prolungato a base di naltrexone, dei 5222 operatori sanitari elencati nello strumento di ricerca del localizzatore di trattamento disponibile al pubblico dell’azienda che prescrivevano attivamente il farmaco al 30 novembre 2017.46
Per ognuno di questi 3 MOUD, abbiamo codificato geograficamente gli indirizzi di tutti i fornitori di cure. Abbiamo poi contato il numero di fornitori per ogni 100.000 residenti della contea per ogni farmaco separatamente e attraverso i 3 MOUD aggregati. In questi calcoli abbiamo utilizzato come denominatore le stime dell’US American Community Survey (ACS) del 2017 delle popolazioni delle contee.47
Morti per overdose di oppioidi
Abbiamo estratto i tassi di mortalità per overdose da oppioidi a livello di contea dal 1° gennaio 2015 al 31 dicembre 2017 dal database CDC WONDER (Wide-ranging Online Data for Epidemiologic Research) Multiple Cause of Death.48,49 Questo database si basa su certificati di morte residenti negli Stati Uniti, che sono codificati nel National Vital Statistics System dagli stati o dal National Center for Health Statistics del CDC. Abbiamo cercato le cause di morte sia intenzionali che non intenzionali(Classificazione statistica internazionale delle malattie e dei problemi sanitari correlati, codici didecima revisione X40-X45, X60-X65 e Y10-Y15) dove ogni tipo di oppioide è stato codificato per lesioni e avvelenamento (codici T40.0-T40.4 e T40.6). Per il denominatore, abbiamo utilizzato popolazioni di contee aggregate per il periodo 2015-2017, per creare tassi di mortalità a livello di contea per 100.000 residenti all’anno. Questi tassi di mortalità sono rappresentati graficamente in 1322 contee (1820 sono state soppresse) nella Figura 1.
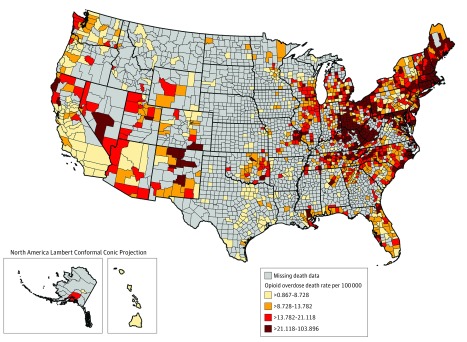
Figura 1.Tasso di mortalità per overdose di oppioidi per 100.000 persone per contea degli Stati Uniti, 2015-2017I decessi per overdose di oppioidi sono stati classificati utilizzando la Classificazione statistica internazionale delle malattie e dei problemi sanitari correlati, decima revisione(ICD-10), basata sui codici di causalità del decesso ICD-10 sottostanti da X40 a X 45 (non intenzionale), da X60 a X65 (suicidio), o da Y10 a Y15 (intento indeterminato). Tra i decessi per overdose di droga come causa di fondo, i decessi per overdose di oppiacei sono stati identificati utilizzando i seguenti codici ICD-10 di causa di morte multipla: oppio (T40.0), eroina (T40.1), oppiacei naturali e semisintetici (T40.2), metadone (T40.3), oppiacei sintetici escluso il metadone (T40.4), o altri stupefacenti non specifici (T40.6).

Figura 1.Tasso di mortalità per overdose di oppioidi per 100.000 persone per contea degli Stati Uniti, 2015-2017I decessi per overdose di oppioidi sono stati classificati utilizzando la Classificazione statistica internazionale delle malattie e dei problemi sanitari correlati, decima revisione(ICD-10), basata sui codici di causalità del decesso ICD-10 sottostanti da X40 a X 45 (non intenzionale), da X60 a X65 (suicidio), o da Y10 a Y15 (intento indeterminato). Tra i decessi per overdose di droga come causa di fondo, i decessi per overdose di oppiacei sono stati identificati utilizzando i seguenti codici ICD-10 di causa di morte multipla: oppio (T40.0), eroina (T40.1), oppiacei naturali e semisintetici (T40.2), metadone (T40.3), oppiacei sintetici escluso il metadone (T40.4), o altri stupefacenti non specifici (T40.6).
Contee ad alto rischio per gli oppioidi
Abbiamo utilizzato il tasso nazionale di mortalità per overdose da oppioidi di 12,5 per 100.000 abitanti dal 2015-2017 come soglia per dividere le contee con un tasso di mortalità per overdose da oppioidi alto e basso. Abbiamo preso i tassi di disponibilità dei fornitori di MOUD della contea in tutti e 3 i tipi di farmaci (OTP, medici che hanno rinunciato alla buprenorfina e prescrittori di naltrexone a rilascio prolungato) e abbiamo utilizzato il tasso nazionale di 9,7 fornitori per 100/000 residenti come soglia per dividere le contee in gruppi di fornitori di MOUD ad alta e bassa capacità. Abbiamo poi definito le contee ad alto rischio di oppioidi come contee con una bassa capacità per i fornitori di MOUD e un alto tasso di mortalità per overdose da oppioidi. Analogamente abbiamo creato indicatori di rischio a livello di contea per ogni MOUD separatamente (eAppendice nel supplemento).
Covariates
Gli indicatori di rischio a livello di contea sono costituiti da caratteristiche demografiche, densità dei medici di base (PCP) e dei medici di salute mentale, percentuale di persone non assicurate, densità stradale, urbanistica, tasso di prescrizione di oppiacei, percentuale di votanti democratici alle elezioni presidenziali del 2016 e divisione geografica regionale. Abbiamo anche condotto un’analisi di sensibilità che ha escluso la densità di medici (PCP e clinici della salute mentale), dato che questo fattore è parzialmente incluso nella misura della contea ad alto rischio di oppioidi. Le caratteristiche demografiche a livello di contea, tra cui l’età, la razza/etnia, la disoccupazione e il livello di istruzione, sono state tutte prese dall’ACS.50 La densità a livello di contea dei PCP e dei clinici della salute mentale (conteggi per 100.000 abitanti) sono stati ottenuti dai dati della Robert Wood Johnson Foundation County Health Rankings and Roadmaps 2016.51 I tassi a livello di contea di individui non assicurati sono stati ricavati dalle Small Area Health Insurance Estimates 2016 utilizzando l’ACS.52 Abbiamo ottenuto i dati sul chilometraggio stradale dal set di dati del National Geological Survey National Geospatial Technical Operations Center del 2006 del National Transportation Data Center e abbiamo creato una variabile di attraversabilità dividendo il chilometraggio stradale per l’area territoriale della contea dall’ACS.53 L’urbanità a livello di contea è stata classificata come rurale, micropolitana e metropolitana utilizzando il National Center for Health Statistics Urban-Rural Classification Scheme for Counties.54 Il numero di prescrizioni di oppioidi (analgesici) erogate per 100 persone nel 2016 è stato ricavato dal CDC.55 La misura politica di parte è stata presa dal Massachusetts Institute of Technology Election Data and Science Lab.56 Le divisioni regionali geografiche sono state definite utilizzando lo schema di categorizzazione a 9 categorie dell’US Census Bureau (eFigure 1 nel supplemento ).57
Analisi statistica
L’analisi statistica è stata effettuata dal 20 aprile 2018 all’8 maggio 2019. In primo luogo, abbiamo descritto e mappato le contee prive di qualsiasi fornitore di MOUD disponibile (per tutti e 3 i farmaci) e per categorie di urbanità a livello di contea e le 9 divisioni censite. Successivamente, abbiamo mappato la distribuzione spaziale della densità dei fornitori di MOUD della contea lungo un continuum e sovrapposto i tassi di mortalità per overdose da oppioidi (eFigure 2 nel Supplemento). Poi abbiamo mappato i 4 tipi di contea (alti e bassi tassi di fornitori di MOUD per alti e bassi tassi di mortalità per overdose da oppioidi) in tutti gli Stati Uniti. Abbiamo anche creato queste mappe di distribuzione spaziale disaggregate per tipo di MOUD (eFigure 3-5 nel supplemento). Infine, abbiamo confrontato le contee ad alto rischio di oppioidi con le contee non ad alto rischio utilizzando test di confronto a 2 campioni sulla demografia a livello di contea, la densità dei PCP e dei medici psichiatrici, la dimensione della contea e la densità stradale, l’urbanistica, la prescrizione di oppioidi, la percentuale di voto democratico e la divisione regionale.
Il nostro obiettivo primario era quello di determinare le caratteristiche delle contee ad alto rischio di oppioidi, affrontando nel contempo la correlazione residua derivante dalla natura spazialmente indicizzata del risultato, e sopprimendo le contee il cui tasso esatto di mortalità per overdose da oppioidi era sconosciuto. Per affrontare insieme questi problemi abbiamo utilizzato una modifica della regressione logistica che modella i trend spaziali residui e incorpora pesi basati sulla stima della probabilità che una contea soppressa fosse in realtà una contea ad alto rischio di oppioidi (eAppendice nel Supplemento). Abbiamo considerato P<0,05 statisticamente significativo e abbiamo utilizzato test su due lati. Tutti i modelli sono stati adattati per le covariate elencate sopra e si adattano utilizzando R, versione 3.5.1 (R Project for Statistical Computing).
Risultati
Contee prive di qualsiasi fornitore di trattamento MOUD pubblicamente disponibile
La tabella 1 del Supplemento mostra la ripartizione di 1457 di 3142 contee (46,4%) prive di un fornitore di trattamento MOUD quotato in borsa alla fine del 2017, per divisioni geografiche e per urbanistica. La maggior parte delle contee di molte divisioni non disponeva di alcun fornitore di trattamento MOUD pubblicamente disponibile, comprese le divisioni West South Central (Arkansas, Louisiana, Oklahoma e Texas) e West North Central (Iowa, Nebraska, Kansas, North Dakota, South Dakota, Minnesota e Missouri). Un totale di 946 di 1328 contee rurali (71,2%) non disponeva di alcun fornitore di MOUD quotato in borsa(Figura 2).
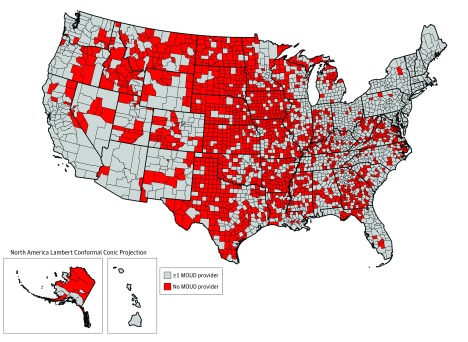
Figura 2.Contee statunitensi prive di qualsiasi fornitore di farmaci pubblicamente disponibili per il disturbo da uso di oppioidi (MOUD), 2017I fornitori di farmaci per il disturbo da uso di oppioidi sono definiti in modo da includere i programmi di trattamento degli oppioidi elencati pubblicamente, i medici che hanno rinunciato alla buprenorfina e/o i medici che hanno prescritto il naltrexone a rilascio prolungato verso la fine del 2017.

Figura 2.Contee degli Stati Uniti che non dispongono di alcun farmaco pubblicamente disponibile per il disturbo da uso di oppioidi (MOUD) Fornitore di farmaci per il disturbo da uso di oppioidi (MOUD), 2017I fornitori di farmaci per il disturbo da uso di oppioidi sono definiti in modo da includere i programmi di trattamento degli oppioidi elencati pubblicamente, i medici che hanno rinunciato alla buprenorfina e/o i medici che hanno prescritto il naltrexone a rilascio prolungato verso la fine del 2017.
Caratteristiche non corrette delle contee ad alto rischio di oppioidi
Su 3142 contee statunitensi, 751 (23,9%) hanno registrato un alto tasso di mortalità per overdose da oppioidi. La tabella 1 mostra i contrasti non corretti tra le contee ad alto rischio di oppioidi e le contee non ad alto rischio. La figura 3 mostra la distribuzione spaziale delle contee ad alto rischio e le altre 3 categorie designate come non ad alto rischio (bassi tassi di fornitori di MOUD e bassi tassi di mortalità per overdose di oppioidi; alti tassi di fornitori di MOUD e bassi tassi di mortalità per overdose di oppioidi; alti tassi di fornitori di MOUD e alti tassi di mortalità per overdose di oppioidi). Abbiamo identificato 412 contee ad alto rischio di oppioidi e 1485 contee non ad alto rischio. A causa della soppressione dei dati sulla mortalità per overdose da oppioidi, 1245 contee avevano dati inadeguati per essere inizialmente classificate in base allo stato di rischio per risultati non corretti. Nelle analisi non corrette, le contee ad alto rischio di oppioidi avevano una percentuale maggiore di popolazione bianca, disoccupata e priva di istruzione scolastica; queste contee avevano anche una percentuale inferiore di popolazione di età inferiore ai 25 anni. Le contee ad alto rischio di oppioidi avevano anche una minore concentrazione di PCP e di medici per la salute mentale ogni 100.000 persone, un più alto tasso di prescrizioni di oppioidi per 100 persone e una minore percentuale di voti democratici nelle elezioni presidenziali del 2016. Inoltre, le contee ad alto rischio di oppioidi erano più probabilmente sovrarappresentate nelle divisioni dell’Atlantico del Sud e del Centro Nord Est rispetto alle contee non ad alto rischio.
| Caratteristica | Valore medio (SD) | P Valoreb | ||
|---|---|---|---|---|
| Tutte le contee a rischio conosciute (N=1897) | Contee ad alto rischio di oppioidi (n = 412) | Contee non ad alto rischio (n = 1485) | ||
| Maschio, %, %, %, %, %, %, %, %, %, %, %, %. | 49.7 (1.8) | 49.7 (1.5) | 49.7 (1.9) | .53 |
| Densità del clinico per 100 000 abitanti, n. | ||||
| Medici di basec | 62.9 (34.1) | 51.4 (23.1) | 66.2 (35.9) | <.001 |
| Medici della salute mentaled | 158.2 (144.3) | 125.3 (102.6) | 167.4 (152.8) | <.001 |
| Disoccupati, % | 7.5 (2.7) | 7.8 (2.2) | 7.3 (2.8) | <.001 |
| Età, %. | ||||
| <25 y | 31.8 (4.5) | 30.7 (3.7) | 32.1 (4.6) | <.001 |
| 25-64 y | 44.4 (3.1) | 44.6 (2.7) | 44.4 (3.2) | .18 |
| Razza bianca, % | 84.0 (15.1) | 86.5 (13.0) | 83.3 (15.6) | <.001 |
| Nessun liceo o GED, %. | 13.6 (5.9) | 13.9 (4.8) | 13.5 (6.2) | .28 |
| Non assicurato, % | 10.3 (4.5) | 10.0 (3.9) | 10.4 (4.7) | .17 |
| Lunghezza della strada, miglio2 | 4.8 (3.5) | 4.8 (2.6) | 4.8 (3.7) | .91 |
| Tasso di prescrizione di oppioidi per 100 abitanti, n.e | 84.6 (38.1) | 88.6 (32.3) | 83.5 (39.5) | .02 |
| Voto democratico alle elezioni presidenziali del 2016, %.f | 34.9 (15.0) | 31.4 (12.2) | 35.8 (15.5) | <.001 |
| Urbanità, n. (%)g | ||||
| Rurale | 395 (20.8) | 91 (22.1) | 304 (20.5) | .21 |
| Micropolitan | 517 (27.3) | 97 (23.5) | 420 (28.3) | |
| Metropolitan | 982 (51.8) | 224 (54.4) | 758 (51.0) | |
| Divisione geografica, n. (%) | ||||
| Est Nord Centrale | 326 (17.2) | 116 (28.2) | 210 (14.1) | <.001 |
| Mid-Atlantic | 146 (7.7) | 23 (5.6) | 123 (8.3) | |
| Montagna | 145 (7.6) | 31 (7.5) | 114 (7.7) | |
| New England | 66 (3.5) | 5 (1.2) | 61 (4.1) | |
| Pacifico | 129 (6.8) | 8 (1.9) | 121 (8.2) | |
| Sud Atlantico | 415 (21.9) | 141 (34.2) | 274 (18.5) | |
| Ovest Nord Centrale | 192 (10.1) | 13 (3.2) | 179 (12.1) | |
| Ovest Sud Centrale | 225 (11.9) | 20 (4.9) | 205 (13.8) | |
| Est Sud Centro | 253 (13.3) | 55 (13.4) | 198 (13.3) | |

Figura 3.Figura 3. Contee ad alto rischio di oppioidi con basse percentuali di farmaci per il disturbo da uso di oppioidi (MOUD) Fornitori di trattamento e alte percentuali di morte per overdose di oppioidi Tassi bassi e alti di fornitori di MOUD definiti come quelli inferiori e superiori al tasso nazionale, rispettivamente, nella disponibilità di 3 tipi di fornitori di MOUD (programmi di trattamento con oppioidi elencati pubblicamente, medici che hanno rinunciato alla buprenorfina e prescrittori di naltrexone a rilascio prolungato) alla fine del 2017. Tassi bassi e alti di decessi per overdose da oppioidi definiti come sotto e sopra il tasso nazionale di decessi per overdose da oppioidi, rispettivamente, dal 2015 al 2017.
Le mappe che illustrano la distribuzione spaziale delle contee ad alto rischio e non ad alto rischio di oppioidi rispetto a ciascun tipo di MOUD in modo indipendente sono visualizzate nelle cifre 3-5 del supplemento . In generale, i cluster geografici delle contee ad alto rischio erano simili tra i tipi di fornitori di MOUD, anche se le distribuzioni del rischio nelle mappe dei medici che hanno rinunciato alla buprenorfina (eFigure 3 nel Supplemento) sono molto simili alle distribuzioni mostrate nella Figura 3 per tutti e 3 i farmaci. Sono emerse contee leggermente più ad alto rischio nelle mappe dei prescrittori clinici di naltrexone a rilascio prolungato e OTP (eFigure 4 e eFigure 5 nel supplemento), anche se in divisioni regionali simili che ospitano contee ad alto rischio di oppioidi nella buprenorfina e nelle mappe MOUD combinate.

Figura 3.Figura 3. Contee ad alto rischio di oppioidi con basse percentuali di farmaci per il disturbo da uso di oppioidi (MOUD) Fornitori di trattamento e alte percentuali di morte per overdose di oppioidi Tassi bassi e alti di fornitori di MOUD definiti come quelli inferiori e superiori al tasso nazionale, rispettivamente, nella disponibilità di 3 tipi di fornitori di MOUD (programmi di trattamento con oppioidi elencati pubblicamente, medici che hanno rinunciato alla buprenorfina e prescrittori di naltrexone a rilascio prolungato) alla fine del 2017. Tassi bassi e alti di decessi per overdose da oppioidi definiti come sotto e sopra il tasso nazionale di decessi per overdose da oppioidi, rispettivamente, dal 2015 al 2017.
Caratteristiche rettificate delle contee ad alto rischio di oppioidi
A causa della mancanza di covariate (principalmente conteggi di medici psichiatrici e PCP), le probabilità ad alto rischio potrebbero essere stimate solo per 831 delle 1245 contee inizialmente non categorizzate (eFigure 6 nel supplemento). La tabella 2 include i risultati della regressione logistica spaziale per le caratteristiche associate alle contee ad alto rischio di oppioidi, corretti per le caratteristiche demografiche, la forza lavoro, la mancanza di assicurazione, la densità stradale, l’urbanità, la prescrizione di oppioidi, la partigianeria politica e le caratteristiche di divisione regionale a livello di contea. Rispetto alla divisione Centro-Nord occidentale, le contee delle divisioni Centro-Nord orientale, Montagna e Sud Atlantico avevano aumentato le probabilità di essere contee ad alto rischio per gli oppioidi (Centro-Nord orientale: odds ratio [OR], 2,21; 95% CI, 1,19-4,12; Montagna: OR, 4,15; 95% IC, 1,34-12,89; e Sud Atlantico: O, 2,99; 95% CI, 1,26-7,11). Un aumento dell’1% della disoccupazione è stato associato a un aumento delle probabilità (OR, 1,09; 95% CI, 1,03-1,15) che una contea sia una contea ad alto rischio di oppioidi. Le contee che erano micropolitane (vs. metropolitane) avevano un rischio ridotto di essere una contea ad alto rischio di oppioidi (OR, 0,67; 95% IC, 0,50-0,90), così come le contee con un ulteriore 10 medici di assistenza primaria ogni 100.000 abitanti (OR, 0,89; 95% IC, 0,85-0,93) e quelle con un ulteriore 1% della popolazione di età inferiore ai 25 anni (OR, 0,95; 95% IC, 0,92-0,98). Una prescrizione aggiuntiva di oppioidi ogni 100 persone è stata associata anche a un aumento marginale delle probabilità di un’elevata percentuale di oppioidi ad alto rischio (OR, 1,04; 95% IC, 1,00-1,07). Nei risultati di sensibilità che escludevano il PCP e gli indicatori di rischio per i clinici della salute mentale, altri indicatori di rischio erano sostanzialmente simili come nei risultati principali. Le prescrizioni di oppioidi non erano più un indicatore di rischio significativo, una percentuale aggiuntiva di voto democratico corrispondeva a quote ridotte (OR, 0,12; 95% IC, 0,03-0,44) di una contea che era una contea ad alto rischio di oppioidi e un miglio di strada aggiuntivo per miglio quadrato corrispondeva a quote ridotte (OR, 0,95; 95% CI, 0,90-1,00) di una contea che era una contea ad alto rischio di oppioidi (eTabella 2 nel supplemento).
| Fattore | Rapporto di probabilità (95% CI) | P Valore |
|---|---|---|
| % Maschio | 0.95 (0.89-1.02) | .15 |
| Densità dei fornitori per 100 000 abitanti | ||
| 10 Medici di base | 0.89 (0.85-0.93) | <.001 |
| 10 Medici della salute mentale | 1.00 (0.99-1.01) | .78 |
| % Disoccupati | 1.09 (1.03-1.15) | .001 |
| % Senza istruzione superiore o GED | 0.95 (0.93-0.98) | .003 |
| % Età | ||
| <25 y | 0.95 (0.92-0.98) | <.001 |
| 25-64 y | 1.01 (0.96-1.05) | .76 |
| >64 y | 1 [Riferimento] | NA |
| % Razza bianca | 1.00 (0.99-1.02) | .76 |
| Lunghezza della strada, miglio2 | 0.96 (0.91-1.01) | .14 |
| % Non assicurati | 0.99 (0.95-1.04) | .70 |
| Tasso di prescrizione di oppioidi per 100 abitanti | 1.04 (1.00-1.07) | .02 |
| % Voto democratico alle elezioni presidenziali del 2016 | 0.24 (0.05-1.05) | .06 |
| Urbanità | ||
| Metropolitan | 1 [Riferimento] | NA |
| Micropolitan | 0.67 (0.50-0.90) | .009 |
| Rurale | 0.85 (0.64-1.14) | .28 |
| Divisione regionale | ||
| Est Nord Centrale | 2.21 (1.19-4.12) | .01 |
| Est Sud Centrale | 1.72 (0.83-3.55) | .14 |
| Mid-Atlantic | 0.70 (0.25-1.99) | .50 |
| Montagna | 4.15 (1.34-12.89) | .01 |
| New England | 0.38 (0.07-2.10) | .27 |
| Pacifico | 0.85 (0.15-4.93) | .86 |
| Atlantico meridionale | 2.99 (1.26-7.11) | .01 |
| Ovest Sud Centrale | 1.27 (0.62-2.59) | .51 |
| Ovest Nord Centrale | 1 [Riferimento] | NA |
I risultati di regressione corretti specifici per ogni tipo di provider MOUD sono presentati nelle tabelle 3-5 del supplemento. I fattori per le contee ad alto rischio rispetto alla disponibilità dei medici che hanno rinunciato alla buprenorfina sono simili a quelli presentati nella Tabella 2. Per la bassa disponibilità dei fornitori di OTP associata ad alti tassi di mortalità per overdose da oppioidi, la divisione East North Central non era più associata ad un rischio maggiore e il New England e le divisioni del Mid-Atlantic erano associate ad un rischio ridotto. Per i modelli di naltrexone a rilascio prolungato, la divisione East South Central aveva un rischio maggiore, mentre il voto democratico in percentuale era associato a un rischio ridotto.
Discussione
Abbiamo analizzato le caratteristiche delle contee che hanno mostrato sia tassi storicamente elevati di mortalità per overdose da oppioidi sia una bassa disponibilità di fornitori di MOUD alla fine del 2017. Un MOUD robusto, fornito da fornitori qualificati nelle contee che presentano queste caratteristiche, potrebbe realisticamente ridurre i decessi per overdose da oppioidi nelle popolazioni vulnerabili di una percentuale che va dal 40% al 60%.24 In termini di disponibilità dei soli fornitori di MOUD, abbiamo scoperto che il 46,4% di tutte le contee e il 71,2% delle contee rurali non disponeva ancora di un OTP, di un medico che ha rinunciato alla buprenorfina o di un medico che prescrive il naltrexone a rilascio prolungato, identificabile attraverso elenchi pubblici. Quando abbiamo anche considerato la necessità di un trattamento, le contee ad alto rischio di oppioidi tendevano ad essere sovrarappresentate nelle divisioni Est Centro-Nord, Sud Atlantico e Montagna e avevano una disoccupazione più alta; lo status di micropolitani era associato ad un minor rischio di essere una contea ad alto rischio di oppioidi.
Il lavoro precedente ha esaminato la disponibilità di MOUD in vari modi. Diversi studi hanno dimostrato che, a livello nazionale e statale, la disponibilità di OTP è rimasta costante dal 2003 al 2012.3,37 Allo stesso tempo, il numero di medici che hanno rinunciato a 2000 medici in grado di fornire buprenorfina è aumentato significativamente dal 2003 al 2016.3,34,37,39 Un numero crescente di medici che hanno rinunciato alla buprenorfina è associato a tassi più elevati di overdose di oppiacei a livello statale, il che suggerisce che forse l’offerta è stata rispondente alla domanda specifica di questo farmaco.29,34 Altre caratteristiche dello stato associate positivamente con i tassi di medici che hanno rinunciato alla buprenorfina in letteratura includono l’essere nella regione del Nord-Est, la percentuale della popolazione coperta da Medicaid, la fornitura di OTP e la fornitura di programmi di trattamento dei disturbi da uso di sostanze.29 Sebbene la carenza di medici che hanno rinunciato alla buprenorfina sia diminuita nel tempo, la ruralità è un fattore di rischio persistente delle aree di carenza.35,37,39 In termini di strutture di trattamento speciale, la ricerca passata ha riscontrato carenze nelle regioni del Sud-Est, del Sud-Ovest e del Nord-Est.26,40 Le analisi geospaziali hanno trovato il più grande disallineamento tra i programmi di trattamento dell’OUD e la mortalità per overdose di oppioidi nelle contee dell’Ohio, del Distretto di Columbia e della West Virginia, e un accesso limitato dei fornitori di buprenorfina rispetto alla mortalità per overdose di oppioidi in gran parte del Midwest e del Sud.41,42
A nostra conoscenza, questo studio è il primo a presentare un quadro della capacità di trattamento OUD in tutti e 3 i MOUD e a confrontare questa disponibilità con le recenti necessità storiche a livello di contea. Questi risultati geospaziali indicano i tipi specifici di contee in cui le risorse dovrebbero essere indirizzate per avere il maggior potenziale di aumentare il trattamento e ridurre la mortalità per overdose. Date le caratteristiche delle contee ad alto rischio di oppioidi emerse dai nostri risultati principali, le risorse dei fornitori di MOUD dovrebbero essere mirate alle aree non micropolitane e nelle divisioni dell’East North Central (ad esempio, Ohio, Michigan, Indiana e Illinois), South Atlantic (ad esempio, Virginia, West Virginia, District of Columbia, Maryland e Florida) e Mountain (ad esempio, New Mexico, Arizona, Utah e Nevada). Le strategie per aumentare il numero di PCP e di altri medici in grado e disposti a fornire MOUD in queste aree possono essere di protezione contro il rischio persistente di una contea ad alto rischio.8 Altre strategie innovative per superare le barriere geografiche e di forza lavoro, come la telemedicina, l’impegno di medici non medici prescrittori nel trattamento, la lotta contro la stigmatizzazione, il supporto di medici peer-to-peer come nel modello del Project ECHO (Extension for Community Healthcare Outcomes),58 Fornire modelli di trattamento OUD lungo il continuum dell’assistenza, espandere Medicaid per affrontare l’accesso all’assistenza sanitaria tra gli individui a basso reddito e i disoccupati, e sfatare i miti, sono anch’essi probabilmente necessari.8,59,60,61
Riconoscendo che il trattamento con vari MOUD deve essere personalizzato in base ai fattori del paziente, abbiamo anche disaggregato lo stato di rischio della contea per tipo di MOUD. I fattori di rischio per la buprenorfina erano in gran parte simili a quelli delle analisi di tutti e 3 i MOUDS, suggerendo che la buprenorfina, il MOUD più disponibile, era di gran lunga il motore di molti dei nostri risultati principali. I fattori di rischio associati alla buprenorfina erano anche coerenti con gli studi precedenti sulla buprenorfina; cioè, quelli che mostrano il rischio di una carenza di buprenorfina da associare ad aree al di fuori del nord-est, in particolare nel sud-est.29,34,37 I nostri risultati differiscono in quanto non identificano la ruralità come fattore di rischio, probabilmente a causa del più recente lasso di tempo dei nostri dati sulla mortalità, durante il quale sono stati prevalenti i decessi per overdose di oppioidi illeciti in ambiente urbano.
Nel modello OTP, la maggiore disponibilità di OTP nelle divisioni del Mid-Atlantic e del New England ha reso meno probabile che le contee di queste regioni siano classificate come contee ad alto rischio di oppioidi, nonostante la loro alta concentrazione di morti per overdose di oppioidi dal 2015 al 2017(Figura 2). Il New England e le divisioni del Mid-Atlantic hanno avuto una maggiore disponibilità di fornitori di trattamento in tutti e 3 i MOUD, e alcune aree al loro interno (ad esempio, il Massachusetts) hanno mostrato un calo dei tassi di mortalità per overdose da oppioidi a partire dal 2017.62 Per lo stato ad alto rischio associato al naltrexone a rilascio prolungato, la divisione East South Central (ad esempio, Kentucky e Tennessee) è servita come ulteriore fattore di rischio.
La disaggregazione per tipo di farmaco può aiutare a informare le strategie di intervento. Ad esempio, le aree con una maggiore capacità di OTP possono essere buoni candidati per l’impiego di modelli di hub e spoke. Le aree senza capacità OTP (ad esempio, la divisione Mountain) potrebbero invece prendere in considerazione una migliore telemedicina. Secondo tutti i modelli, le opzioni terapeutiche dovrebbero essere mirate nelle contee con alti tassi di disoccupazione, e potenzialmente abbinate a iniziative per aiutare le persone con OUD o in fase di recupero a trovare lavoro. L’ipotesi della “morte per disperazione” avanzata da Case e Deaton,63 suggerendo che i determinanti strutturali sono la chiave per i danni associati agli oppioidi, sostiene tali approcci.64
Limitazioni
Il nostro studio ha diversi limiti. In primo luogo, abbiamo utilizzato i dati del localizzatore di trattamento disponibili al pubblico per valutare la disponibilità dei fornitori di MOUD dal punto di vista del paziente o del tipico clinico nell’identificare le opzioni di trattamento. Alcuni medici che hanno rinunciato alla buprenorfina non acconsentono ad essere inclusi nell’elenco delle buprenorfine, rendendo le nostre statistiche sulla carenza di buprenorfina sopravvalutate,39 e potrebbero mancare alcuni fornitori di MOUD non altrimenti localizzati da SAMHSA o Alkermes Inc. In alternativa, alcuni fornitori che hanno rinunciato alla buprenorfina e che accettano di essere inclusi nell’elenco delle buprenorfine non prescrivono attivamente la buprenorfina, facendo potenzialmente sottovalutare le nostre statistiche di carenza. In secondo luogo, l’elenco di Alkermes Inc. comprende i medici che prescrivono attivamente il naltrexone a rilascio prolungato, ma non fa differenza se questa prescrizione è per l’OUD o per il disturbo da uso di alcol. In terzo luogo, le liste dei fornitori di MOUD indicano la disponibilità, piuttosto che il volume del trattamento effettivo del paziente. La maggior parte dei medici che prescrivono la buprenorfina prescrivono il farmaco a un panel mensile mediano di 13 pazienti, molte volte anche meno65,66Pertanto, questa misura può essere una visione ottimistica della disponibilità.
In quarto luogo, la nostra variabile di risultato del rischio è stata determinata soggettivamente, e la carenza di trattamento o le aree ad alto rischio potrebbero essere altrimenti definite. I risultati degli studi specifici per il trattamento con buprenorfina e OTP che hanno utilizzato definizioni alternative di questo concetto sono stati ragionevolmente coerenti con i nostri.29,34,40,41,42 Inoltre, ci potrebbe essere un certo ritardo nella disponibilità del trattamento in risposta alla mortalità per overdose, per cui le contee definite come contee ad alto rischio di oppioidi potrebbero non essere più ad alto rischio in tempo reale. In quinto luogo, la segnalazione dei decessi per overdose di oppioidi a livello di contea, ricavata dai dati statistici vitali nazionali, potrebbe includere qualche errore di misurazione, probabilmente un sottoconteggio, che potrebbe essere differenziale tra le contee.67,68 Tuttavia, questi conteggi sono più affidabili per dedurre le cause di morte rispetto ad altre fonti (ad esempio, i rapporti tossicologici), sono la migliore fonte di dati comparativi di morte disponibili, sono stati precedentemente analizzati a livello di contea, e sono soggetti ad errori di misurazione analoghi a quelli che si verificano a livello di stato.69,70,71 Inoltre, la nostra misura di risultato ha confrontato la mortalità per overdose di oppioidi con la disponibilità del fornitore di MOUD lungo i continuum, piuttosto che in termini assoluti, il che potrebbe aver ridotto il potenziale di conclusioni tendenziose. In sesto luogo, abbiamo incluso molte covariate a livello di contea nei nostri modelli, ma è possibile che ci siano stati confonditori non misurati non facilmente misurabili a livello di contea (ad esempio, le forze dell’ordine locali della contea) che potrebbero essere associati a uno stato ad alto rischio di oppioidi. In settimo luogo, abbiamo stimato elevate probabilità di mortalità per overdose da oppioidi nelle contee in cui questi conteggi sono stati soppressi per aggiungere informazioni ai nostri modelli corretti. I nostri risultati sono stati generalmente coerenti tra modelli corretti e non corretti, dandoci la certezza che le nostre tecniche di ponderazione fossero ragionevoli. Sebbene siamo stati in grado di imputare le informazioni per la maggior parte delle contee inizialmente non caratterizzate (831 su 1245 [66,7%]), i risultati rettificati potrebbero essere stati distorti dall’omissione dei dati di 414 contee prevalentemente rurali.
Conclusioni
I responsabili politici negli Stati Uniti riconoscono sempre più spesso l’inadeguatezza della disponibilità di trattamenti MOUD e il suo potenziale di ridurre significativamente la mortalità per overdose, come dimostrato dall’attività del Congresso che sottolinea l’importanza e le notevoli risorse stanziate per il trattamento delle dipendenze.72,73 Questo studio fornisce nuove informazioni per aiutare a identificare le contee ad alto rischio di oppioidi e a sviluppare strategie per indirizzare le risorse. Per esempio, attraverso il SAMHSA Substance Abuse Prevention and Treatment Block Grants to States and SUPPORT (Substance Use-Disorder Prevention that Promotes Opioid Recovery and Treatment) for Patients and Communities Act treatment augmentation provisions, dando priorità all’assegnazione di fondi e all’impegno per l’aumento della forza lavoro dei medici intorno al MOUD nelle contee non micropolitane, comprese molte regioni appalachiane e montane, potrebbe essere particolarmente efficace nel ridurre i rischi legati agli oppioidi. Inoltre, concentrare gli sforzi di aumento del MOUD in aree con meno PCP e tassi di disoccupazione più elevati sarebbe probabilmente un uso efficiente delle risorse per mitigare i danni causati dagli oppioidi. Sebbene negli ultimi anni siano aumentati i medici che hanno rinunciato alla buprenorfina e i fondi per il trattamento dell’OUD negli Stati, per avere il maggiore effetto sulla crisi dell’oppioide queste risorse devono essere convogliate verso le aree locali delle contee con il maggior bisogno insoddisfatto, insieme a nuovi modelli di assistenza per raggiungere le persone con OUD.
References
- Drug and opioid-involved overdose deaths—United States, 2013-2017. MMWR Morb Mortal Wkly Rep. 2018; 67(5152)DOI | PubMed
- Diagnostic and Statistical Manual of Mental Disorders.. American Psychiatric Association: Washington, DC; 2013.
- National and state treatment need and capacity for opioid agonist medication–assisted treatment. Am J Public Health. 2015; 105(8):e55-e63. DOI | PubMed
- Publisher Full Text
- Publisher Full Text
- Use of opioid agonist therapy for Medicare patients in 2013. JAMA Psychiatry. 2016; 73(9):990-992. DOI | PubMed
- Changes in substance abuse treatment use among individuals with opioid use disorders in the United States, 2004-2013. JAMA. 2015; 314(14):1515-1517. DOI | PubMed
- Policy pathways to address provider workforce barriers to buprenorphine treatment. Am J Prev Med. 2018; 54(6S3):S230-S242. DOI | PubMed
- Prevention of prescription opioid misuse and projected overdose deaths in the United States. JAMA Netw Open. 2019; 2(2):e187621. DOI | PubMed
- Methadone in primary care—one small step for Congress, one giant leap for addiction treatment. N Engl J Med. 2018; 379(1):7-8. DOI | PubMed
- An overview of systematic reviews of the effectiveness of opiate maintenance therapies: available evidence to inform clinical practice and research. J Subst Abuse Treat. 2005; 28(4):321-329. DOI | PubMed
- Opioid agonist treatment for patients with dependence on prescription opioids. JAMA. 2017; 317(9):967-968. DOI | PubMed
- Extended-release injectable naltrexone for opioid use disorder: a systematic review. Addiction. 2018; 113(7):1188-1209. DOI | PubMed
- Injectable, sustained-release naltrexone for the treatment of opioid dependence: a randomized, placebo-controlled trial. Arch Gen Psychiatry. 2006; 63(2):210-218. DOI | PubMed
- Oral naltrexone maintenance treatment for opioid dependence. Cochrane Database Syst Rev. 2011; 16(2):CD001333. DOI | PubMed
- Mortality risk during and after opioid substitution treatment: systematic review and meta-analysis of cohort studies. BMJ. 2017; 357:j1550. DOI | PubMed
- Buprenorphine maintenance versus placebo or methadone maintenance for opioid dependence. Cochrane Database Syst Rev. 2014; 2(2):CD002207. DOI | PubMed
- Methadone maintenance therapy versus no opioid replacement therapy for opioid dependence. Cochrane Database Syst Rev. 2009; 8(3):CD002209. DOI | PubMed
- The impact of opioid substitution therapy on mortality post-release from prison: retrospective data linkage study. Addiction. 2014; 109(8):1306-1317. DOI | PubMed
- Opioid agonist treatments and heroin overdose deaths in Baltimore, Maryland, 1995-2009. Am J Public Health. 2013; 103(5):917-922. DOI | PubMed
- Association of opioid agonist therapy with lower incidence of hepatitis C virus infection in young adult injection drug users. JAMA Intern Med. 2014; 174(12):1974-1981. DOI | PubMed
- Retention in medication-assisted treatment for opiate dependence: a systematic review. J Addict Dis. 2016; 35(1):22-35. DOI | PubMed
- Opioid agonist treatment for pharmaceutical opioid dependent people. Cochrane Database Syst Rev. 2016; 9(5):CD011117. DOI | PubMed
- Medication for opioid use disorder after nonfatal opioid overdose and association with mortality: a cohort study. Ann Intern Med. 2018; 169(3):137-145. DOI | PubMed
- Publisher Full Text
- DOI
- 2001. Publisher Full Text
- Publisher Full Text
- The supply of physicians waivered to prescribe buprenorphine for opioid use disorders in the United States: a state-level analysis. J Stud Alcohol Drugs. 2015; 76(4):644-654. DOI | PubMed
- Where is buprenorphine dispensed to treat opioid use disorders? the role of private offices, opioid treatment programs, and substance abuse treatment facilities in urban and rural counties. Milbank Q. 2015; 93(3):561-583. DOI | PubMed
- 2000. Publisher Full Text
- 2016. Publisher Full Text
- Publisher Full Text
- Buprenorphine physician supply: relationship with state-level prescription opioid mortality. Drug Alcohol Depend. 2017; 173(suppl 1):S55-S64. DOI | PubMed
- Geographic and specialty distribution of US physicians trained to treat opioid use disorder. Ann Fam Med. 2015; 13(1):23-26. DOI | PubMed
- Supply of buprenorphine waivered physicians: the influence of state policies. J Subst Abuse Treat. 2015; 48(1):104-111. DOI | PubMed
- Growth in buprenorphine waivers for physicians increased potential access to opioid agonist treatment, 2002-11. Health Aff (Millwood). 2015; 34(6):1028-1034. DOI | PubMed
- Prescribing practices of rural physicians waivered to prescribe buprenorphine. Am J Prev Med. 2018; 54(6S3):S208-S214. DOI | PubMed
- Geographic distribution of providers with a DEA waiver to prescribe buprenorphine for the treatment of opioid use disorder: a 5-year update. J Rural Health. 2019; 35(1):108-112. DOI | PubMed
- Geographic disparities in availability of opioid use disorder treatment for Medicaid enrollees. Health Serv Res. 2018; 53(1):389-404. DOI | PubMed
- Comparison between buprenorphine provider availability and opioid deaths among US counties. J Subst Abuse Treat. 2018; 93:19-25. DOI | PubMed
- Disparities between US opioid overdose deaths and treatment capacity: a geospatial and descriptive analysis. J Addict Med. 2019; 00(00):1-7. DOI | PubMed
- Publisher Full Text
- Publisher Full Text
- Publisher Full Text
- Publisher Full Text
- Publisher Full Text
- Publisher Full Text
- Increases in drug and opioid overdose deaths—United States, 2000-2014. MMWR Morb Mortal Wkly Rep. 2016; 64(50-51):1378-1382. DOI | PubMed
- 2017. Publisher Full Text
- 2017. Publisher Full Text
- Publisher Full Text
- Publisher Full Text
- Publisher Full Text
- Publisher Full Text
- Publisher Full Text | DOI
- Publisher Full Text
- Project ECHO (Extension for Community Healthcare Outcomes): a new model for educating primary care providers about treatment of substance use disorders. Subst Abus. 2016; 37(1):20-24. DOI | PubMed
- Primary care and the opioid-overdose crisis—buprenorphine myths and realities. N Engl J Med. 2018; 379(1):1-4. DOI | PubMed
- Telemedicine’s role in addressing the opioid epidemic. Mayo Clin Proc. 2018; 93(9):1177-1180. DOI | PubMed
- Primary care models for treating opioid use disorders: what actually works? a systematic review. PLoS One. 2017; 12(10):e0186315. DOI | PubMed
- Publisher Full Text
- Mortality and morbidity in the 21st century. Brookings Pap Econ Act. 2017; 2017:397-476. DOI | PubMed
- Opioid crisis: no easy fix to its social and economic determinants. Am J Public Health. 2018; 108(2):182-186. DOI | PubMed
- Physician capacity to treat opioid use disorder with buprenorphine-assisted treatment. JAMA. 2016; 316(11):1211-1212. DOI | PubMed
- The untapped potential of office-based buprenorphine treatment. JAMA Psychiatry. 2015; 72(4):395-396. DOI | PubMed
- Identifying unreported opioid deaths through toxicology data and vital records linkage: case study in Marion County, Indiana, 2011-2016. Am J Public Health. 2018; 108(12):1682-1687. DOI | PubMed
- Corrected US opioid-involved drug poisoning deaths and mortality rates, 1999-2015. Addiction. 2018; 113(7):1339-1344. DOI | PubMed
- Identifying opioid overdose deaths using vital statistics data. Am J Public Health. 2018; 108(12):1587-1589. DOI | PubMed
- Factors associated with county-level differences in US drug-related mortality rates. Am J Prev Med. 2018; 54(5):611-619. DOI | PubMed
- Geographic variation in opioid and heroin involved drug poisoning mortality rates. Am J Prev Med. 2017; 53(6):745-753. DOI | PubMed
- 2018. Publisher Full Text
- Publisher Full Text
Fonte
Haffajee RL, Lin LA, Bohnert ASB, Goldstick JE (2019) Characteristics of US Counties With High Opioid Overdose Mortality and Low Capacity to Deliver Medications for Opioid Use Disorder. JAMA Network Open 2(6): e196373. https://doi.org/10.1001/jamanetworkopen.2019.6373





