Abstract
Introduzione
Il consumo di sodio è uno dei principali fattori di rischio modificabili per l’aumento della pressione sanguigna (BP) e delle malattie cardiovascolari (CVD)[1]. L’eccesso di rischio associato al consumo di sodio sembra essere principalmente mediato dall’effetto deleterio del consumo di sodio in eccesso sulla BP[2]. La CVD rimane la principale causa di mortalità e morbilità negli Stati Uniti, generando circa 800.000 morti e 6 milioni di ricoveri ospedalieri all’anno[3]. Questi oneri CVD costano 318 miliardi di dollari all’anno in costi sanitari e altri 237 miliardi di dollari in perdita di produttività, con ulteriori costi per le cure informali[4]. L’assunzione media di sodio negli Stati Uniti è di circa 3.400 milligrammi per persona al giorno, o 8,6 grammi di sale, circa il 50% in più rispetto al livello di consumo consigliato di 2.300 mg/giorno[5]. Circa il 75% dell’assunzione di sodio proviene da alimenti trasformati e prodotti commercialmente, rendendo la riformulazione industriale una delle principali priorità per ridurre l’assunzione di sodio da parte della popolazione[6,7].
In linea con le raccomandazioni dell’Organizzazione Mondiale della Sanità (OMS) e con altre politiche di riformulazione volontaria che hanno effettivamente ridotto l’assunzione di sodio in Finlandia, Turchia e Regno Unito[8], nel 2016 la Food and Drug Administration (FDA) degli Stati Uniti ha proposto obiettivi di riformulazione del sodio a breve (2 anni) e a lungo termine (10 anni) su base volontaria e specifica per categorie di alimenti trasformati, confezionati e preparati in 155 categorie alimentari[9]. Questa proposta è stata concepita per sostenere le linee guida dietetiche statunitensi 2015-2020 incoraggiando la riformulazione degli alimenti e lo sviluppo di nuovi prodotti [5].
Tuttavia, i potenziali effetti sanitari ed economici di questi obiettivi proposti non sono stati quantificati. Inoltre, sia nel bilancio del Congresso del 2017 che nell’attuale proposta di legge sugli stanziamenti per l’agricoltura della Camera dei Rappresentanti del 2018, il Congresso degli Stati Uniti ha incaricato la FDA di non “sviluppare, emettere, promuovere o far avanzare le linee guida finali applicabili ai produttori di alimenti per la riduzione a lungo termine del sodio in tutta la popolazione”, almeno in parte a causa dell’incertezza sui potenziali effetti sulla salute. Studi recenti hanno stimato i guadagni potenziali per la salute della riduzione generale del sodio nella popolazione statunitense, ma senza mappare gli effetti delle politiche specifiche proposte dalla FDA per l’industria o adottare una prospettiva sociale più ampia[10]. In questo studio, abbiamo quantificato le potenziali riduzioni di CVD e l’impatto economico dei diversi livelli di conformità alla proposta del 2016 su un periodo di 20 anni. Questa indagine è stata condotta nell’ambito del progetto Food-PRICE (Food Policy Review and Intervention Cost-Effectiveness).
Metodi
Abbiamo utilizzato ed esteso il modello di politica alimentare US IMPACT Food Policy Model[11,12], precedentemente convalidato, per valutare i potenziali effetti sulla salute e sull’economia della politica di riformulazione volontaria del sodio proposta dalla FDA per un periodo di 20 anni (dal 2017 al 2036). Abbiamo simulato 3 scenari: (1) ottimale, con un’attuazione ottimale della politica proposta dalla FDA, ipotizzando che tutti gli alimenti trasformati saranno riformulati secondo gli obiettivi di sodio proposti dalla FDA per i 2 e 10 anni; (2) modesto, ipotizzando una conformità del 50% al limite superiore proposto degli obiettivi per i 2 e 10 anni e una conformità del 50% ai principali obiettivi per i 2 e 10 anni; e (3) pessimistico, ipotizzando che tutti gli alimenti trasformati saranno riformulati secondo l’obiettivo dei 2 anni, ma senza ulteriori riformulazioni.
Abbiamo confrontato questi 3 scenari con uno scenario controfattuale di “nessun intervento” (baseline). Per questo, abbiamo ipotizzato che le recenti tendenze di lento declino osservate di recente nel consumo di sodio[13] continueranno in futuro. Inoltre, abbiamo modellato uno scenario di conformità molto basso, con il 7,5% degli alimenti applicabili conformi agli obiettivi di riformulazione a 10 anni, e presentiamo questi risultati nell’Appendice S1 (Extra Scenario; p. 28).
Il modello di politica alimentare di impatto degli Stati Uniti
Il nostro modello esteso US IMPACT Food Policy Model è un modello di microsimulazione dinamica stocastica che simula il corso della vita di individui sintetici in una popolazione sintetica vicina alla realtà in diversi scenari politici. Rispetto alle versioni precedenti del modello, consente una simulazione più dettagliata e flessibile delle politiche alimentari in un quadro di rischio concorrente, tenendo conto dell’eterogeneità della popolazione e dei tempi di ritardo tra le esposizioni e i risultati.
In particolare, il modello simula innanzitutto i cicli di vita di individui sintetici di età compresa tra i 30 e gli 84 anni nello scenario “nessun intervento” e registra il loro consumo di sodio, la BP sistolica (SBP), il primo episodio di CVD (malattia coronarica [CHD] o ictus), gli anni di vita corretti per la qualità (QALYs), i costi e la morte per CVD o qualsiasi altra causa. Poi calcola i cicli vitali degli stessi individui sintetici in ciascuno dei 3 scenari di riformulazione del sodio modellati (ottimisti, modesti e pessimisti) e registra le differenze nei suddetti esiti(Fig 1). Le fonti dei dati del modello sono descritte nella Tabella 1. Di seguito sono descritti gli input, la struttura, le ipotesi chiave e gli output del modello. Una descrizione dettagliata del modello, delle fonti di input e delle ipotesi chiave è riportata nell’Appendice S1.
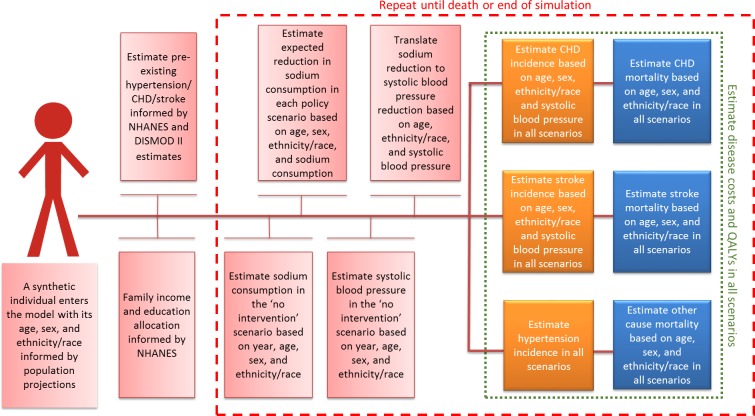
Fig. 1.Fig. 1. Struttura del modello semplificata.CHD, malattia coronarica; NHANES, National Health and Nutrition Examination Survey; QALY, anno di vita regolato in base alla qualità.
| Parametro | Risultato | Dettagli | Commenti | Fonte: |
|---|---|---|---|---|
| Stime delle dimensioni della popolazione | Popolazione | 1° luglio popolazione residente negli Stati Uniti della serie PostCensal Vintage 2014, della serie intercensale 2000-2009 riveduta e della serie intercensale 1990-1999 | Stratificati per anno, età, sesso, razza a ponte e origine ispanica | CDC WONDER WONDER stima della popolazione di razza ponte 1990-2014 [14]. |
| Proiezioni della popolazione | Popolazione | Proiezioni sulla popolazione statunitense 2014-2060 prodotte dal Census Bureau nel 2014 | Stratificati per anno, età, sesso, razza ed etnia | US Census Bureau tramite CDC WONDER proiezioni della popolazione nazionale 2014-2060 [15]. |
| Mortalità | Morti per CHD, ictus e qualsiasi altra causa non modellata | Causa del decesso 1999-2015 | Stratificati per anno, età, sesso, razza, etnia e causa della morte | Dipartimento della Salute e dei Servizi Umani degli Stati Uniti e CDC NCHS tramite CDC WONDER causa di morte 1999-2015 [16]. |
| Esposizione al sodio | Esposizione degli individui | NHANES | Set di dati anonimizzati, a livello individuale; anni 2009-2014 | Dati CDC NCHS NHANES[17] |
| Esposizione alla pressione sanguigna sistolica | Esposizione degli individui | NHANES | Set di dati anonimizzati, a livello individuale; anni 1999-2014 | Dati CDC NCHS NHANES[17] |
| Effetto del consumo di sodio sulla pressione sanguigna sistolica | Variazione della pressione sanguigna sistolica | Meta-analisi / meta-regressione di 103 prove | Sono state analizzate solo prove con durata >7 giorni | Testo S1 in Mozaffarian et al.[2] |
| Livello di riferimento del consumo di sodio | Consumo ideale di sodio al di sotto del quale non si è ritenuto che si verifichi alcun rischio | Prove da studi ecologici, studi randomizzati e meta-analisi di studi prospettici di coorte | I livelli di assunzione associati al rischio più basso variavano da 614 a 2.391 mg/giorno; nei grandi studi di alimentazione randomizzata ben controllati, la più bassa assunzione testata per la quale sono state chiaramente documentate riduzioni della pressione sanguigna è stata di 1.500 mg/giorno. | Testo S4 e tabella S3 in Mozaffarian et al.[2]. |
| Rischio relativo per la pressione sanguigna sistolica | Incidenza di CHD e ictus (ICD-10: I20-I25 e I60-I69) | Analisi congiunta di 2 meta-analisi a livello individuale | Stratificato in base all’età e al sesso; regolato per la diluizione di regressione e il colesterolo totale nel sangue e, se disponibile, le frazioni lipidiche (colesterolo HDL e non-HDL), il diabete, il peso, il consumo di alcol e il fumo al basale | eTabella 5 in Micha et al.[1] |
| Mortalità da qualsiasi causa, esclusi CHD e ictus | Meta-analisi a livello individuale di 48 studi prospettici di coorte | Adeguato all’età, al sesso, alla razza o all’etnia, alla privazione, al fumo, al diabete, all’inattività, all’alcol e all’obesità | Figura 4 in Stringhini et al.[18] | |
| Livello di riferimento della pressione sanguigna sistolica | Pressione sanguigna sistolica ideale al di sotto della quale non è stato considerato alcun rischio | Prove da studi randomizzati di farmaci antipertensivi e dallo studio INTERSALT | Ci possono essere benefici per la salute abbassando la pressione sistolica fino a 110 mm Hg | Singh et al.[19] |
| Valori di utilità dello stato di salute | Per CHD, ictus, ipertensione e le loro combinazioni | Utilizza i dati EQ-5D-3L di MEPS 2000-2002 | Abbiamo utilizzato i coefficienti di regressione pubblicati per stimare i valori di utilità per età, sesso, razza, etnia, reddito, istruzione e numero di patologie croniche. | Tabelle 2 e 3 in Sullivan et al.[20] |
| Costi per le malattie | Costi medici, mortalità e morbilità per malattie cardiovascolari, ictus e ipertensione | Basato su MEPS | Stratificato per età, sesso e razza; adattato per le comorbilità | Khavjou et al.[4] |
| Costi di assistenza informale per l’ictus | Tecnica della differenza nelle differenze nella propensione – Popolazioni con un buon livello di propensione | Tabella 3 in Joo et al.[21] | ||
| Costi di assistenza informale per CHD | I costi sono stati estrapolati per le impostazioni USA | Tabella 5 in Leal et al.[22] | ||
| Costi governativi per la gestione della politica | Costi di amministrazione per il nuovo menu del ristorante e per la regolamentazione dell’etichettatura dei distributori automatici, compresi i costi per la sensibilizzazione, l’istruzione, la revisione delle questioni normative, lo sviluppo della formazione per gli ispettori e le funzioni correlate | US Food and Drug Administration[23] | ||
| Costi governativi per il monitoraggio e la valutazione della politica | Valutazione d’impatto della strategia di riduzione del sale del Regno Unito da parte della UK Food Standards Agency | Abbiamo supposto che la riformulazione del sodio avesse gli stessi costi amministrativi | Collins et al.[24] | |
| Costi di settore per riformulare i prodotti | Modello a foglio elettronico | Il modello ha tenuto conto delle variazioni della complessità della formula del prodotto, delle dimensioni dell’azienda, del tipo di riformulazione, del periodo di conformità e di altri fattori | Muth et al.[25] |

Fig. 1.Struttura del modello semplificata.CHD, malattia coronarica; NHANES, National Health and Nutrition Examination Survey; QALY, anno di vita regolato in base alla qualità.
Input e struttura del modello
Demografia, assunzione di sodio e BP
Il modello sintetizza le informazioni relative alla struttura della popolazione per età, sesso e razza/etnicità[14] e i dati dei 2 più recenti cicli NHANES (National Health and Nutrition Examination Survey) (2011-2014) [13] relativi all’esposizione al sodio e all’SBP, per innescare una popolazione sintetica vicina alla realtà. Per questo, il modello trae i tratti degli individui sintetici da distribuzioni condizionali stimate da modelli multinazionali inseriti nei dati originali dell’indagine. Il quadro statistico di questo metodo e la sua estensione alla modellazione sono stati descritti altrove[26,27], e una descrizione dettagliata e la convalida si trova nell’appendice S1. Quindi, il modello proietta nel futuro le recenti tendenze osservate nell’SBP e nell’assunzione di sodio, e utilizza le proiezioni per far evolvere i tratti degli individui sintetici nel tempo. Abbiamo usato NHANES 1999-2014 per le proiezioni dell’SBP e NHANES 2009-2014 per le proiezioni dell’assunzione di sodio [13]. L’inclusione dei trend di esposizione nella nostra analisi garantisce stime più prudenti per il potenziale impatto dei target FDA proposti rispetto a un’analisi che presuppone l’assenza di trend.
Endpoint CVD
Abbiamo usato il database CDC WONDER[14] per estrarre i tassi di mortalità per CHD (ICD-10: I20-I25), ictus (ICD-10: I60-I69), e qualsiasi altra causa per gli anni 1999-2015, stratificati per età, sesso e razza/etnicità. Abbiamo previsto queste tendenze fino al 2036, fornendo ancora una volta una stima più appropriata e conservativa dell’impatto potenziale degli obiettivi proposti dalla FDA. Poi, abbiamo usato WHO DISMOD II per modellare i tassi di incidenza e prevalenza di CHD e ictus per il 2014[28]. Per tenere conto delle tendenze future dei tassi di incidenza di CHD e ictus che non sono attribuibili alle tendenze SBP, abbiamo ipotizzato che la metà della variazione annuale prevista dei tassi di mortalità per CHD e ictus sia dovuta a cambiamenti nei tassi di incidenza. Abbiamo basato questa ipotesi su prove osservazionali provenienti dall’Inghilterra e studi di modellazione in Inghilterra e negli Stati Uniti[29- 32], e abbiamo incluso questa ipotesi nella nostra analisi di sensibilità probabilistica (vedere sotto). Utilizzando un approccio di rischio attribuibile alla popolazione, il modello calcola il rischio annuale degli individui sintetici che sviluppano CHD e ictus in base alle loro previsioni di SBP e di tasso di incidenza utilizzando i rischi relativi pubblicati. Infine, il modello calibra la mortalità annuale per CHD, ictus e qualsiasi altra causa ai tassi di mortalità previsti in un quadro di rischio concorrente. In particolare, per la mortalità per “qualsiasi altra causa” abbiamo ipotizzato che gli individui sintetici ipertesi avessero tassi di mortalità più elevati per tener conto di malattie diverse dalla CHD e dall’ictus che non abbiamo modellato esplicitamente ma che sono causalmente correlate all’ipertensione [18].
Sintesi delle prove relative ai rischi di un consumo eccessivo di sodio
Il consumo eccessivo di sodio nella dieta è stato collegato ad un aumento del rischio di CVD[33]. Per la CVD, l’eccesso di rischio sembra essere principalmente mediato dall’effetto deleterio del consumo di sodio in eccesso sulla BP[2]. I nostri metodi per valutare la causalità degli effetti della riduzione del sodio sulla BP e della riduzione della BP sulla CVD sono stati descritti in precedenza[2].
C’è qualche controversia sul livello ottimale di consumo di sodio[34]. Alcuni ricercatori sostengono che un consumo di sodio inferiore a 3.000 mg/giorno può effettivamente aumentare il rischio di CVD e la mortalità complessiva[35,36]. Tuttavia, sembra che questa argomentazione sia basata su una metodologia di misurazione parziale[37]. In una recente discussione sull’argomento, Mozaffarian et al. hanno concluso che il livello ottimale di consumo di sodio, al di sotto del quale un’ulteriore riduzione del sodio non ha ulteriori benefici per la salute, si colloca in un intervallo compreso tra 614 mg/giorno e 2.391 mg/giorno[2]. Nel nostro studio abbiamo incorporato l’incertezza intorno al consumo ideale di sodio nella nostra analisi probabilistica della sensibilità.
Mancano prove che colleghino direttamente la reversibilità del rischio di sodio alla mortalità per CVD o ai risultati della morbilità. Una meta-analisi di diversi studi di controllo randomizzati che hanno testato diete a basso contenuto di sodio è risultata insufficiente e quindi non conclusiva[38]. In confronto, esiste una pletora di prove a sostegno dell’effetto di una dieta a basso contenuto di sodio sulla BP, che sembra avvenire in poche settimane[2,39]. Infine, la reversibilità del rischio cardiovascolare della BP è stata evidente in diversi studi di controllo randomizzati e sembra verificarsi entro un periodo di 5 anni[40].
Effetti della politica
La politica di riformulazione del sodio proposta dalla FDA prevedeva obiettivi specifici di concentrazione di sodio media e superiore a 2 e 10 anni per 155 categorie di alimenti[9]. Inoltre, la FDA ha anche fornito dati per mappare queste 155 categorie alimentari al questionario dietetico NHANES 2009-2010 di 24 ore di richiamo [41]. Questi dati hanno permesso al modello di stimare il potenziale impatto delle politiche modellate su ogni individuo sintetico in base all’età, al sesso, alla razza/etnia e al consumo di sodio nello scenario “nessun intervento”. Il modello ha poi utilizzato la riduzione stimata del consumo di sodio degli individui sintetici per calcolare l’effetto sul loro SBP utilizzando un’equazione di meta-regressione pubblicata[2]. Abbiamo ipotizzato una riformulazione graduale dei prodotti alimentari agli obiettivi, e un cambiamento immediato nell’assunzione di sodio negli individui sintetici secondo la riformulazione. Abbiamo anche ipotizzato che i prodotti riformulati avrebbero sostenuto la loro concentrazione di sodio in seguito. Sebbene i cambiamenti nell’assunzione di sodio influenzino l’SBP in poche settimane[2,39], abbiamo ipotizzato una durata mediana di 5 anni dal cambiamento dell’SBP ai risultati sulla salute.
Risultati del modello
Per ogni scenario, il modello ha generato il numero totale degli eventi rilevanti e dei casi segnalati e dei decessi prevenuti o rinviati (CHD o ictus [CVD] o altro), i QALY, gli anni di vita guadagnati e i costi disaggregati delle malattie. Presentiamo i risultati per gli adulti statunitensi di età compresa tra i 30 e gli 84 anni dal 2017 al 2036 (orizzonte di simulazione di 20 anni), arrotondati a 2 cifre significative.
Costi medici e analisi dell’utilità dello stato di salute
Abbiamo calcolato i valori di utilità dello stato di salute (pesi di preferenza) utilizzando le equazioni pubblicate[20] che hanno utilizzato i dati EQ-5D-3L del Medical Expenditure Panel Survey (MEPS) 2000-2002 [20]. I costi di malattia, mortalità e morbilità per persona-anno sono stati ricavati da un rapporto di RTI International basato sul MEPS[4]. Abbiamo stimato i costi delle cure informali utilizzando i dati pubblicati[21,22]. Tutti i costi sono stati stratificati per età, sesso e razza/etnicità, tranne i costi di assistenza informale. I valori di utilità dello stato di salute sono stati ulteriormente stratificati in base al reddito e all’istruzione.
Costi della politica
I costi della politica comprendono i costi governativi per l’amministrazione e il monitoraggio della politica, nonché i costi industriali sostenuti per la riformulazione dei prodotti. Adottando questa prospettiva sociale, abbiamo cercato di comprendere l’impatto della riduzione del sodio sull’intera economia statunitense. In particolare, per i costi industriali abbiamo utilizzato un modello di costi di riformulazione sviluppato da RTI International sotto contratto con la FDA[25]. Il modello tiene conto delle variazioni della complessità della formula del prodotto, delle dimensioni dell’azienda, del tipo di riformulazione, del periodo di conformità e di altri fattori, il che produce una stima dei costi più accurata rispetto a un approccio standard del costo per prodotto. Si è ipotizzato che i costi amministrativi si verifichino ogni anno, con costi di monitoraggio e valutazione che si verificano ogni anno dopo la completa implementazione della politica all’anno 3. Abbiamo ipotizzato che i costi del settore fossero uguali nei 2 turni di riformulazione (obiettivi a 2 e 10 anni) ad eccezione dello scenario pessimistico (che non aveva costi per il secondo turno), e abbiamo diviso i costi negli anni di attuazione della politica (anni di intervento 1-3 per il primo turno, e anni di intervento 4-10 per il secondo turno). Dopo l’anno di intervento 10 non abbiamo ipotizzato alcun costo per le politiche.
Analisi costi/efficacia
Per informare l’efficacia dei costi da diversi punti di vista rilevanti, abbiamo valutato sia le prospettive dei costi sociali sia quelle dei costi sanitari, aderendo strettamente alle raccomandazioni del secondo gruppo di esperti scientifici sull’efficacia dei costi in salute e in medicina[42]. Tutti i costi sono stati gonfiati al 2017 in dollari USA utilizzando l’indice dei prezzi al consumo del Bureau of Labor Statistics e scontati al 3% annuo. Abbiamo anche scontato i QALY allo stesso tasso. Abbiamo ipotizzato una disponibilità a pagare 100.000 dollari per QALY[43].
Analisi di sensibilità e incertezza
Abbiamo effettuato un’analisi di sensibilità probabilistica attraverso un approccio di Montecarlo del secondo ordine che ha permesso di propagare agli output l’incertezza stimata dei diversi parametri del modello e l’eterogeneità della popolazione[44]. Le fonti di incertezza che abbiamo considerato sono state gli errori di campionamento dell’assunzione di sodio basale, SBP basale, e il rischio relativo di CHD e ictus basato su SBP; le incertezze intorno alle esposizioni al sodio e SBP più basse al di sotto delle quali non si osserva alcun rischio; l’incertezza intorno all’effetto del sodio su SBP; l’incertezza intorno all’incidenza reale di CHD e ictus; l’incertezza intorno all’incidenza reale di CHD e ictus; l’incertezza delle previsioni di mortalità; l’incertezza intorno a cui verranno riformulati gli alimenti; l’incertezza intorno ai decrementi della qualità della vita utilizzati per calcolare i QALY; e l’incertezza di tutti i costi. Riassumiamo le distribuzioni di output riportando le mediane e gli intervalli di incertezza del 95% (IU). Abbiamo anche tracciato la probabilità annuale che uno scenario sia conveniente o che consenta di risparmiare sui costi durante il periodo di simulazione. Infine, sia il tasso di sconto che la disponibilità a pagare sono stati inclusi in un’analisi di sensibilità a senso unico e hanno permesso di variare a passi tra lo 0% e il 9% e tra i 50.000 e i 150.000 dollari, rispettivamente. Per ulteriori informazioni, consultare l’appendice S1 (in particolare le tabelle D-F).
Risultati
Risultati in materia di salute
Nello scenario di base, il consumo mediano di sodio è sceso modestamente da 3.150 mg/giorno nel 2017 a 2.974 mg/giorno nel 2036. Negli scenari ottimistici, modesti e pessimistici, il consumo di sodio è stato previsto scendere a 2.224 mg/giorno, 2.524 mg/giorno e 2.789 mg/giorno, rispettivamente, nel 2036(Tabella 2; Fig 2). La differenza risultante nel consumo mediano di sodio tra lo scenario ottimale e quello pessimistico ha portato ad una differenza di 1,0 mm Hg nella SBP mediana. Queste differenze erano maggiori in sottogruppi specifici, ad esempio gli adulti più anziani, quelli con ipertensione e gli individui di colore.
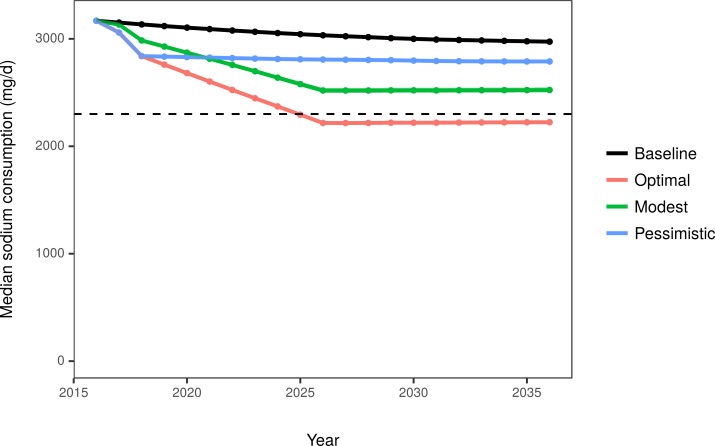
Fig. 2.Consumo mediano di sodio negli Stati Uniti tra gli adulti di età compresa tra i 30 e gli 84 anni secondo la proiezione di base e 3 scenari modellati.La linea orizzontale tratteggiata rappresenta le Linee guida dietetiche 2015-202020 per gli americani che raccomandano un limite superiore di 2.300 mg/giorno [5].
| Risultato | Scenario politico ottimale | Scenario politico modesto | Scenario politico pessimistico |
|---|---|---|---|
| Consumo medio di sodio nel 2036 (mg/giorno) | 2.224(2.214 a 2.233) | 2.524(2.500 a 2.550) | 2.789(2.779 a 2.800) |
| SBP mediana nel 2036 (mm Hg) | 114,0(113,8 a 114,1) | 114,5(114,4 a 114,7) | 115,0(114,9 a 115,2) |
| Casi di CHD evitati o rinviati | 260.000(110.000 a 490.000) | 120.000 (da 48.000 a 240.000) | 63.000(17.000 a 130.000) |
| Casi di ictus evitati o rinviati | 180.000(78.000 a 340.000) | 93.000(33.000 a 180.000) | 52.000 (da 11.000 a 110.000) |
| Morti di CHD evitate o posticipate | 22.000(-3.700* a 54.000) | 11.000(-13.000* a 37.000) | 7.400(-15.000* a 32.000) |
| Morti per ictus evitati o rinviati | 13.000(-3.700* a 32.000) | 7.400(-9.000* a 22.000) | 5.600(-9.000* a 20.000) |
| Morti non-CVD evitate o posticipate | 48.000 (da 13.000 a 85.000) | 24.000 (da -5.500* a 54.000) | 7.400(-19.000* a 37.000) |
| Tutti i decessi evitati o rinviati | 83.000 (da 50.000 a 120.000) | 41.000(17.000 a 71.000) | 22.000(0 a 45.000) |
| Anni di vita guadagnati | 530.000 (da 290.000 a 830.000) | 260.000(87.000 a 480.000) | 180.000(26.000 a 370.000) |
| QALY scontate guadagnate(milioni) | 2,1 m (da 1,7 m a 2,4 m) | 1,1 m (da 0,91 m a 1,3 m) | 0,69 m (da 0,54 m a 0,86 m) |
Un’implementazione ottimale, raggiungendo l’obiettivo nazionale delle linee guida dietetiche USA 2015-2020 di <2.300 mg/die di consumo di sodio, potrebbe potenzialmente prevenire o posticipare circa 35.000 decessi per CVD (95% UI: 3.700 a 78.000) e 450.000 casi di CVD dal 2017 al 2036 (95% UI: 240.000 a 740.000), e potenzialmente generare 2.1 milione (95% IU: da 1,7 milioni a 2,4 milioni) di QALY scontati tra il 2017 e il 2036 (61 QALY per 100.000 persone-anno)(Tabella 3). Gli scenari modesti e pessimistici potrebbero potenzialmente prevenire o posticipare circa la metà (220.000) e un quarto (120.000) dei casi totali, rispettivamente. Entrambi potrebbero ancora migliorare sostanzialmente la salute della popolazione statunitense, con risultati proporzionali per quanto riguarda i decessi per malattie cardiovascolari e i QALY.
| Risultati | Scenario ottimale | Scenario modesto | Scenario pessimistico |
|---|---|---|---|
| QALY guadagnato per 100.000 persone-anno (non scontato) | 61 (da 50 a 71) | 33 (da 27 a 40) | 19 (da 14 a 24) |
| Costo netto per 100.000 persone-anno (non scontato, prospettiva medica) | -550.000(da -1.200.000 a -28.000) | -240.000(-570.000 a 69.000) | -120.000(-350.000 a 73.000) |
| Costo netto per 100.000 persone-anno (non scontato, prospettiva sociale) | -1.400.000(da -2.700.000 a -640.000) | -680.000(-1.400.000 a -240.000) | -410.000(da -880.000 a -89.000) |
I benefici assoluti per la salute derivanti dallo scenario ottimistico sarebbero circa il 50% in più tra gli uomini che tra le donne, riflettendo il maggiore apporto di sodio da parte degli uomini e il maggiore carico di CVD. Il beneficio sarebbe anche maggiore tra gli individui neri non ispanici rispetto agli individui bianchi non ispanici, riflettendo il maggiore SBP, il maggiore carico di CVD e la maggiore sensibilità ai cambiamenti di sodio degli individui neri[18]. Infine, il maggior numero di casi di CVD verrebbe evitato nella fascia di età più anziana (70-84 anni), mentre gli individui di mezza età (50-69 anni) otterrebbero il maggior numero di QALY (si veda l’appendice S1 , tabelle G-I).

Fig. 2.Consumo medio di sodio negli Stati Uniti tra gli adulti di età compresa tra i 30 e gli 84 anni secondo la proiezione di base e 3 scenari modellati.La linea orizzontale tratteggiata rappresenta le Linee guida dietetiche 2015-202020 per gli americani che raccomandano un limite superiore di 2.300 mg/giorno [5].
Costi e rapporto costo-efficacia
Dal punto di vista dell’assistenza sanitaria (governi e privati), lo scenario ottimale si tradurrebbe in una riduzione di circa 31 miliardi di dollari (95% UI: da 20 a 48 miliardi di dollari) dei costi netti totali, con un risparmio sostanziale nell’arco di 20 anni(Tabella 4; Fig. 3). Lo scenario pessimistico produrrebbe comunque un terzo dei risparmi, circa 9,7 miliardi di dollari (95% IU: da 5,9 a 16 miliardi di dollari). Dal punto di vista della società, il risparmio netto dal 2017 al 2036 sarebbe ancora maggiore: una riduzione dei costi netti di circa 41 miliardi di dollari (95% IU: da 14 a 81 miliardi di dollari) nello scenario ottimale. Oltre il 95% dei costi delle politiche sarebbe attribuibile ai costi di riformulazione del settore, con meno del 5% attribuibile ai costi governativi. I maggiori risparmi sui costi sanitari per tutti gli scenari sarebbero generati dai costi medici dell’ipertensione e dai costi di produttività. Lo scenario ottimale produrrebbe un risparmio sanitario e sociale per 100.000 persone-anno superiore di oltre 3 volte rispetto allo scenario pessimistico(Tabella 3).
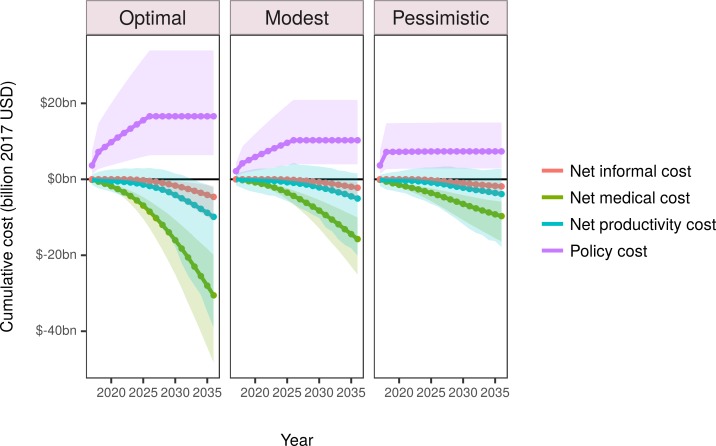
Fig. 3.Stima dei costi cumulativi disaggregati e scontati per il periodo simulato dal 2017 al 2036.I costi negativi rappresentano i risparmi. Le aree ombreggiate rappresentano intervalli di incertezza del 95%. USD, dollari USA.
| Output | Scenario politico ottimale | Scenario politico modesto | Scenario politico pessimistico |
|---|---|---|---|
| Variazione dei costi sanitari | -57 mld(-97 mld a -38 mld) | -30 miliardi (da -50 a -18 miliardi) | -19 mld(-35 mld a -9,9 mld) |
| Spese mediche per l’ipertensione arteriosa | -18 mld(-24 mld a -12 mld) | -9,3 mld(da -13 a -6,4 mld) | -4,4 miliardi di euro (da -6,4 a -3 miliardi di euro) |
| Costi di produttività dell’ipertensione | -12 mld(da -16 mld a -8,1 mld) | -6,4 miliardi di euro (da -8,8 a -4,4 miliardi di euro) | -3,5 mld(-5 mld a -2,3 mld) |
| Spese mediche CHD | -7,1 mld(da -16 a -2,4 mld) | -3,3 mld(-8 mld a -1 mld) | -2,8 mld(-6,5 mld a -0,76 mld) |
| Costi di produttività della mortalità CHD | -4,8 miliardi di euro(da -26 a 0,92 miliardi di euro) | -2,3 mld(-13 mld a 3,3 mld) | -1,8 mld(-12 mld a 4,1 mld) |
| Costi di produttività della morbilità CHD | -1,3 mld(-3,4 mld a -0,34 mld) | -0,64 mld(-1,7 mld a -0,14 mld) | -0,5 mld(da -1,3 mld a -0,1 mld) |
| Costi di assistenza informale CHD | -1,5 mld(-3,5 mld a -0,51 mld) | -0,69 mld(-1,7 mld a -0,2 mld) | -0,58 mld(-1,4 mld a -0,16 mld) |
| Spese mediche per ictus | -5,4 mld(-13 mld a -1,9 mld) | -2,9 mld(-6,9 mld a -0,81 mld) | -2,4 mld(-5,8 mld a -0,64 mld) |
| Costi di produttività della mortalità per ictus | -2,3 mld(-12 mld a 1,2 mld) | -1,3 mld(-7,8 mld a 2,3 mld) | -1,0 mld(-7,3 mld a 2,5 mld) |
| Costi di produttività della morbilità da ictus | -0,76 mld(-1,9 mld a -0,23 mld) | -0,41 mld(-1,1 mld a -0,09 mld) | -0,33 mld(-0,87 mld a -0,051 mld) |
| Costi per l’assistenza informale | -3,1 mld(-8,1 mld a -0,91 mld) | -1,5 mld(-4,4 mld a -0,35 mld) | -1,2 mld(-3,5 mld a -0,26 mld) |
| Variazione dei costi di polizza | 17 mld(6,3 mld a 34 mld) | 10 miliardi di euro(da 4,0 a 21 miliardi di euro) | 7,3 mld(2,9 mld a 15 mld) |
| Costi di amministrazione della polizza | 0,16 mld(da 0,12 a 0,22 mld) | 0,16 mld(da 0,12 a 0,22 mld) | 0,16 mld(da 0,12 a 0,22 mld) |
| Costi di monitoraggio della politica | 0,029 mld(0,021 mld a 0,039 mld) | 0,029 mld(0,021 mld a 0,039 mld) | 0,029 mld(0,021 mld a 0,039 mld) |
| Politica dei costi del settore | 16 mld(6,1 mld a 34 mld) | 10 mld(3,8 mld a 21 mld) | 7,2 mld(2,7 mld a 15 mld) |
| Costo netto totale (prospettiva medica) | -31 mld(-48 mld a -20 mld) | -16 mld(-25 mld a -10 mld) | -9,7 mld(-16 mld a -5,9 mld) |
| Costo netto totale (prospettiva sociale) | -41 mld(-81 mld a -14 mld) | -19 mld(-41 mld a -3,4 mld) | -12 mld(-28 mld a 0,39 mld) |
| Beneficio monetario netto (valore di 1 QALY a 100.000 dollari) | 250 mld(190 mld a 300 mld) | 130 mld(100 mld a 170 mld) | 81 mld(59 mld a 110 mld) |
| Rapporto costi/benefici incrementale (2017 dollari USA per QALY) | Dominante (da dominante a dominante) | Dominante (da dominante a dominante) | Dominante (dominante a 540) |
Tutti gli scenari di riformulazione sarebbero convenienti dal punto di vista dei costi, con gli scenari ottimali e modesti dominanti, cioè con un risparmio di costi e una maggiore produzione di salute rispetto al caso di base. Lo scenario ottimale sarebbe circa il doppio e il triplo degli scenari modesti e pessimisti(Fig 4; S1 Animation), generando un beneficio monetario netto di circa 250 miliardi di dollari (95% UI: da 190 a 300 miliardi di dollari), con ogni QALY guadagnato valutato a 100.000 dollari.
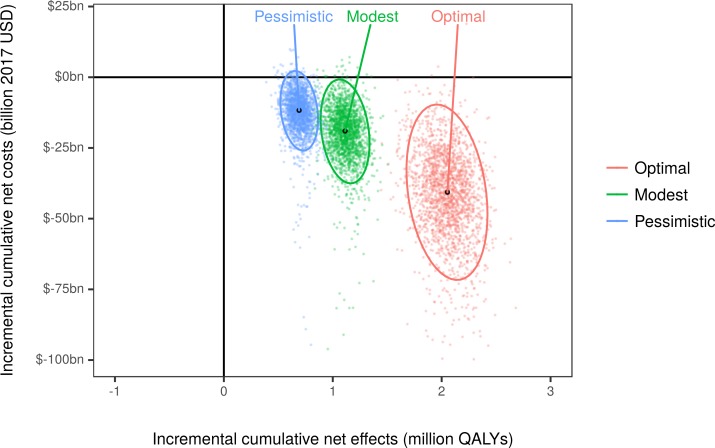
Fig. 4.Piano costi/efficacia alla fine della simulazione (anno 2036).Ogni punto colorato è il risultato di un’iterazione stocastica di Montecarlo. I punti neri sono le combinazioni mediane dei costi netti scontati cumulativi (2017 dollari USA) e dei QALY netti scontati per ogni scenario simulato, e le ellissi rappresentano l’intervallo di incertezza del 95%. I costi negativi rappresentano i risparmi. QALY, anno di vita rettificato per la qualità; USD, dollari USA.

Fig. 3.Stima dei costi cumulativi attualizzati disaggregati per il periodo simulato dal 2017 al 2036.I costi negativi rappresentano risparmi. Le aree in ombra rappresentano intervalli di incertezza del 95%. USD, dollari USA.

Fig. 4.Piano costi/efficacia alla fine della simulazione (anno 2036).Ogni punto colorato è il risultato di un’iterazione stocastica di Montecarlo. I punti neri sono le combinazioni mediane dei costi netti scontati cumulativi (2017 dollari USA) e dei QALY netti scontati per ogni scenario simulato, mentre le ellissi rappresentano l’intervallo di incertezza del 95%. I costi negativi rappresentano i risparmi. QALY, anno di vita rettificato per la qualità; USD, dollari USA.
Probabilità dell’analisi costi/efficacia e della sensibilità
Includendo i costi, abbiamo stimato una probabilità di quasi il 100% che gli scenari ottimali e pessimisti diventino convenienti entro il 2021, e lo scenario modesto entro il 2023. Tutti gli scenari erano probabilmente in grado di ridurre i costi entro il 2036 (99,9%, 99,0% e 97,1% di probabilità per gli scenari ottimali, modesti e pessimisti, rispettivamente). Gli scenari ottimale e pessimistico avrebbero più dell’80% di probabilità di diventare risparmi di costi entro il 2029, e lo scenario modesto entro il 2031(Fig. 5). In una serie di analisi di sensibilità a senso unico, il beneficio monetario netto è rimasto positivo quando la disponibilità a pagare un QALY è stata ridotta da 100.000 a 50.000 dollari, e quando i tassi di sconto annuali sono stati aumentati dal 3% al 9% (cfr. appendice S1, tabelle E e F).
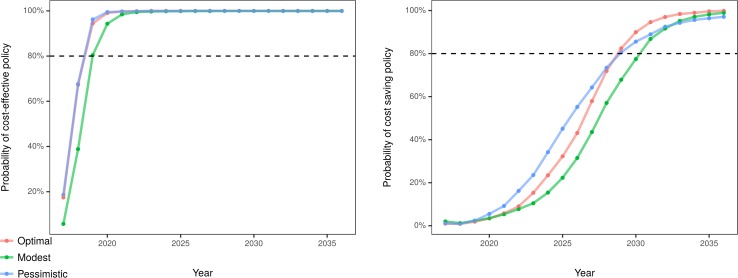
Fig. 5.Fig. 5. Probabilità stimata di una politica di riduzione dei costi e di risparmio nel corso del periodo simulato di 20 anni.Costo-efficacia a fronte di una disponibilità a pagare un valore di 100.000 dollari per anno di vita rettificato in base alla qualità.

Fig. 5.Fig. 5. Probabilità stimata di una politica economica e di risparmio nell’arco del periodo simulato di 20 anni.Costo-efficacia in base alla disponibilità a pagare un valore di 100.000 dollari per anno di vita rettificato per la qualità.
Discussione
Abbiamo utilizzato un approccio di microsimulazione di una popolazione sintetica vicina alla realtà (US IMPACT Food Policy Model) per stimare i potenziali effetti sulla salute e sull’economia, su un periodo di 20 anni, degli obiettivi di riformulazione volontaria del sodio proposti dalla FDA nell’ambito di 3 scenari di diversa conformità. Il nostro studio suggerisce che l’implementazione e la piena conformità con gli obiettivi di riformulazione volontaria del sodio della FDA si tradurrebbero in sostanziali riduzioni dell’incidenza e della mortalità dei CVD, offrendo al tempo stesso un notevole risparmio sui costi per gli operatori sanitari e per l’economia in generale. Lo scenario ottimale ha salvato il maggior numero di vite umane e generato il maggior numero di QALY e di risparmi economici. Tuttavia, una conformità ancora più bassa, cioè con solo gli obiettivi a 2 anni o il 50% degli obiettivi a 10 anni, ha prodotto risparmi sanitari e sui costi. Questa constatazione evidenzia i notevoli costi di opportunità sanitarie ed economiche derivanti dall’inazione o da sforzi poco sostenuti per ridurre il consumo di sodio.
Una dieta non ottimale è una delle principali cause di mortalità e morbilità negli Stati Uniti e in tutto il mondo, con un contributo significativo dell’eccesso di sodio[1]. Il peso dell’ipertensione continua a crescere nonostante i progressi nello screening e nei farmaci basati sull’evidenza[45], sottolineando l’importanza delle iniziative della popolazione per ridurre la BP. A causa dei loro effetti ben documentati sulla BP, le politiche di riduzione del sodio sono state caratterizzate come un intervento governativo “best buy” da parte dell’OMS. Nonostante questo e molti sforzi, il sodio rimane sovraconsumato negli Stati Uniti, evidenziando la natura impegnativa del cambiamento del comportamento alimentare. Ad oggi, le maggiori riduzioni del consumo di sodio a livello di popolazione sono state ottenute in Finlandia, Giappone e Regno Unito attraverso strategie globali “a monte” che coinvolgono politiche multicomponente a livello di popolazione. Al contrario, gli approcci più “a valle”, come gli approcci individuali e gli interventi in cantiere o nella comunità, sono molto più deboli [8], dimostrandoancora una volta la gerarchia di efficacia degli interventi di salute pubblica [46]. Questi cali nel consumo di sodio della popolazione in Finlandia, Giappone e Regno Unito hanno corrisposto alla prevista riduzione della popolazione BP, a sostegno dei nostri risultati. Inoltre, il follow-up a lungo termine dei più grandi studi di controllo randomizzati sulla riduzione del sodio ha dimostrato le riduzioni previste del rischio di eventi CVD[47]. La riduzione graduale del sodio raggiunge una riduzione media dell’assunzione di sodio nella popolazione senza cambiamenti evidenti per i consumatori e i loro palati[48- 50]. È improbabile che ciò inneschi comportamenti compensatori che portino ad un aumento del sodio utilizzato dal consumatore a tavola o in cucina[51- 53]. Insieme ai risultati precedenti, la nostra indagine sostiene quindi i potenziali benefici per la salute e l’economia derivanti dall’implementazione degli obiettivi di riformulazione volontaria del sodio proposti dalla FDA.
Quando sono stratificati per sottogruppo di popolazione, i nostri risultati suggeriscono i maggiori effetti benefici negli individui neri non ispanici, sulla base di una maggiore reattività della BP e di tassi di mortalità CVD[54]. Questi risultati suggeriscono ulteriori benefici dei target di riformulazione del sodio nel ridurre le disparità, in linea con le prove precedenti che dimostrano che gli interventi a monte della popolazione sono più equi rispetto alle strategie a valle, focalizzate sul singolo individuo[55].
I nostri risultati sono coerenti con le precedenti analisi che quantificano i potenziali benefici della riduzione generale del consumo di sodio nella popolazione[10,56- 59] e si basano su di essi in modo significativo. Un precedente studio di modellazione ha stimato tra 194.000 e 392.000 QALYs guadagnati annualmente negli Stati Uniti con una riduzione del consumo di sale di 3 g/giorno[10], mentre un altro studio di simulazione ha trovato che 312.000 QALYs potrebbero essere generati annualmente riducendo il consumo di sodio al limite superiore raccomandato di 2.300 mg/giorno[57]. Questi risultati precedenti sono rassicuranti e coerenti con il nostro studio, che prevedeva una media di 305.000 QALYs generati ogni anno dello studio. Tuttavia, la nostra analisi include diversi notevoli progressi. Ad esempio, abbiamo valutato e incorporato le tendenze di fondo nell’assunzione di sodio, SBP e CVD, il che riduce i benefici potenziali stimati dei nostri scenari politici, fornendo la stima più prudente dei benefici. Inoltre, abbiamo specificamente modellato la proposta della FDA del 2016, fornendo una rilevanza diretta alle attuali considerazioni politiche negli Stati Uniti. Inoltre, abbiamo valutato il rapporto costo-efficacia da diverse prospettive rilevanti, comprese quelle sociali e sanitarie. Siamo quindi in grado di fornire ai responsabili politici e ai gruppi di difesa della salute stime più accurate e tempestive sul mondo reale dei probabili effetti della politica proposta e dei costi di opportunità previsti se non si ottengono le riformulazioni desiderate. Includendo i costi del settore, il presente studio mirava a includere tutti i costi rilevanti e a fornire risultati oggettivi per tutte le parti interessate.
Questo studio ha dei potenziali limiti. Le stime degli effetti del modello si basano su studi di osservazione interventistici e prospettici. Sono quindi soggetti a distorsioni e confusioni che possono aver influenzato le nostre stime del modello. Tuttavia, gli effetti eziologici dei cambiamenti dietetici sono stati stimati da meta-analisi con analisi di conferma della validità, anche da studi clinici randomizzati. Le nostre stime possono essere prudenti e sottovalutare tutti i benefici economici e sanitari della riformulazione del sodio, in quanto (1) il nostro scenario di base ipotizzava che i recenti cali osservati nell’assunzione di sodio sarebbero continuati in futuro, moderando il beneficio di tutti gli scenari di riformulazione; (2) abbiamo valutato solo le malattie mediate attraverso la BP, mentre la diminuzione del consumo di sodio potrebbe avere effetti benefici su altri oneri sanitari come il cancro gastrico[60,61]; e (3) le riduzioni del consumo di sodio ottenute attraverso la politica proposta potrebbero aumentare ulteriormente l’assunzione di potassio anche se la sostituzione del NaCl con il KCl[62], ma non abbiamo incluso questo potenziale effetto benefico nel nostro modello. Non abbiamo incluso costi medici non correlati nell’analisi principale o in un’analisi di sensibilità, poiché questo studio si è concentrato solo sui costi per i CVD. I risultati del nostro modello non possono sostituire le prove derivanti dalla valutazione dell’effettivo intervento politico nel tempo negli Stati Uniti, indicando che qualsiasi implementazione della politica della FDA dovrebbe essere accompagnata da una solida valutazione indipendente.
In conclusione, i nostri risultati suggeriscono che gli obiettivi di riformulazione volontaria del sodio proposti dalla FDA potrebbero portare a sostanziali benefici per la salute e a risparmi sui costi in tutta la popolazione statunitense. Tuttavia, una conformità non ottimale o un ritardo nel raggiungimento di questi obiettivi potrebbe comportare un numero significativo di casi di CVD prevenibili, di decessi per CVD e di costi per l’economia in generale.
Informazioni di supporto
References
- Micha R, Penalvo JL, Cudhea F, Imamura F, Rehm CD, Mozaffarian D. association between dietary factors and mortality from heart disease, stroke, and type 2 diabetes in the United States. JAMA. 2017; 317(9):912-24. Publisher Full Text | PubMed
- Mozaffarian D, Fahimi S, Singh GM, Micha R, Khatibzadeh S, Engell RE. Global sodium consumption and death from cardiovascular causes. N Engl J Med. 2014; 371(7):624-34. Publisher Full Text | PubMed
- Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M. Heart disease and stroke statistics—2016 update: a report from the American Heart Association. Circulation. 2016; 133(4):e38-360. Publisher Full Text | PubMed
- Khavjou O, Phelps D, Leib A. Projections of cardiovascular disease prevalence and costs: 2015–2035. Dallas: American Heart Association. 2016. Publisher Full Text
- Dietary Guidelines Advisory Committee. US Department of Health and Human Services. Washington (DC); 2015. Publisher Full Text
- Harnack LJ, Cogswell ME, Shikany JM, Gardner CD, Gillespie C, Loria CM. Sources of sodium in US adults from 3 geographic regions. Circulation. 2017; 135(19):1775-83. Publisher Full Text | PubMed
- Mattes RD, Donnelly D. Relative contributions of dietary sodium sources. J Am Coll Nutr. 1991; 10(4):383-93. PubMed
- Hyseni L, Elliot-Green A, Lloyd-Williams F, Kypridemos C, O’Flaherty M, McGill R. Systematic review of dietary salt reduction policies: evidence for an effectiveness hierarchy?. PLoS ONE. 2017; 12(5):e0177535. Publisher Full Text | PubMed
- Food and Drug Administration. Food and Drug Administration: Silver Spring; 2016.
- Bibbins-Domingo K, Chertow GM, Coxson PG, Moran A, Lightwood JM, Pletcher MJ. Projected effect of dietary salt reductions on future cardiovascular disease. N Engl J Med. 2010; 362(7):590-9. Publisher Full Text | PubMed
- Pearson-Stuttard J, Bandosz P, Rehm CD, Penalvo J, Whitsel L, Gaziano T. Reducing US cardiovascular disease burden and disparities through national and targeted dietary policies: a modelling study. PLoS Med. 2017; 14(6):e1002311. Publisher Full Text | PubMed
- Pearson-Stuttard J, Bandosz P, Rehm CD, Afshin A, Penalvo JL, Whitsel L. Comparing effectiveness of mass media campaigns with price reductions targeting fruit and vegetable intake on US cardiovascular disease mortality and race disparities. Am J Clin Nutr. 2017; 106(1):199-206. Publisher Full Text | PubMed
- National Center for Health Statistics. National Health and Nutrition Examination Survey data 2011–2014. Centers for Disease Control and Prevention: Atlanta; 2014.
- Centers for Disease Control and Prevention. Centers for Disease Control and Prevention: Atlanta; 2017. Publisher Full Text
- Centers for Disease Control and Prevention. Centers for Disease Control and Prevention: Atlanta; 2017. Publisher Full Text
- Centers for Disease Control and Prevention. Centers for Disease Control and Prevention: Atlanta; 2017. Publisher Full Text
- Centers for Disease Control and Prevention National Center for Health Statistics. National Health and Nutrition Examination Survey: continuous NHANES. Centers for Disease Control and Prevention: Atlanta; 2016. Publisher Full Text
- Stringhini S, Carmeli C, Jokela M, Avendano M, Muennig P, Guida F. Socioeconomic status and the 25 x 25 risk factors as determinants of premature mortality: a multicohort study and meta-analysis of 1.7 million men and women. Lancet. 2017; 389(10075):1229-37. Publisher Full Text | PubMed
- Singh GM, Danaei G, Farzadfar F, Stevens GA, Woodward M, Wormser D. The age-specific quantitative effects of metabolic risk factors on cardiovascular diseases and diabetes: a pooled analysis. PLoS ONE. 2013; 8(7):e65174. Publisher Full Text | PubMed
- Sullivan PW, Ghushchyan V. Preference-based EQ-5D index scores for chronic conditions in the United States. Med Decis Making. 2006; 26(4):410-20. Publisher Full Text | PubMed
- Joo H, Dunet DO, Fang J, Wang G. Cost of informal caregiving associated with stroke among the elderly in the United States. Neurology. 2014; 83(20):1831-7. Publisher Full Text | PubMed
- Leal J, Luengo-Fernandez R, Gray A, Petersen S, Rayner M. Economic burden of cardiovascular diseases in the enlarged European Union. Eur Heart J. 2006; 27(13):1610-9. Publisher Full Text | PubMed
- Department of Health and Human Services, Food and Drug Administration. Food and Drug Administration: Silver Spring; 2012. Publisher Full Text
- Collins M, Mason H, O’Flaherty M, Guzman-Castillo M, Critchley J, Capewell S. An economic evaluation of salt reduction policies to reduce coronary heart disease in England: a policy modeling study. Value Health. 2014; 17(5):517-24. Publisher Full Text | PubMed
- Muth MK, Bradley S, Brophy J, Capogrossi K, Karns S, Viator C. RTI International: Research Triangle Park (NC); 2015.
- Kypridemos C, Guzman-Castillo M, Hyseni L, Hickey GL, Bandosz P, Buchan I. Estimated reductions in cardiovascular and gastric cancer disease burden through salt policies in England: an IMPACTNCD microsimulation study. BMJ Open. 2017; 7(1):e013791. Publisher Full Text | PubMed
- Alfons A, Kraft S, Templ M, Filzmoser P. Simulation of close-to-reality population data for household surveys with application to EU-SILC. Stat Methods Appl. 2011; 20(3):383-407.
- Barendregt JJ, Van Oortmarssen GJ, Vos T, Murray CJ. A generic model for the assessment of disease epidemiology: the computational basis of DisMod II. Popul Health Metr. 2003; 1(1):4. Publisher Full Text | PubMed
- Smolina K, Wright FL, Rayner M, Goldacre MJ. Determinants of the decline in mortality from acute myocardial infarction in England between 2002 and 2010: linked national database study. BMJ. 2012; 344:d8059. Publisher Full Text | PubMed
- Young F, Capewell S, Ford ES, Critchley JA. Coronary mortality declines in the U.S. between 1980 and 2000 quantifying the contributions from primary and secondary prevention. Am J Prev Med. 2010; 39(3):228-34. Publisher Full Text | PubMed
- Unal B, Critchley JA, Capewell S. Explaining the decline in coronary heart disease mortality in England and Wales between 1981 and 2000. Circulation. 2004; 109(9):1101-7. Publisher Full Text | PubMed
- Ford ES, Ajani UA, Croft JB, Critchley JA, Labarthe DR, Kottke TE. Explaining the decrease in U.S. deaths from coronary disease, 1980–2000. N Engl J Med. 2007; 356(23):2388-98. Publisher Full Text | PubMed
- StrazzulloD’Elia L, Kandala NB, Cappuccio FP. Salt intake, stroke, and cardiovascular disease: meta-analysis of prospective studies. BMJ. 2009; 339:b4567. Publisher Full Text | PubMed
- Ioannidis JP. Commentary: salt and the assault of opinion on evidence. Int J Epidemiol. 2016; 45(1):264-5. Publisher Full Text | PubMed
- Mente A, O’Donnell M, Rangarajan S, Dagenais G, Lear S, McQueen M. Associations of urinary sodium excretion with cardiovascular events in individuals with and without hypertension: a pooled analysis of data from four studies. Lancet. 2016; 388(10043):465-75. Publisher Full Text | PubMed
- O’Donnell M, Mente A, Rangarajan S, McQueen MJ, Wang X, Liu L. Urinary sodium and potassium excretion, mortality, and cardiovascular events. N Engl J Med. 2014; 371(7):612-23. Publisher Full Text | PubMed
- Cogswell ME, Mugavero K, Bowman BA, Frieden TR. Dietary sodium and cardiovascular disease risk—measurement matters. N Engl J Med. 2016; 375(6):580-6. Publisher Full Text | PubMed
- Taylor R, Najafi F, Dobson A. Meta-analysis of studies of passive smoking and lung cancer: effects of study type and continent. Int J Epidemiol. 2007; 36(5):1048-59. Publisher Full Text | PubMed
- Aburto NJ, Ziolkovska A, Hooper L, Elliott P, Cappuccio FP, Meerpohl JJ. Effect of lower sodium intake on health: systematic review and meta-analyses. BMJ. 2013; 346:f1326. Publisher Full Text | PubMed
- Lawes CMM, Vander Hoorn S, Law MR, Elliott P, MacMahon S, Rodgers A, Ezzati M, Lopez AD, Rodgers A, Murray CJL, World Health Organization. Comparative quantification of health risks. Geneva; 2004. Publisher Full Text
- Food and Drug Administration. Food and Drug Administration: Silver Spring; 2016. Publisher Full Text
- Neumann P, Sanders G, Russell L, Siegel J, Ganiats T. Cost-effectiveness in health and medicine. Oxford University Press: Oxford; 2016.
- Neumann PJ, Cohen JT, Weinstein MC. Updating cost-effectiveness—the curious resilience of the $50,000-per-QALY threshold. N Engl J Med. 2014; 371(9):796-7. Publisher Full Text | PubMed
- Groot Koerkamp B, Stijnen T, Weinstein MC, Hunink MG. The combined analysis of uncertainty and patient heterogeneity in medical decision models. Med Decis Making. 2011; 31(4):650-61. Publisher Full Text | PubMed
- Chobanian AV. The hypertension paradox—more uncontrolled disease despite improved therapy. N Engl J Med. 2009; 361(9):878-87. Publisher Full Text | PubMed
- Capewell S, Capewell A. An effectiveness hierarchy of preventive interventions: neglected paradigm or self-evident truth?. J Public Health (Oxf). 2017. Publisher Full Text | PubMed
- Cook NR, Appel LJ, Whelton PK. Sodium intake and all-cause mortality over 20 years in the trials of hypertension prevention. J Am Coll Cardiol. 2016; 68(15):1609-17. Publisher Full Text | PubMed
- He FJ, MacGregor GA. Reducing population salt intake worldwide: from evidence to implementation. Prog in Cardiovasc Dis. 2010; 52(5):363-82. Publisher Full Text | PubMed
- Levings JL, Cogswell ME, Gunn JP. Are reductions in population sodium intake achievable?. Nutrients. 2014; 6(10):4354-61. Publisher Full Text | PubMed
- Dotsch M, Busch J, Batenburg M, Liem G, Tareilus E, Mueller R. Strategies to reduce sodium consumption: a food industry perspective. Crit Rev Food Sci Nutr. 2009; 49(10):841-51. Publisher Full Text | PubMed
- Beauchamp GK, Bertino M, Engelman K. Failure to compensate decreased dietary sodium with increased table salt usage. JAMA. 1987; 258(22):3275-8. PubMed
- Janssen AM, Kremer S, van Stipriaan WL, Noort MW, de Vries JH, Temme EH. Reduced-sodium lunches are well-accepted by uninformed consumers over a 3-week period and result in decreased daily dietary sodium intakes: a randomized controlled trial. J Acad Nutr Diet. 2015; 115(10):1614-25. Publisher Full Text | PubMed
- Shepherd R, Farleigh CA, Wharf SG. Limited compensation by table salt for reduced salt within a meal. Appetite. 1989; 13(3):193-200. PubMed
- Pearson-Stuttard J, Guzman Castillo M, Penalvo JL, Rehm CD, Afshin A, Danaei G. Modelling future cardiovascular disease mortality in the United States: national trends and racial and ethnic disparities. Circulation. 2016; 133(10):967-78. Publisher Full Text | PubMed
- Capewell S, Kypridemos C. Socioeconomic inequalities in dietary sodium intake: upstream versus downstream interventions. Am J Public Health. 2017; 107(4):499-500. Publisher Full Text | PubMed
- Danaei G, Ding EL, Mozaffarian D, Taylor B, Rehm J, Murray CJ. The preventable causes of death in the United States: comparative risk assessment of dietary, lifestyle, and metabolic risk factors. PLoS Med. 2009; 6(4):e1000058. Publisher Full Text | PubMed
- Palar K, Sturm R. Potential societal savings from reduced sodium consumption in the U.S. adult population. Am J Health Promot. 2009; 24(1):49-57. Publisher Full Text | PubMed
- Smith-Spangler CM, Juusola JL, Enns EA, Owens DK, Garber AM. Population strategies to decrease sodium intake and the burden of cardiovascular disease: a cost-effectiveness analysis. Ann Intern Med. 2010; 152(8):481-7. Publisher Full Text | PubMed
- Dall TM, Fulgoni VL, Zhang Y, Reimers KJ, Packard PT, Astwood JD. Potential health benefits and medical cost savings from calorie, sodium, and saturated fat reductions in the American diet. Am J Health Promot. 2009; 23(6):412-22. Publisher Full Text | PubMed
- D’Elia L, Rossi G, Ippolito R, Cappuccio FP, Strazzullo P. Habitual salt intake and risk of gastric cancer: a meta-analysis of prospective studies. Clin Nutr. 2012; 31(4):489-98. Publisher Full Text | PubMed
- World Cancer Research Fund International, Continuous Update Project. World Cancer Research Fund International: London; 2016. Publisher Full Text
- Micha R, Shulkin ML, Penalvo JL, Khatibzadeh S, Singh GM, Rao M. Etiologic effects and optimal intakes of foods and nutrients for risk of cardiovascular diseases and diabetes: systematic reviews and meta-analyses from the Nutrition and Chronic Diseases Expert Group (NutriCoDE). PLoS ONE. 2017; 12(4):e0175149. Publisher Full Text | PubMed
Fonte
Pearson-Stuttard J, Kypridemos C, Collins B, Mozaffarian D, Huang Y, et al. (2018) Estimating the health and economic effects of the proposed US Food and Drug Administration voluntary sodium reformulation: Microsimulation cost-effectiveness analysis. PLoS Medicine 15(4): e1002551. https://doi.org/10.1371/journal.pmed.1002551





