Abstract
Introduzione
Anche se ci sono stati diversi nuovi farmaci per la disassuefazione dal tabacco dagli anni ’70, il paradigma terapeutico è rimasto in gran parte lo stesso, senza grandi progressi nel tasso di successo. Il trattamento comprende il supporto comportamentale per motivare e rafforzare la volontà di una persona di rimanere in astinenza e le droghe per ridurre la forza delle spinte a fumare dopo il giorno in cui ha smesso di fumare.
La maggior parte dei fumatori adulti vogliono smettere di fumare, ma continuano perché hanno sviluppato la voglia di fumare. L’abbinamento ripetuto del comportamento del fumo con la stimolazione dei recettori colinergici nel mesencefalo che si proiettano verso il nucleo accumbens è un fattore importante che contribuisce a questo impulso.1 Lo stimolo a fumare può rimanere in gran parte inconscio, ma quando un fumatore decide di smettere di fumare viene sperimentato, tipicamente in risposta a stati d’animo o a situazioni in cui il fumo si sarebbe normalmente verificato. Queste voglie compromettono il successo della maggior parte dei tentativi di smettere.2 I farmaci efficaci per smettere di fumare esercitano il loro effetto riducendo l’intensità delle voglie, e il farmaco più efficace attualmente disponibile, la vareniclina, lo fa nella misura maggiore.3 Nelle persone che resistono al desiderio, l’esposizione ripetuta a stimoli al fumo senza fumare e la concomitante erogazione di nicotina da una sigaretta significa che l’impulso a fumare non è chiaro e l’intensità del desiderio diminuisce.
Se il fumo si verifica senza il rinforzo fornito dalla stimolazione nicotinica, la voglia di fumare dovrebbe diminuire e, quando un fumatore tenta di smettere, dovrebbe provare un desiderio meno intenso e avere maggiori probabilità di successo. Un modo per bloccare l’effetto della nicotina dalle sigarette è l’uso di un cerotto alla nicotina. In questo modo si desensibilizzano i recettori colinergici del cervello, il che significa che sono refrattari alla stimolazione ulteriore della nicotina fornita dalla sigaretta.4 Questo dovrebbe ridurre l’intensità della voglia di fumare mentre si fuma e, cosa fondamentale, la dipendenza diminuirà l’intensità del desiderio se qualcuno fa un tentativo di smettere, facilitando l’astinenza.
L’uso di un trattamento sostitutivo della nicotina (o di altri farmaci per smettere di fumare) prima di un tentativo di smettere di fumare mentre si fuma normalmente si chiama precarica. Una revisione sistematica ha mostrato alcune, ma non convincenti, prove che il precaricamento della nicotina può essere efficace, con molta eterogeneità inspiegabile tra gli studi.5 Alcuni studi hanno suggerito che il precarico della nicotina raddoppia la probabilità di raggiungere l’astinenza, il che, se vero, suggerisce che l’uso della terapia sostitutiva della nicotina prima di un tentativo di smettere di fumare è più efficace rispetto a quando viene usata nel modo convenzionale per sostenere l’astinenza da fumo.6 Altri studi hanno suggerito che il precarico non ha avuto alcun effetto. Una spiegazione parziale dell’eterogeneità può essere legata alla forma di sostituzione della nicotina utilizzata. Il fumo durante l’uso dei cerotti produce concentrazioni di nicotina nel sangue più elevate rispetto al semplice fumo, ma il fumo durante l’uso di una terapia sostitutiva della nicotina a breve durata d’azione, come le gomme, non lo fa.7 Nella revisione c’erano alcune ma non forti prove che il precaricamento usando un cerotto alla nicotina fosse più efficace rispetto al precaricamento con la terapia orale sostitutiva della nicotina. Da allora, sono stati condotti altri tre studi con vareniclina e bupropion pre-caricamento, con alcune prove di un beneficio sulla cessazione a breve termine.8910Questi studi sono rilevanti perché esaminano lo stesso ipotetico principio attivo degli interventi di precarica degli studi sulla terapia sostitutiva della nicotina, cioè gli effetti della ridotta soddisfazione per il fumo. Insieme, questi studi hanno fornito un modesto supporto al fatto che il precarico funziona riducendo l’intensità degli stimoli al fumo.78-12
Data la promessa e l’incertezza che circonda questo nuovo approccio al trattamento della dipendenza dal tabacco, abbiamo condotto un ampio studio in un contesto di servizi sanitari di routine per esaminare l’impatto della terapia sostitutiva della nicotina che precarica l’astinenza a lungo termine e i meccanismi della sua azione.
Metodi
Si trattava di una prova di superiorità pragmatica multicentrica multicentrica a etichetta aperta, con partecipanti randomizzati 1:1 per ricevere o meno un cerotto alla nicotina da usare per quattro settimane prima del giorno di dimissioni. Successivamente i partecipanti hanno usato la farmacoterapia standard e il supporto comportamentale per sostenere la cessazione. L’esito primario è stato un’astinenza prolungata e convalidata biochimicamente, misurata sei mesi dopo la cessazione. Il protocollo è stato pubblicato ed è stato implementato con un cambiamento11; abbiamo chiesto ai partecipanti che avevano cambiato casa e non erano in grado di partecipare di persona per restituire un tampone di saliva fornito per misurare le concentrazioni di cotinina o anabasina per confermare l’astinenza. L’analisi costi/efficacia prevista sarà presentata separatamente.
Partecipanti e impostazioni
In tre centri di reclutamento, con sede a Nottingham, Birmingham e Bristol, i medici di base hanno parlato o scritto ai pazienti elencati come fumatori sulla cartella clinica elettronica e li hanno invitati a partecipare alla sperimentazione come mezzo per smettere di fumare. Il quarto centro di reclutamento, a Londra, era una clinica per la disassuefazione dal fumo già esistente presso il National Health Service e invitava i pazienti in cerca di cure a partecipare alla sperimentazione.
I potenziali partecipanti hanno telefonato al team di ricerca per saperne di più sulla sperimentazione e sono stati sottoposti a un esame di idoneità. Se sembravano essere idonei e volevano partecipare, li abbiamo prenotati per un appuntamento presso il loro studio medico generale o la clinica per la disassuefazione dal fumo per incontrare il ricercatore, e abbiamo inviato loro un foglio informativo. In questo primo appuntamento, abbiamo nuovamente descritto la sperimentazione e ottenuto il consenso.
I potenziali partecipanti potevano partecipare allo studio se fumavano regolarmente sigarette, sigari o sigarette di tabacco arrotolato, con o senza marijuana, se avevano almeno 18 anni di età, se erano adatti al precaricamento secondo il giudizio del ricercatore, se cercavano un sostegno per smettere di fumare dal servizio di smettere di fumare dell’NHS, se erano disposti a fissare un giorno di smettere di fumare in quattro settimane e se erano in grado di capire e disposti ad aderire alle procedure di studio. Abbiamo escluso coloro che erano incinte o che allattavano al seno; che avevano disturbi della pelle che precludevano l’uso del cerotto; che avevano una sindrome coronarica acuta o un ictus nelle ultime tre settimane; e che avevano un feocromocitoma attivo o un ipertiroidismo incontrollato che avrebbe aumentato il rischio di aritmie da cerotto alla nicotina.
Per determinare l’idoneità al precaricamento abbiamo utilizzato diversi criteri, senza tagli, per valutare se i potenziali partecipanti fossero dipendenti dal fumo: fallimento di precedenti tentativi di smettere nonostante l’uso di un’adeguata farmacoterapia; tempo per la prima sigaretta al mattino, con un uso più precoce che riflette una maggiore dipendenza; numero di sigarette fumate giornalmente, con un numero maggiore che riflette una maggiore dipendenza; e concentrazione di monossido di carbonio espirato, con valori più alti che riflettono una maggiore dipendenza.
Interventi
Braccio di precarica
Abbiamo chiesto ai partecipanti al braccio di precarica di usare un cerotto alla nicotina da 21 mg/24 h al giorno per circa quattro settimane prima di lasciare il lavoro. Se i partecipanti avevano avuto problemi con l’uso notturno nei precedenti tentativi di smettere, abbiamo consigliato di indossare il cerotto solo nelle ore di veglia.
Abbiamo chiesto ai partecipanti di fumare normalmente e di non ridurre il consumo. Un consumo ridotto ridurrebbe probabilmente la concentrazione di nicotina nel sangue, il che potrebbe rendere le sigarette più gratificanti e quindi minare i presunti benefici del precaricamento.13
I partecipanti di entrambe le braccia sono stati indirizzati al servizio di smettere di fumare dell’NHS per un sostegno continuo con la cessazione. Abbiamo chiesto ai partecipanti e ai consulenti del NHS per lettera e di persona di fissare una data di cessazione tra le tre e le cinque settimane dopo l’inizio del precarico. Abbiamo permesso che il precarico potesse continuare per un massimo di otto settimane in circostanze eccezionali, e anche che il precarico potesse riprendere una volta, per esempio, se il precarico veniva interrotto perché il partecipante era stato ricoverato in ospedale. In questi casi, i partecipanti miravano a completare da tre a cinque settimane di precarico a partire dalla data di ripresa.
Alla prima visita il ricercatore ha spiegato la logica del precaricamento e ha suggerito una pianificazione delle azioni per massimizzare l’aderenza ai cerotti. Il ricercatore ha affrontato le preoccupazioni dei partecipanti riguardo al fumo durante l’uso dei cerotti e ha dato consigli su come gestire gli effetti collaterali. Il ricercatore ha parlato della routine quotidiana del partecipante e ha preso nota delle opportunità di utilizzare gli spunti ambientali per ridurre al minimo la possibilità di dimenticare di applicare il cerotto ogni giorno. Per rafforzare questo, abbiamo fornito un opuscolo con le stesse informazioni. I partecipanti hanno iniziato il precaricamento durante questa visita e li abbiamo rivisti una settimana dopo per affrontare le preoccupazioni e rafforzare l’aderenza.
Abbiamo offerto ai partecipanti cerotti di minore forza all’inizio, se hanno segnalato precedenti reazioni avverse al cerotto da 21 mg, o durante il corso di trattamento se hanno avuto sintomi di overdose da nicotina come nausea, salivazione e battito cardiaco. Il precarico è stato interrotto se richiesto dai partecipanti, non è stato possibile alleviare gli eventi avversi riducendo la dose, oppure è emerso uno stato di salute o una controindicazione al precarico.
Braccio di controllo
Il nostro obiettivo era quello di bilanciare le aspettative di successo dei partecipanti e di valutare gli eventi negativi in modo imparziale. Un placebo ci sarebbe riuscito, ma a causa delle restrizioni di finanziamento abbiamo sviluppato un intervento comportamentale. Abbiamo chiesto ai partecipanti di considerare il loro modello di fumo, di considerare i fattori scatenanti per l’uso di particolari sigarette e di pianificare i modi per ridurre questi segnali. Questo è comunque lo standard nel supporto per la disassuefazione dal fumo, quindi i partecipanti al braccio di precarica potrebbero averlo fatto in seguito, quando si sono iscritti al servizio di disassuefazione dal fumo del NHS. I partecipanti al braccio di controllo hanno ricevuto un libretto che descrive questo processo, simile per lunghezza e aspetto al libretto fornito ai partecipanti al braccio di precarica. Come nel braccio di pre-caricamento, i partecipanti al braccio di controllo hanno partecipato e ricevuto questo supporto alla linea di base e una settimana dopo sono stati anche indirizzati al servizio di smettere di fumare del NHS per iniziare un tentativo di smettere di fumare tra le tre e le cinque settimane dopo l’iscrizione.
Trattamento standard per la cessazione del fumo
Alla prima e alla seconda visita in entrambe le braccia, abbiamo indirizzato i partecipanti al loro servizio locale di smettere di fumare, e abbiamo scritto una lettera ai consiglieri per chiedere loro di incoraggiare i partecipanti a continuare il precarico. Abbiamo chiesto ai consulenti di ignorare la presenza o l’assenza di cerotti alla nicotina quando hanno scelto la farmacoterapia per sostenere il tentativo di smettere di fumare. Eravamo preoccupati che la guida del NICE raccomandasse di non usare contemporaneamente la terapia sostitutiva della nicotina e la vareniclina (che viene iniziata una settimana prima del giorno di dimissioni)14 , che i consulenti spesso ritenevano fosse dovuta a problemi di sicurezza. Abbiamo cercato di correggere le idee sbagliate nella lettera di raccomandazione, per telefono e nelle discussioni faccia a faccia con i medici.
I consulenti dell’NHS hanno fornito un supporto comportamentale settimanale per smettere di fumare a partire da una o due settimane prima del giorno di dimissione e fino ad almeno quattro settimane dopo il giorno di dimissione, e hanno incoraggiato i partecipanti a mantenere l’astinenza totale dal giorno di dimissione in poi. Questo supporto comprende la pianificazione della giornata di smettere di fumare, la spiegazione di come le interruzioni occasionali possono compromettere l’astinenza, l’incoraggiamento ad adottare la regola del “non sbuffo”, la supervisione e la facilitazione dell’uso di droghe, consigli su e come affrontare le tentazioni di fumare e il monitoraggio dell’astinenza attraverso il test del monossido di carbonio. Il supporto è definito terapia orientata all’astinenza.15
Misure e risultati
Al punto di partenza abbiamo registrato la storia del fumo dei partecipanti e le informazioni demografiche di base. Questo includeva due marcatori di dipendenza da sigarette: il test Fagerstrom per la dipendenza da sigarette, che misura il consumo di sigarette e la difficoltà di astenersi dal fumo, e la concentrazione di monossido di carbonio espirato.16
Abbiamo seguito i partecipanti in cinque occasioni. I partecipanti sono tornati una settimana dopo l’appuntamento di base per l’appuntamento di -3 settimane (circa tre settimane prima del giorno di dimissioni). È stato valutato il verificarsi di eventi avversi e l’aderenza al precarico. Abbiamo telefonato ai partecipanti una settimana dopo il giorno di dimissione (+1 settimana), circa sei settimane dopo la data di riferimento, per raccogliere dati sugli eventi avversi, sull’adesione al precarico e sull’uso e l’adesione ad altre farmacoterapie per la cessazione del fumo. Abbiamo ottenuto i dati sulla cessazione del fumo dal servizio di smettere di fumare del NHS o dal partecipante a +4 settimane. A sei e 12 mesi abbiamo telefonato ai partecipanti per ottenere dati sullo stato del fumo e sull’utilizzo del servizio sanitario. Per confermare l’astinenza biochimicamente abbiamo invitato i partecipanti che erano astinenti a partecipare per misurare la concentrazione di monossido di carbonio nell’aria espiratoria finale utilizzando un dispositivo portatile.
Esito primario ed esiti secondari
L’esito primario è stato l’astinenza prolungata a sei mesi, definita dai criteri standard di Russell.17 Ciò consente un periodo di grazia di due settimane dopo il giorno dell’interruzione, quando le interruzioni non contano ai fini dell’astinenza. In seguito abbiamo contato una persona come astinente se ha fumato meno di cinque sigarette alla valutazione a sei mesi ed è stata confermata come astinente se la concentrazione di monossido di carbonio espirato era <10 ppm.
I risultati secondari sono stati l’astinenza standard Russell a quattro settimane e 12 mesi, e biochimicamente confermato sette giorni di astinenza a quattro settimane e sei e 12 mesi.
Intensità di stimoli a fumare
Poiché il principale meccanismo d’azione ipotizzato è che il precaricamento mina l’intensità delle spinte al fumo, abbiamo esaminato l’effetto del precaricamento su questo, misurato a -3 settimane (mentre si usa il precaricamento o come controllo) e a +1 settimana dopo aver smesso di fumare utilizzando la scala dell’umore e dei sintomi fisici (punteggio 0-5, con punteggi più alti che rappresentano sintomi più gravi). In quest’ultima valutazione, in accordo con il consenso,18 l’analisi è stata limitata a coloro che erano astinenti o che stavano ancora cercando di raggiungere l’astinenza.
Eventi avversi
Gli eventi avversi sono stati definiti come nuove condizioni di salute o esacerbazioni di condizioni esistenti. Abbiamo registrato eventi avversi che erano gravi o di intensità moderata o grave tra la linea di base e una settimana dopo il giorno di dimissioni, coprendo il periodo di precarico e consentendo una settimana in più per l’insorgenza di eventi avversi. Gli eventi avversi moderati o gravi sono stati definiti come quelli che hanno interferito in qualche modo o totalmente con il normale funzionamento. Gli eventi avversi gravi sono stati definiti come quelli che hanno portato al ricovero in ospedale, alla morte o a eventi che minacciano la vita, all’invalidità permanente o a un’anomalia congenita. Sono esclusi gli eventi pianificati, come gli interventi chirurgici programmati. Un comitato indipendente ha valutato gli eventi avversi gravi e ha stabilito se l’evento non fosse correlato, improbabile, possibile, probabile, probabile o definitivo all’uso di cerotti alla nicotina. I membri del comitato non erano consapevoli dell’assegnazione del trattamento e quindi anche della relazione temporale tra l’uso di droghe e l’evento.
Abbiamo suscitato eventi avversi da parte dei partecipanti in entrambe le braccia a contatti di -3 settimane e a +1 settimana, chiedendo informazioni su problemi di salute nuovi o in via di peggioramento, seguiti da ulteriori indagini, se del caso. Questi sono stati codificati usando MedDRA v19.1. Poiché può essere difficile per il personale di prova e per i partecipanti capire la necessità di segnalare eventi avversi per le persone del braccio di controllo che non ricevono alcun trattamento, abbiamo anche dato ai partecipanti di entrambi i bracci un questionario da compilare sui sintomi. Questo ha valutato i sintomi di overdose da nicotina nelle 24 ore precedenti (come nausea, eccessiva salivazione) una settimana dopo la linea di base. I partecipanti hanno valutato quanto fossero stati turbati dai sintomi nelle ultime 24 ore su una scala da “per niente” a “molto” o “estremamente”.
Dimensione del campione, randomizzazione e accecamento
Sulla base dei dati di studi simili, abbiamo stimato che il 15% dei partecipanti al braccio di controllo avrebbe raggiunto l’astinenza a sei mesi.192021Pensavamo che un rischio relativo di 1,4 fosse plausibile e prezioso per i pazienti, il che implica una differenza assoluta del 6%.5 Questo ci ha dato un campione di 893 in ogni braccio di studio o 1786 in totale, per raggiungere il 90% di potenza utilizzando il test χ 2 con la correzione di Yates.
Uno statistico indipendente ha utilizzato Stata per generare una lista di randomizzazione stratificata per centro di trattamento e utilizzando blocchi randomizzati di dimensioni variabili in un rapporto 1:1. Questo è stato incorporato in un database online, e la sequenza è rimasta nascosta al personale di ricerca fino a quando non hanno inserito i dati per consentire la randomizzazione.
Si trattava di una sperimentazione a etichetta aperta, per cui i partecipanti, il personale di ricerca e il personale del servizio sanitario nazionale di smettere di fumare conoscevano il braccio a cui i partecipanti erano assegnati. Il follow-up alla cieca era impraticabile perché il personale era stato coinvolto nel reclutamento, ma l’astinenza era biochimicamente confermata.
Analisi statistica
Abbiamo seguito l’approccio standard di Russell per eseguire un’analisi per il trattamento dell’esito dell’astinenza.17 Tutti quelli randomizzati sono stati inclusi nel denominatore, ogniqualvolta e comunque sia stata valutata l’astinenza da fumo, e si presumeva che stessero fumando se questa informazione era sconosciuta. Nell’analisi primaria, abbiamo calcolato le quote corrette utilizzando la regressione logistica multivariabile in Stata 14.2 corretta per la variabile di stratificazione (centro). Abbiamo anche calcolato la percentuale di partecipanti che hanno raggiunto l’astinenza, la differenza di rischio e i rapporti di rischio e gli intervalli di confidenza del 95% utilizzando la procedura di adjrr post-stima in Stata v14.2.
Nell’analisi di sensibilità pianificata, abbiamo corretto per due predittori dell’astinenza per migliorare la precisione: l’astinenza precedente più lunga e il grado di dipendenza misurato dalla forza degli stimoli a fumare alla linea di base.222324In secondo luogo, vareniclina è più efficace di altre farmacoterapie ed è comunemente usata per aiutare la cessazione.25 Poiché avevamo previsto che l’uso del precarico della nicotina in una sperimentazione a etichetta aperta avrebbe potuto scoraggiare l’uso di vareniclina, ci siamo adattati all’uso di vareniclina dopo la giornata di astinenza per superare la confusione.
Abbiamo pianificato delle analisi di sottogruppo includendo nelle equazioni i termini di interazione moltiplicativa. Il presunto meccanismo d’azione del precaricamento suggerisce un maggiore beneficio del precaricamento nelle persone più dipendenti dalle sigarette. Abbiamo usato due marcatori di dipendenza: il test di Fagerstrom di base per il punteggio di dipendenza da sigarette e la concentrazione di monossido di carbonio esalato aggiunto come termini continui. Abbiamo anche esaminato se l’effetto del precarico era meno pronunciato nei partecipanti che utilizzavano vareniclina. L’uso normale di vareniclina comporta una settimana di utilizzo prima del giorno di rinuncia e ci sono prove che questo può avere effetti simili al precaricamento, che potrebbe minare l’effetto del precaricamento della nicotina.8
Utilizzando un modello di regressione lineare con aggiustamento per l’umore della linea di base e per le variabili di scala dei sintomi fisici e di stratificazione, abbiamo analizzato l’effetto del precarico sulla spinta al fumo (umore e scala dei sintomi fisici).
Il denominatore per l’analisi degli eventi avversi sono stati tutti coloro che hanno fornito dati su tali eventi. L’analisi ha utilizzato modelli statistici analoghi a quelli applicati per i risultati primari e secondari.
Coinvolgimento del paziente
L’idea dello studio e i metodi proposti sono stati discussi da noi in un incontro con il panel dei fumatori del Centre for Tobacco and Alcohol Studies del Regno Unito. Questo panel è un gruppo permanente di persone che fumano o che hanno recentemente smesso di fumare, e hanno concordato sul fatto che lo studio è stato prezioso e hanno espresso il loro punto di vista sul progetto che ha dato forma al protocollo. Dopo un iniziale lento reclutamento iniziale, siamo tornati a otto membri del panel per discutere la lettera dei medici generici ai potenziali partecipanti e il volantino informativo per i partecipanti e abbiamo apportato alcune piccole modifiche di conseguenza. Un membro del panel ha anche fatto parte del comitato direttivo di prova indipendente.
Risultati
Tra il 13 agosto 2012 e il 10 marzo 2015, sono state telefonate 3837 persone per l’iscrizione. In totale, 490 (12,8%) erano inammissibili, più comunemente a causa di problemi di pelle o della mancanza di volontà di utilizzare cerotti di precarica. Su 1805 (47,0%) pazienti visti all’appuntamento iniziale, 1792 (99,3%) erano eleggibili e arruolati(fig. 1).
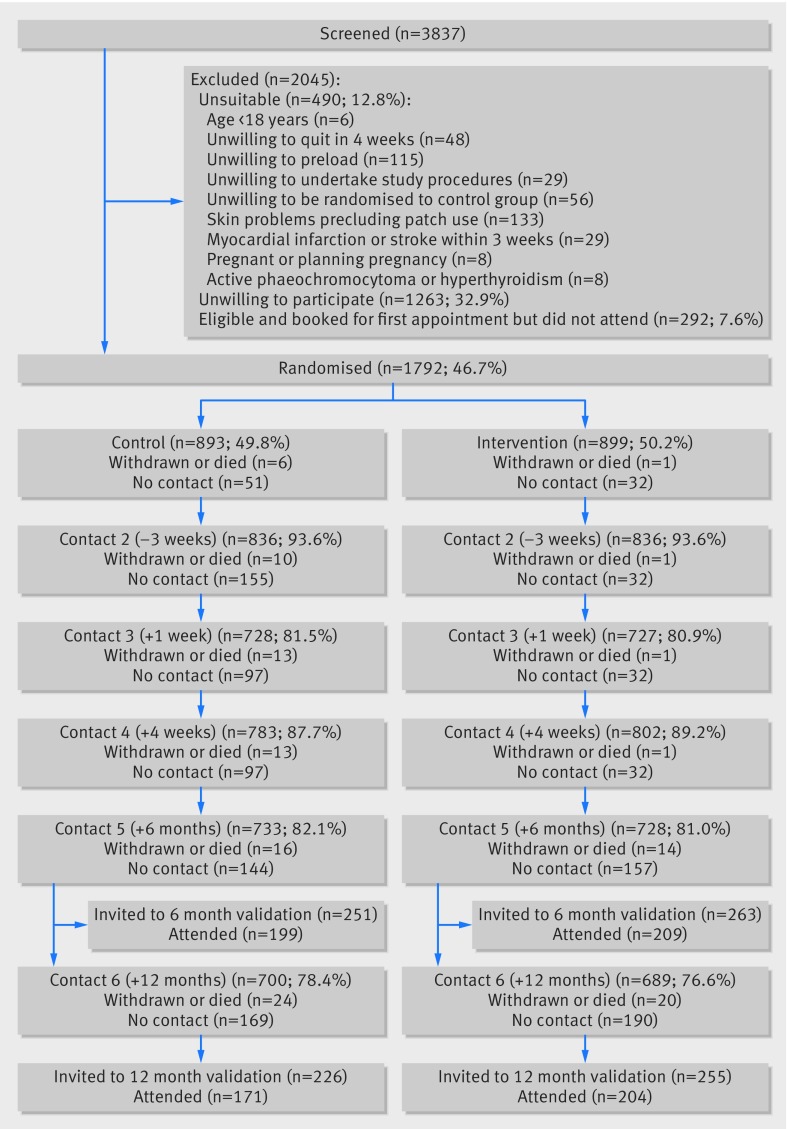
Fig 1.Diagramma di flusso CONSORT. 893 partecipanti al controllo e 899 partecipanti all’intervento sono stati analizzati per tutti gli esiti primari e secondari, e quelli il cui vero status era sconosciuto sono stati conteggiati come fumatori
Una settimana dopo la linea di base abbiamo seguito 1702 (95,0%) partecipanti, e cinque settimane dopo la linea di base, una settimana dopo il giorno di rinuncia, abbiamo ottenuto i dati di 1456 (81,3%) partecipanti. Queste valutazioni hanno fornito dati sugli eventi avversi.
Abbiamo ottenuto dati sull’astinenza da 1585 (88,5%) partecipanti a quattro settimane, 1461 (81,5%) a sei mesi e 1389 (77,5%) a 12 mesi. Una proporzione simile è stata seguita con successo in ogni braccio. Anche se 331 (18,5%) partecipanti non erano disponibili per la valutazione del risultato primario a sei mesi, sapevamo che 97 fumavano a quattro settimane e che 54 non hanno mai smesso; quindi nessuno dei due gruppi poteva essere classificato come astinente a sei mesi. Eravamo quindi certi dell’esito primario in 1612 (90,0%) partecipanti.

Fig. 1.Diagramma di flusso del CONSORT. 893 partecipanti al controllo e 899 partecipanti all’intervento sono stati analizzati per tutti gli esiti primari e secondari, e quelli il cui vero status era sconosciuto sono stati conteggiati come fumatori.
Caratteristiche di base
La maggior parte dei partecipanti erano di mezza età, la metà uomini e un quarto appartenenti a minoranze etniche. I partecipanti avevano un livello di istruzione inferiore alla media del Regno Unito,26 e la metà erano occupati. I partecipanti fumavano una media di 18,9 (SD 9,3) sigarette al giorno al livello di base, e avevano un punteggio medio di dipendenza che indicava una dipendenza moderata e una concentrazione media di monossido di carbonio espirato di 23,7 (SD 12,5) ppm. Un terzo aveva utilizzato il supporto comportamentale o la farmacoterapia per cercare di smettere negli ultimi sei mesi. Le caratteristiche di base erano ben bilanciate tra i bracci di prova(tabella 1). I principali predittori dell’astinenza sono i marcatori della dipendenza da sigarette, come il test di Fagerstrom per la dipendenza da sigarette e la concentrazione di monossido di carbonio espirato, e questi erano quasi gli stessi tra le braccia. Allo stesso modo, le variabili demografiche sono state bilanciate, con un’età media che differisce tra le braccia di circa un terzo dell’anno, la stessa proporzione di maschi e la stessa proporzione di persone di etnia non bianca britannica. Anche l’istruzione e l’occupazione sono stati bilanciati tra braccio di prova, con meno del 2% di differenza tra le proporzioni in qualsiasi categoria di queste variabili. La differenza maggiore è apparsa nella proporzione di persone che hanno usato gli aiuti per la cessazione negli ultimi sei mesi: 31,0% nel braccio di precarico e 34,0% nel braccio di controllo.
| Caratteristiche | Braccio di controllo (n=893) | Braccio di precarica (n=899) | Totale (n=1792) |
|---|---|---|---|
| Età media (SD) (anni) | 48.8 (13.4) | 49.1 (13.3) | 48.9 (13.4) |
| Uomini | 469 (52.6) | 473 (52.6) | 942 (52.6) |
| Donne | 422 (47.3) | 426 (47.4) | 848 (47.4) |
| Etnia: | |||
| Bianca britannica | 675 (75.6) | 680 (75.6) | 1355 (75.6) |
| Irlandese bianco | 36 (4.0) | 25 (2.8) | 61 (3.4) |
| Bianco altro | 57 (6.4) | 55 (6.1) | 112 (6.3) |
| Bianco e nero Caraibi | 17 (1.9) | 15 (1.7) | 32 (1.8) |
| Bianco e nero africano | 3 (0.3) | 5 (0.6) | 8 (0.5) |
| Bianco e asiatico | 8 (0.9) | 6 (0.7) | 14 (0.8) |
| Misto altro | 7 (0.8) | 8 (0.9) | 15 (1.8) |
| Indiano | 11 (1.2) | 10 (1.1) | 21 (1.2) |
| Pachistani | 9 (1.0) | 6 (0.7) | 15 (0.8) |
| Bangladeshi | 2 (0.2) | 13 (1.5) | 15 (0.8) |
| Asiatico altro | 3 (0.3) | 3 (0.3) | 6 (0.3) |
| Negro-Caraibi | 29 (3.3) | 34 (3.8) | 63 (3.5) |
| Nero africano | 8 (0.9) | 13 (1.5) | 21 (1.2) |
| Nero altro | 4 (0.5) | 3 (0.3) | 7 (0.4) |
| Cinese | 3 (0.3) | 2 (0.2) | 5 (0.3) |
| Altro | 12 (1.3) | 14 (1.6) | 26 (1.5) |
| Più di un’opzione | 0 | 4 (0.4) | 4 (0.2) |
| Mancanza | 9 (1.0) | 7 (0.8) | 16 (0.9) |
| Titoli di studio: | |||
| Grado, o equivalente, e superiore | 201 (22.5) | 218 (24.3) | 419 (23.4) |
| Livello A, livello professionale 3 e superiore | 198 (22.2) | 207 (23.0) | 405 (22.6) |
| Sotto il livello A o sotto il livello professionale 3 | 230 (25.8) | 212 (23.6) | 442 (24.7) |
| Altro (es. qualifica straniera) | 52 (5.8) | 52 (5.8) | 104 (5.8) |
| Nessun titolo di studio | 204 (22.8) | 199 (22.1) | 403 (22.5) |
| Mancanza | 8 (0.9) | 11 (1.2) | 19 (1.06) |
| Occupazione: | |||
| Occupato | 467 (52.3) | 468 (52.1) | 935 (52.3) |
| Disoccupati | 126 (14.1) | 116 (12.9) | 242 (13.5) |
| Casalinga | 33 (3.7) | 44 (4.9) | 77 (4.3) |
| Studente | 17 (1.9) | 22 (2.5) | 39 (2.2) |
| Pensionati | 153 (17.1) | 152 (16.9) | 305 (17.1) |
| Malato o disabile a lungo termine | 26 (2.9) | 26 (2.9) | 52 (2.9) |
| Mancanza | 4 (0.5) | 8 (0.9) | 12 (0.7) |
| Metodo di consumo del tabacco: | |||
| Sigaretta lavorata | 615 (68.9) | 607 (67.5) | 1222 (68.2) |
| Roll up del tabacco | 272 (30.5) | 284 (31.6) | 556 (31.0) |
| Sigaro | 6 (0.7) | 8 (0.9) | 14 (0.8) |
| Media (SD) N. di sigarette/giorno | 18.7 (9.0) | 19.1 (9.6) | 18.9 (9.3) |
| Dipendenza media (SD)* | 5.2 (2.2) | 5.2 (2.2) | 5.2 (2.2) |
| Concentrazione media (SD) di monossido di carbonio (ppm) | 23.8 (12.8) | 23.5 (12.3) | 23.7 (12.5) |
| Media (SD) astinenza precedente più lunga (giorni) | 358.4 (750.7) | 442.3 (993.7) | 400.3 (881.4) |
| Supporto per la cessazione del fumo negli ultimi 6 mesi: | |||
| Sì | 304 (34.0) | 279 (31.0) | 583 (32.5) |
| No | 588 (65.9) | 619 (68.9) | 1207 (67.4) |
| Mancanza | 1 (0.1) | 1 (0.1) | 2 (0.1) |
Aderenza del farmaco nel braccio di precarica
Tre quarti dei partecipanti hanno usato il cerotto quotidianamente durante la prima settimana e quattro quinti lo hanno fatto nelle settimane successive. Nel complesso, 49 (5,5%) persone hanno interrotto prematuramente il precarico; la maggior parte durante la prima settimana di trattamento.
Abbiamo valutato i farmaci usati dopo il giorno di dimissione per sostenere l’astinenza in coloro che hanno tentato di smettere(tabella 2). L’uso di cerotti alla nicotina è stato più comune nel braccio di precarica e l’uso di vareniclina è stato più comune nel braccio di controllo.
| Trattamenti | Braccio di controllo (n=738) | Braccio di precarica (n=742) | Totale (n=1480) |
|---|---|---|---|
| Nessuno | 87 (11.8) | 61 (8.2) | 148 (10.0) |
| Varenicline | 218 (29.5) | 164 (22.1) | 382 (25.8) |
| Bupropion | 6 (0.8) | 12 (1.6) | 18 (1.2) |
| Solo cerotti alla nicotina | 99 (13.4) | 169 (22.8) | 268 (18.1) |
| Solo nicotina acuta | 74 (10) | 44 (5.9) | 118 (8.0) |
| Nicotina combinata | 156 (21.1) | 170 (22.9) | 326 (22.0) |
| Manca | 113 (15.3) | 135 (18.2) | 248 (16.8) |
Risultato primario e risultati secondari
L’esito primario, l’astinenza convalidata biochimicamente a sei mesi, è stato raggiunto dal 157/899 (17,5%) dei partecipanti al braccio di precarica e dal 129/893 (14,4%) al braccio di controllo, con una differenza del 3,0% (intervallo di confidenza del 95% -0,4% al 6,4%).
I risultati secondari hanno mostrato differenze modeste simili. A quattro settimane, 319/899 (35,5%) partecipanti al braccio di precarico e 288/893 (32,3%) nel braccio di controllo hanno raggiunto una prevalenza di sette giorni. A 12 mesi, 126/899 (14,0%) partecipanti al braccio di precarica e 101/893 (11,3%) nel braccio di controllo hanno ottenuto un’astinenza prolungata convalidata. La tabella 3 presenta i risultati primari e secondari corretti per il centro, cioè l’analisi primaria.
| Risultati | Rapporto di probabilità (95% CI)† | Valore P | Rapporto di rischio (95% CI)‡ | Valore P | Differenza di rischio (95% CI) | Valore P | ||
|---|---|---|---|---|---|---|---|---|
| Risultato primario: | ||||||||
| 6 mesi standard Russell | 1,25 (da 0,97 a 1,62) | 0.08 | 1,21 (0,98 a 1,50) | 0.08 | 3,02 (da -0,37 a 6,41) | 0.08 | ||
| Risultati secondari: | ||||||||
| 4 settimane Russell standard | 1,21 (da 1,00 a 1,48) | 0.05 | 1,14 (da 1,00 a 1,29) | 0.05 | 4,33 (da -0,04 a 8,70) | 0.05 | ||
| 4 settimane prevalenza di punti a 7 giorni | 1,16 (da 0,95 a 1,41) | 0.15 | 1,10 (da 0,97 a 1,25) | 0.15 | 3,22 (da -1,15 a 7,59) | 0.15 | ||
| 6 mesi 7 giorni prevalenza di punti | 1,13 (da 0,90 a 1,41) | 0.31 | 1,10 (0,92 a 1,31) | 0.31 | 1,98 (da -1,81 a 5,76) | 0.31 | ||
| 12 mesi Russell standard | 1,28 (0,97 a 1,69) | 0.08 | 1,24 (0,97 a 1,58) | 0.09 | 2,71 (da -0,37 a 5,78) | 0.08 | ||
| 12 mesi 7 giorni prevalenza di punti | 1,23 (da 0,97 a 1,54) | 0.08 | 1,17 (0,98 a 1,41) | 0.08 | 3,32 (da -0,42 a 7,06) | 0.08 |
L’aggiustamento per altri predittori dell’astinenza ha lasciato i risultati sostanzialmente invariati, ma l’aggiustamento per l’uso di vareniclina post-dimissione ha cambiato i risultati in modo notevole; i risultati non aggiustati erano statisticamente significativi a quattro settimane e a sei e 12 mesi. Il rapporto delle probabilità è aumentato da 1,25 (0,97 a 1,62) a 1,34 (1,03 a 1,73), P=0,03 per il risultato primario(tabella 4 e tabella supplementare 1).
| Risultati | Non regolato | Aggiustato† | Aggiustato‡ | Aggiustato§ | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Stima (95% CI) | Valore P | Stima (95% CI) | Valore P | Stima (95% CI) | Valore P | Stima (95% CI) | Valore P | ||||
| Risultato primario: 6 mesi standard Russell | |||||||||||
| Rischi stimati | 17,5 e 14,4 | ||||||||||
| Rapporto di rischio | 1,25 (da 0,97 a 1,62) | 0.08 | 1,21 (0,98 a 1,50) | 0.08 | 1,21 (0,98 a 1,50) | 0.08 | 1,27 (1,03 a 1,57) | 0.03 | |||
| Differenza di rischio | 3,02 (da -0,37 a 6,41) | 0.08 | 3,02 (da -0,37 a 6,41) | 0.08 | 3,03 (da -0,37 a 6,43) | 0.08 | 3,80 (da 0,41 a 7,18) | 0.03 | |||
| Risultati secondari | |||||||||||
| 4 settimane Russell standard: | |||||||||||
| Rischi stimati | 36,3 e 31,9 | ||||||||||
| Rapporto di rischio | 1,14 (da 1,00 a 1,29) | 0.05 | 1,14 (da 1,00 a 1,29) | 0.05 | 1,14 (da 1,00 a 1,29) | 0.05 | 1,19 (da 1,05 a 1,35) | 0.007 | |||
| Differenza di rischio | 4,35 (da -0,04 a 8,73) | 0.05 | 4,33 (da -0,04 a 8,70) | 0.05 | 4,37 (da -0,01 a 8,75) | 0.05 | 5,89 (da 1,60 a 10,19) | 0.007 | |||
| 4 settimane 7 giorni di prevalenza di punti: | |||||||||||
| Rischi stimati | 35,5 e 32,3 | ||||||||||
| Rapporto di rischio | 1,10 (da 0,97 a 1,25) | 0.15 | 1,10 (da 0,97 a 1,25) | 0.15 | 1,10 (da 0,97 a 1,25) | 0.15 | 1,15 (1,02 a 1,31) | 0.03 | |||
| Differenza di rischio | 3,23 (da -1,15 a 7,61) | 0.15 | 3,22 (da -1,15 a 7,59) | 0.15 | 3,22 (da -1,17 a 7,60) | 0.15 | 4,86 (da 0,58 a 9,14) | 0.03 | |||
| 6 mesi 7 giorni prevalenza di punti: | |||||||||||
| Rischi stimati | 22,3 e 20,3 | ||||||||||
| Rapporto di rischio | 1,10 (0,92 a 1,31) | 0.31 | 1,10 (0,92 a 1,31) | 0.31 | 1,10 (da 0,92 a 1,32) | 0.28 | 1,15 (da 0,96 a 1,37) | 0.13 | |||
| Differenza di rischio | 1,98 (da -1,81 a 5,77) | 0.31 | 1,98 (da -1,81 a 5,76) | 0.31 | 2,11 (da -1,68 a 5,91) | 0.28 | 2,93 (da -0,85 a 6,71) | 0.13 | |||
| 12 mesi Russell standard: | |||||||||||
| Rischi stimati | 14,0 e 11,3 | ||||||||||
| Rapporto di rischio | 1,24 (da 0,97 a 1,58) | 0.09 | 1,24 (da 0,97 a 1,58) | 0.09 | 1,24 (da 0,97 a 1,58) | 0.09 | 1,30 (1,02 a 1,66) | 0.04 | |||
| Differenza di rischio | 2,71 (da -0,37 a 5,78) | 0.08 | 2,71 (da -0,37 a 5,78) | 0.08 | 2,66 (da -0,43 a 5,75) | 0.09 | 3,31 (da 0,22 a 6,39) | 0.04 | |||
| 12 mesi 7 giorni prevalenza di punti: | |||||||||||
| Rischi stimati | 22,4 e 19,0 | ||||||||||
| Rapporto di rischio | 1,17 (0,98 a 1,41) | 0.08 | 1,17 (0,98 a 1,41) | 0.08 | 1,17 (0,98 a 1,41) | 0.09 | 1,21 (da 1,01 a 1,45) | 0.04 | |||
| Differenza di rischio | 3,32 (da -0,43 a 7,07) | 0.08 | 3,32 (da -0,42 a 7,06) | 0.08 | 3,28 (da -0,48 a 7,04) | 0.09 | 3,98 (0,23 a 7,73) | 0.04 | |||
Analisi dei sottogruppi
Non vi erano prove che le persone classificate come maggiormente dipendenti dal fumo ricevessero maggiori benefici dal precarico. I valori P per i termini di interazione moltiplicativa per l’effetto del precarico in quelli con punteggi di dipendenza più elevati e maggiori concentrazioni di monossido di carbonio espirato erano rispettivamente 0,83 e 0,17. Per unità di incremento in ogni variabile, i rapporti di probabilità erano rispettivamente 1,01 (intervallo di confidenza del 95% da 0,90 a 1,14) e 1,01 (0,99 a 1,04).
Non c’erano prove che le persone che usavano vareniclina come farmaco post cessazione ricevessero meno benefici dalla precarica della nicotina rispetto alle persone che usavano altri farmaci per la cessazione. Il rapporto di probabilità per l’effetto del precarico rispetto al controllo per i consumatori di vareniclina è stato di 1,42 (0,90 a 2,26) e per i non consumatori è stato di 1,30 (0,95 a 1,77), P=0,74 per l’interazione.
Effetto del precaricamento sulla voglia di fumare
Una settimana dopo il precarico o come controllo, la voglia di fumare era diminuita nelle persone che usavano il precarico. Il punteggio medio della scala dei sintomi fisici e dell’umore a -3 settimane era di 2,1 (SD 0,8) per il braccio di precarica e di 2,6 (0,9) per il braccio di controllo: differenza di base regolata a -0,5 (intervallo di confidenza del 95% da -0,6 a -0,4). Una settimana dopo il giorno di dimissioni, in coloro che erano in astinenza, i punteggi sull’umore e sulla scala dei sintomi fisici sono stati di 1,0 (1,0) per il braccio di precarico e di 1,3 (1,0) per il braccio di controllo, differenza -0.3 (da -0,4 a -0,1) e per coloro che stavano ancora cercando di raggiungere l’astinenza, i valori corrispondenti erano 1,3 (1,1), 1,5 (1,1), differenza -0,2 (da -0,4 a -0,1).
Eventi avversi
Spontaneamente segnalati eventi avversi di moderata o grave intensità non erano comuni in entrambe le braccia. Ci sono stati otto gruppi di classe di sistema o di organi in cui almeno 10 partecipanti hanno riferito un sintomo all’interno di quel gruppo. Di questi, i disturbi gastrointestinali, i disturbi generali e i disturbi del sistema nervoso erano statisticamente più comuni in quelli che utilizzavano il precarico, con differenze assolute del 4,0% (dal 2,2% al 5,9%), del 2,1% (dallo 0,7% al 3,5%) e del 4,5% (dal 2,7% al 6,4%), rispettivamente. Ci sono stati 15 sintomi individuali in cui almeno cinque partecipanti hanno segnalato quel sintomo. Di questi, la nausea si è verificato in 2,5% (1,1% al 3,8%) più persone che stavano precaricando, e vomito in 1,2% (0,3% al 2,2%). La stanchezza era anche più comune nelle persone che si preparavano al carico, dello 0,7% (0,1% a 1,2%), così come sono stati ben riconosciuti gli effetti negativi dei cerotti alla nicotina, sogni anormali 0,9% (0,2% a 1,6%), sonno povero 1,9% (0,9% a 3,0%), e mal di testa 1,2% (0,3% a 2,2%). La tabella supplementare 2 presenta i risultati completi.
Sedici gravi eventi avversi si sono verificati durante il periodo di cinque settimane: otto nel braccio di precarico e otto nel braccio di controllo (odds ratio 0,99, intervallo di confidenza del 95% 0,36 a 2,75). Di questi, uno è stato giudicato probabilmente dovuto al precarico: una donna di 64 anni nel braccio di precarico che aveva una sindrome coronarica acuta (vedi tabella supplementare 3).
Una settimana dopo la linea di base, 394 (45,5%) partecipanti al braccio di precarico e 271 (32,4%) al braccio di controllo hanno riportato almeno un sintomo di eccesso di nicotina sul questionario dei sintomi (P<0,001 per la differenza). Dei 12 sintomi, tre erano statisticamente molto più comuni nel braccio di precarica: nausea, vertigini e palpitazioni. Di questi sintomi, le percentuali nei bracci di intervento e di controllo con sintomi in qualche modo o molto evidenti erano del 5,6% e del 3,0% per le vertigini, del 3,9% e dell’1,9% per le palpitazioni, e dell’8,1% e del 3,1% per la nausea (vedi figura supplementare 1).
Discussione
In questa prova pragmatica a etichetta aperta, non c’erano forti prove che quattro settimane di trattamento con cerotti alla nicotina aumentassero il tasso di astinenza prolungata a sei mesi nell’analisi primaria. Il precaricamento è stato testato in un ambiente clinico in cui i fumatori potevano scegliere di usare sia la terapia sostitutiva alla nicotina che le farmacoterapie senza nicotina per continuare il trattamento di cessazione del trattamento dopo la fine del precaricamento. In un’analisi pianificata e adattata all’uso di vareniclina, c’erano prove più chiare che il precarico aumentava la probabilità di raggiungere l’astinenza. Il precaricamento ha ridotto l’intensità dello stimolo a fumare sia prima che dopo il tentativo di astinenza, il che suggerisce che si tratta di un trattamento efficace. Poiché il 95% dei partecipanti ha continuato il trattamento di precarica, l’80% lo utilizza quotidianamente, la precarica sembra essere ben tollerata. Circa 1 persona su 20 ha sperimentato eventi avversi causati dal precarico che sono stati moderati o gravi. Non sono state trovate prove di un eccesso di eventi avversi gravi.
Punti di forza e limiti di questo studio
Questo processo ha dei punti di forza e dei limiti. E ‘stato notevolmente più grande rispetto agli studi precedenti su questo argomento, ottenendo così una buona precisione. Il design pragmatico rende i risultati più facili da applicare alla pratica clinica: ad esempio, il personale ha usato il proprio giudizio per definire la dipendenza dal tabacco, evitando l’uso di tagli arbitrari per le sigarette al giorno, che non vengono utilizzati nella pratica clinica. Allo stesso modo, abbiamo incluso persone che avevano gravi condizioni mediche coesistenti, disturbi psichiatrici e altri problemi di abuso di sostanze e persone appartenenti a gruppi socioeconomici inferiori, riflettendo la popolazione di persone che cercano aiuto per smettere di fumare. Circa il 75% della popolazione dello studio era di colore bianco britannico, inferiore a quella dell’Inghilterra nel suo complesso, a testimonianza delle città in cui abbiamo reclutato. Tuttavia, il probabile meccanismo d’azione del precaricamento è che mina la dipendenza da sigarette e questa azione biologica si applica probabilmente a qualsiasi fumatore dipendente, indipendentemente dal suo gruppo etnico. Circa la metà dei potenziali partecipanti che si sono informati sulla sperimentazione non sono stati iscritti e questo potrebbe indicare una scarsa accettazione di questo particolare intervento. Tuttavia, questo rapporto tra le richieste e la partecipazione sembra essere in linea con altri trial di smettere di fumare che sono stati reclutati nello stesso modo, ma che hanno offerto interventi più “benigni”, come l’erba di San Giovanni, o un intervento comportamentale in aggiunta alle cure di routine2728 , per cui crediamo che questo sia più probabile che indichi la volontà delle persone di smettere di fumare, di smettere con il supporto, o di frequentare un programma di cure e visite di follow-up. Anche se è improbabile che ciò possa influenzare la differenza tra le braccia, può anche indicare che non tutti coloro che considerano la disassuefazione con il supporto sono disposti a impegnarsi in questo particolare intervento. Abbiamo utilizzato un metodo solido per valutare il verificarsi di eventi avversi. Poiché non è intuitivo per i partecipanti che non ricevono il trattamento segnalare gli apparenti effetti collaterali, abbiamo formato il personale per indagare a prescindere. Abbiamo integrato questo approccio con un questionario autocompilato per i partecipanti di entrambe le braccia che riguardavano i sintomi sperimentati. In questo caso, entrambi i metodi hanno rivelato risultati simili, con la nausea che è emersa come l’effetto avverso più comune causato dal precarico, anche se la maggior parte non l’ha sperimentato. Il nostro studio è stato il primo studio di precarica per valutare gli eventi avversi secondo gli standard definiti dalla buona pratica clinica e per registrare gli eventi avversi gravi. Un solo grave evento avverso – la sindrome coronarica acuta – è stato attribuito da un comitato indipendente cieco all’assegnazione come possibile causa del precaricamento. Questo è stato attribuito sulla base del fatto che la nicotina aumenta la frequenza del polso, che può predisporre alla sindrome coronarica acuta. Questo partecipante, tuttavia, aveva smesso di usare il cerotto alla nicotina due giorni prima dell’evento. La nicotina ha un tempo di dimezzamento di circa due ore,29 quindi anche con un serbatoio cutaneo, la nicotina del cerotto, pur non essendo dovuta al fumo, si sarebbe liberata dal sangue e non avrebbe quindi esercitato effetti farmacologici acuti. Il Comitato per la sicurezza dei medicinali del Regno Unito ha esaminato la sicurezza cardiaca della terapia sostitutiva della nicotina e ha raccomandato la rimozione delle restrizioni di licenza sul suo uso in persone con malattie cardiovascolari stabili e l’uso concomitante durante il fumo.30 Ciò si basa su studi condotti su persone con malattie cardiovascolari e su prove osservazionali su larga scala che non mostrano alcuna prova di un aumento del rischio.3132Studi a breve termine mostrano che i cerotti alla nicotina ad alte dosi fino a 63 mg/giorno mentre si fuma non hanno un effetto maggiore sul sistema cardiovascolare rispetto al solo fumo.33 Sembra quindi improbabile che questo evento sia stato causato dal precarico. Il design aperto dell’etichetta è sia un punto di forza che un limite. Come punto di forza, ha suggerito un effetto di precarica che ha promosso l’uso di cerotti alla nicotina per l’uso dopo la cessazione dell’attività, oppure ha scoraggiato l’uso di vareniclina, o entrambe le cose. In tutte le altre prove di precarica, gli investigatori hanno controllato la scelta del farmaco post-cessazione e quindi questo effetto non era evidente. Probabilmente, questo effetto può verificarsi nella pratica clinica di routine e questo ha importanti implicazioni per la pratica. Come limite, un placebo avrebbe fornito una maggiore certezza che le aspettative dei partecipanti fossero uniformemente soddisfatte dal braccio. La disuguaglianza delle aspettative potrebbe aver influenzato i partecipanti, ma è una causa improbabile dell’effetto sulla cessazione. La revisione Cochrane della terapia sostitutiva della nicotina contrasta gli studi in cui i partecipanti sono stati randomizzati alla terapia sostitutiva della nicotina per l’uso dopo la cessazione dell’attività lavorativa o al placebo corrispondente; in questi studi, il rapporto di rischio era di 1,51 (intervallo di confidenza del 95% da 1,39 a 1,63) per l’astinenza a lungo termine. Negli studi senza cecità, il rapporto di rischio era simile a 1,58 (1,43 a 1,74).6 Forse la mancanza di cecità ha influito sulle segnalazioni di eventi avversi e sull’intensità dello stimolo, sebbene gli effetti sull’intensità dello stimolo siano persistiti almeno una settimana dopo la fine del trattamento. In realtà ci sono prove che le aspettative di successo sono state soddisfatte in questo studio; le valutazioni sulla fiducia nella capacità di abbandonare una settimana di pre-caricamento/controllo non differivano in modo significativo a seconda del braccio. Non è stato inoltre possibile rendere ciechi i valutatori di esito, perché l’unico membro del personale impiegato in ogni centro per svolgere le mansioni cliniche ha effettuato sia il reclutamento che il follow-up. Tuttavia, l’astinenza da fumo è stata convalidata biochimicamente ed è improbabile che ciò abbia influito sui risultati.
Confronto con altri studi
Anche se questa prova non fornisce di per sé una forte evidenza, altre prove suggeriscono che la gestione ottimale della dipendenza da tabacco include un periodo di trattamento prima di un tentativo di abbandono. Dall’inizio di questo studio, tre altri tre studi hanno pubblicato dati sull’astinenza a breve termine, due confrontando il precaricamento della vareniclina e un bupropione con l’uso standard.8910I rapporti di rischio per l’astinenza in questi studi sono stati 2,14 (intervallo di confidenza del 95% da 1,14 a 4,00) e 1,35 (da 0,77 a 2,38) per vareniclina (combinati 1,78, da 1,17 a 2,71) e 1,70 (da 1,04 a 2,80) per il bupropione. Aggiungendo la nostra prova alla precedente meta-analisi non conclusiva del precaricamento dei cerotti alla nicotina rispetto all’uso standard, si ottiene un rapporto di rischio di 1,24 (1,07 a 1,43) per l’astinenza a lungo termine dal precaricamento dei cerotti alla nicotina. Studi precedenti hanno riportato che il precaricamento riduce l’intensità degli stimoli al fumo e al consumo di fumo nel periodo precedente l’abbandono e che questo sembra essere parte del suo meccanismo d’azione.12 Ciò che abbiamo dimostrato è che, in linea con la teoria, questa riduzione dell’intensità degli stimoli prima di smettere di fumare si traduce in una riduzione dell’intensità degli stimoli dopo la giornata di astinenza. A parte la sua importanza teorica, questa constatazione potrebbe avere implicazioni per la pratica della disassuefazione dal fumo. Alcuni studi hanno suggerito che la risposta al precaricamento prevede il successo nel smettere difumare34 e, se si adottasse il precaricamento, potrebbe essere sensato continuare a farlo solo in persone che hanno una ridotta urgenza di smettere di fumare, anche se questo deve essere confermato da studi randomizzati. Il nostro trial è l’unico che si svolge nel contesto in cui i terapisti che hanno prescritto il precarico (il nostro team di trial) sono diversi da quelli che hanno prescritto il supporto post-cessazione (il servizio di smettere di fumare dell’NHS). Ciò ha dimostrato che il precarico può essere efficace in questo contesto, ma i suoi benefici possono essere stati compromessi dalla riduzione dell’uso di vareniclina in quelli assegnati al precarico della nicotina. Questo effetto può essersi verificato perché le linee guida inglesi (National Institute for Health and Care Excellence), che affermano “Non offrire terapia sostitutiva della nicotina, vareniclina o bupropione in nessuna combinazione” 35 Se è così, cambiare questa guida può superare questo problema e il precarico della nicotina potrebbe essere efficace in un tale contesto.
Implicazioni per la politica e la pratica
La migliore stima dell’effetto è che il precarico della nicotina potrebbe portare a circa il 3% delle persone che cercano aiuto per smettere di fumare, ottenendo un’astinenza prolungata a 12 mesi che altrimenti potrebbe non averlo fatto. Questo effetto può sembrare piccolo, ma l’attuale tasso di abbandono a 12 mesi nei servizi specializzati di smettere di fumare nel Regno Unito è dell’8%,36 e quindi un ulteriore 3% rappresenterebbe un utile miglioramento. Un tentativo di dimissione fallito potrebbe costare a qualcuno circa 3-5 anni di aspettativa di vita.22 Pertanto, circa 12 persone devono utilizzare il precarico per guadagnare circa un anno di vita. Tuttavia, questo studio non fornisce prove sufficientemente solide per essere sicuri che il precaricamento della nicotina sia efficace, probabilmente a causa del ridotto uso di vareniclina che ha seguito il precaricamento. Sia le prove osservazionali che quelle randomizzate dello studio suggeriscono che l’uso di vareniclina durante le prime settimane di astinenza è più efficace dei soli cerotti alla nicotina.253637Sembra quindi importante esaminare come mitigare questo effetto indesiderato.
Conclusione
Il precarico della nicotina con un cerotto alla nicotina da 21 mg/24hr per quattro settimane sembra essere efficace, sicuro e ben tollerato, ma probabilmente scoraggia l’uso di vareniclina, il farmaco più efficace per smettere di fumare. Se fosse possibile superare questa conseguenza indesiderata, il precarico potrebbe portare ad un utile aumento dell’astinenza dal fumo a lungo termine.
Ciò che è già noto su questo argomento
- La farmacoterapia per la cessazione del fumo è raccomandata nel periodo dopo un giorno di astinenza
- Una meta-analisi del 2011 ha riportato che l’uso della farmacoterapia prima del giorno di dimissioni può aumentare l’astinenza, ma i dati erano eterogenei e le prove di un beneficio a lungo termine non erano chiare
Cosa aggiunge questo studio
- In questo studio condotto in un contesto di servizio sanitario di routine, non c’erano prove chiare che l’uso di cerotti alla nicotina per quattro settimane prima di abbandonare l’astinenza a lungo termine migliorasse l’astinenza.
- Il beneficio del precarico, tuttavia, può essere stato mascherato da un uso ridotto di vareniclina nelle persone assegnate al precarico, che, essendo più efficace, ha ridotto il beneficio complessivo
- Dopo l’aggiustamento per questo effetto, la prova di una possibile efficacia è stata più chiara
References
- West R, Brown J. Theory of Addiction.. Addiction Press; 2014.
- Hughes JR, Keely J, Naud S. Shape of the relapse curve and long-term abstinence among untreated smokers. Addiction. 2004; 99:29-38. DOI | PubMed
- West R, Baker CL, Cappelleri JC, Bushmakin AG. Effect of varenicline and bupropion SR on craving, nicotine withdrawal symptoms, and rewarding effects of smoking during a quit attempt. Psychopharmacology (Berl). 2008; 197:371-7. DOI | PubMed
- Gries JM, Benowitz N, Verotta D. Importance of chronopharmacokinetics in design and evaluation of transdermal drug delivery systems. J Pharmacol Exp Ther. 1998; 285:457-63. PubMed
- Lindson N, Aveyard P. An updated meta-analysis of nicotine preloading for smoking cessation: investigating mediators of the effect. Psychopharmacology (Berl). 2011; 214:579-92. DOI | PubMed
- Stead LF, Perera R, Bullen C. Nicotine replacement therapy for smoking cessation. Cochrane Database Syst Rev. 2012; 11:CD000146. DOI | PubMed
- Fagerström KO, Hughes JR. Nicotine concentrations with concurrent use of cigarettes and nicotine replacement: a review. Nicotine Tob Res. 2002; 4(Suppl 2):S73-9. PubMed
- Hajek P, McRobbie HJ, Myers KE, Stapleton J, Dhanji AR. Use of varenicline for 4 weeks before quitting smoking: decrease in ad lib smoking and increase in smoking cessation rates. Arch Intern Med. 2011; 171:770-7. DOI | PubMed
- Hawk LW, Ashare RL, Lohnes SF. The effects of extended pre-quit varenicline treatment on smoking behavior and short-term abstinence: a randomized clinical trial. Clin Pharmacol Ther. 2012; 91:172-80. DOI | PubMed
- Hawk LW, Ashare RL, Rhodes JD, Oliver JA, Cummings KM, Mahoney MC. Does Extended Pre Quit Bupropion Aid in Extinguishing Smoking Behavior?. Nicotine Tob Res. 2015; 17:1377-84. DOI | PubMed
- Lindson-Hawley N, Coleman T, Docherty G. Nicotine patch preloading for smoking cessation (the preloading trial): study protocol for a randomized controlled trial. Trials. 2014; 15:296. DOI | PubMed
- Rose JE. Nicotine preloading: the importance of a pre-cessation reduction in smoking behavior. Psychopharmacology (Berl). 2011; 217:453-4. DOI | PubMed
- Flaxman J. Quitting smoking now or later: Gradual, abrupt, immediate, and delayed quitting. Behav Ther. 1978; 9:260-70. DOI
- 2008.
- Hajek P. Withdrawal-oriented therapy for smokers. Br J Addict. 1989; 84:591-8. DOI | PubMed
- Heatherton TF, Kozlowski LT, Frecker RC, Fagerström KO. The Fagerström Test for Nicotine Dependence: a revision of the Fagerström Tolerance Questionnaire. Br J Addict. 1991; 86:1119-27. DOI | PubMed
- West R, Hajek P, Stead L, Stapleton J. Outcome criteria in smoking cessation trials: proposal for a common standard. Addiction. 2005; 100:299-303. DOI | PubMed
- Shiffman S, West R, Gilbert D, SRNT Work Group on the Assessment of Craving and Withdrawal in Clinical Trials. Recommendation for the assessment of tobacco craving and withdrawal in smoking cessation trials. Nicotine Tob Res. 2004; 6:599-614. DOI | PubMed
- Lindson-Hawley N, Banting M, West R, Michie S, Shinkins B, Aveyard P. Gradual Versus Abrupt Smoking Cessation: A Randomized, Controlled Noninferiority Trial. Ann Intern Med. 2016; 164:585-92. DOI | PubMed
- Marteau TM, Aveyard P, Munafò MR. Effect on adherence to nicotine replacement therapy of informing smokers their dose is determined by their genotype: a randomised controlled trial. PLoS One. 2012; 7:e35249. DOI | PubMed
- Aveyard P, Johnson C, Fillingham S, Parsons A, Murphy M. Nortriptyline plus nicotine replacement versus placebo plus nicotine replacement for smoking cessation: pragmatic randomised controlled trial. BMJ. 2008; 336:1223-7. DOI | PubMed
- Fidler J, Ferguson SG, Brown J, Stapleton J, West R. How does rate of smoking cessation vary by age, gender and social grade? Findings from a population survey in England. Addiction. 2013; 108:1680-5. DOI | PubMed
- West R, Ussher M. Is the ten-item Questionnaire of Smoking Urges (QSU-brief) more sensitive to abstinence than shorter craving measures?. Psychopharmacology (Berl). 2010; 208:427-32. DOI | PubMed
- Aveyard P, Brown K, Saunders C. Weekly versus basic smoking cessation support in primary care: a randomised controlled trial. Thorax. 2007; 62:898-903. DOI | PubMed
- Cahill K, Stevens S, Perera R, Lancaster T. Pharmacological interventions for smoking cessation: an overview and network meta-analysis. Cochrane Database Syst Rev. 2013; 5:CD009329. DOI | PubMed
- OECD. Education at a glance 2014.. OECD; 2014.
- Parsons A, Ingram J, Inglis J. A proof of concept randomised placebo controlled factorial trial to examine the efficacy of St John’s wort for smoking cessation and chromium to prevent weight gain on smoking cessation. Drug Alcohol Depend. 2009; 102:116-22. DOI | PubMed
- Begh R, Munafò MR, Shiffman S. Lack of attentional retraining effects in cigarette smokers attempting cessation: a proof of concept double-blind randomised controlled trial. Drug Alcohol Depend. 2015; 149:158-65. DOI | PubMed
- Benowitz NL. Pharmacology of nicotine: addiction, smoking-induced disease, and therapeutics. Annu Rev Pharmacol Toxicol. 2009; 49:57-71. DOI | PubMed
- Committee on Safety of Medicines. Report of the Committee on Safety of Medicines Working Group on nicotine replacement therapy.. MHRA; 2005.
- Joseph AM, Norman SM, Ferry LH. The safety of transdermal nicotine as an aid to smoking cessation in patients with cardiac disease. N Engl J Med. 1996; 335:1792-8. DOI | PubMed
- Hubbard R, Lewis S, Smith C. Use of nicotine replacement therapy and the risk of acute myocardial infarction, stroke, and death. Tob Control. 2005; 14:416-21. DOI | PubMed
- Zevin S, Jacob P, Benowitz NL. Dose-related cardiovascular and endocrine effects of transdermal nicotine. Clin Pharmacol Ther. 1998; 64:87-95. DOI | PubMed
- Rose JE, Behm FM. Adapting smoking cessation treatment according to initial response to precessation nicotine patch. Am J Psychiatry. 2013; 170:860-7. DOI | PubMed
- National Institute for Health and Clinical Excellence. Stop smoking services.. National Institute for Health and Clinical Excellence; 2008.
- Bauld L, Hiscock R, Dobbie F. English Stop-Smoking Services: One-Year Outcomes. Int J Environ Res Public Health. 2016; 13:1175. DOI | PubMed
- Anthenelli RM, Benowitz NL, West R. Neuropsychiatric safety and efficacy of varenicline, bupropion, and nicotine patch in smokers with and without psychiatric disorders (EAGLES): a double-blind, randomised, placebo-controlled clinical trial. Lancet. 2016; 387:2507-20. DOI | PubMed
Fonte
(2018) Effects on abstinence of nicotine patch treatment before quitting smoking: parallel, two arm, pragmatic randomised trial. The BMJ 361k2164. https://doi.org/10.1136/bmj.k2164





