Introduzione
Anche se la chirurgia rimane la modalità di trattamento primario per la maggior parte dei tumori solidi localizzati, può fare più male che bene in alcuni pazienti più anziani. È chiaro che l’età cronologica da sola non dovrebbe essere usata per prendere decisioni riguardanti la capacità di un paziente di riprendersi dalla chirurgia; i chirurghi che trattano pazienti anziani con tumore dovrebbero tenere conto di fattori diversi dall’età che prevedono la probabilità di scarsi risultati post-operatori.1 La fragilità è una sindrome clinica definita dalla diminuzione delle capacità fisiologiche e dalla riserva di mantenere l’omeostasi dopo un fattore di stress,2 e molteplici studi hanno dimostrato un’importante associazione tra fragilità preoperatoria e risultati chirurgici negativi.3,4,5
La valutazione geriatrica (GA) è considerata il criterio standard per la valutazione della fragilità ed è stato dimostrato che identifica accuratamente i pazienti a rischio di eventi avversi post-operatori.1,6 Tuttavia, condurre GA richiede tempo e potrebbe non essere fattibile in una pratica oncologica con risorse limitate. Inoltre, la maggior parte dei chirurghi ha una formazione limitata nell’implementazione e nell’interpretazione dei risultati delle GA7 e potrebbe essere necessario affidarsi a professionisti sanitari specializzati nell’assistenza sanitaria geriatrica.1
Nel 2007, gli investigatori hanno sviluppato un indice di fragilità di 70 punti basato sul Canadian Study of Health and Aging.8 Successivamente, l’indice di fragilità modificato (mFI)9 è stato sviluppato utilizzando 11 delle 70 voci del Canadian Study of Health and Aging Frailty Index. Questi 11 articoli erano inizialmente disponibili nel database del National Surgical Quality Improvement Program (NSQIP), a cui riferiscono 601 ospedali statunitensi. Degli 11 item inclusi nell’mFI, 10 sono relativi a condizioni comorbide, e 1 è relativo allo stato funzionale del paziente (attività di base e strumentali della vita quotidiana). I pazienti che hanno un punteggio mFI di 3 o più (1 punto per lo stato funzionale dipendente e 1 punto per ogni comorbilità) sono considerati fragili.9 La fragilità (secondo l’mFI) ha dimostrato di essere un miglior predittore di mortalità rispetto all’età o al punteggio dell’American Society of Anesthesiologists (ASA),10 e punteggi più alti sono associati a complicazioni postoperatorie.9,10,11
Tuttavia, l’mFI ha dei limiti significativi, soprattutto per quanto riguarda la fattibilità. L’indice dipende dalla raccolta di dati NSQIP. Purtroppo, negli ultimi anni, alcune variabili di NSQIP sono state rimosse dal database. Inoltre, mentre le 11 variabili utilizzate per l’mFI erano originariamente obbligatorie per la segnalazione a NSQIP, nessuna è più obbligatoria dal 2012. Di conseguenza, il numero di voci mancanti è notevolmente aumentato. Gani et al.12 ha valutato l’aumento dei dati mancanti per 18-159 pazienti sottoposti a pancreaticoduodenectomia tra il 2005 e il 2013. Gli autori hanno trovato che i dati mancanti per 5 delle 11 variabili mFI sono aumentati nel tempo, con il 55% dei dati mancanti nel 2011 e il 100% mancanti nel 2013.12 Hanno trovato risultati simili per altre procedure; nel 2011 mancava il 44% dei dati per l’esofagectomia e il 67% per la sostituzione totale dell’anca, e nel 2013 mancava il 100% dei dati per entrambe le procedure.12
È necessaria una fonte affidabile di dati che includa le variabili della IFM originaria e che non sia suscettibile di essere interrotta in futuro. In questo articolo, puntiamo a sviluppare un nuovo indice di fragilità (il Memorial Sloan Kettering-Frailty Index [MSK-FI]) che sia associato al criterio standard di fragilità, il GA, e con parametri post-operatori multipli, oltre ad essere facile da usare e a porre un onere aggiuntivo minimo sul personale.
Metodi
Pazienti
Presso il MSK Cancer Center, i pazienti dai 75 anni in su che necessitano di una valutazione preoperatoria sono indirizzati alla clinica Geriatrics Service. Come parte di questa valutazione preoperatoria, i pazienti completano una versione elettronica del GA, l’Electronic Rapid Fitness Assessment (eRFA), che incorpora domande relative alle capacità funzionali, al benessere emotivo (stress e depressione), alla cognizione, alla presenza di supporto sociale, al livello di attività sociale, allo stato nutrizionale, ai farmaci e ai deficit sensoriali.13 I dati dell’eRFA sono raccolti prospetticamente in un database elettronico. Tutti i pazienti valutati dal Servizio di geriatria sono gestiti dal Servizio di geriatria e dal servizio chirurgico primario del paziente durante il periodo post-operatorio. Dopo la dimissione dall’ospedale, i pazienti sono seguiti dal servizio chirurgico primario. Da un database del Servizio di geriatria gestito in modo prospettico, abbiamo identificato 1160 pazienti che hanno completato il GA durante o prima della loro visita geriatrica, che sono stati sottoposti a un intervento chirurgico entro 60 giorni dal completamento del GA e che hanno avuto una durata di degenza postoperatoria (LOS) di almeno 1 giorno tra febbraio 2015 e settembre 2017. Abbiamo escluso 8 pazienti con dati mancanti sulle attività di base o strumentali della vita quotidiana (utilizzati per determinare la dipendenza dallo stato funzionale) e 15 pazienti con valori mancanti per altre covariate che abbiamo pianificato di includere nel nostro modello (9 pazienti avevano punteggi ASA mancanti; 6 pazienti avevano misurazioni del livello di albumina mancanti entro 60 giorni prima dell’intervento). La nostra coorte finale era composta da 1137 pazienti.
La commissione di revisione istituzionale dell’MSK ha approvato una deroga all’autorizzazione per consentire l’esecuzione di questo studio; non è stato richiesto il consenso del paziente. Questo articolo aderisce alla linea guida per il rafforzamento della segnalazione degli studi osservazionali in epidemiologia(STROBE) per gli studi di coorte.
Sviluppo dell’MSK-FI
Utilizzando i dati eRFA raccolti su pazienti anziani sottoposti a valutazione preoperatoria, abbiamo sviluppato l’MSK-FI sulla base dei parametri dell’mFI. Sia l’MSK-FI che l’mFI includono lo stato funzionale preoperatorio e le condizioni comorbide.
Simile all’mFI, la valutazione dello stato funzionale dell’MSK-FI si basa su 4 attività di base della vita quotidiana dichiarate dal paziente (ad esempio, il bagno, la vestizione, la toelettatura e il camminare fuori casa) e 1 attività strumentale della vita quotidiana (ad esempio, la preparazione dei pasti). La limitazione in una qualsiasi di queste attività è considerata “attività funzionale alterata” ed è dato un valore di 1; i pazienti che sono indipendenti (cioè, in grado di completare tutte le attività di base e strumentali della vita quotidiana) ricevono un valore di 0.
Le 10 comorbidità utilizzate nell’MSK-FI (che sono identiche al personale amministrativo-Le comorbidità astratte incluse nell’mFI) sono (1) broncopneumopatia cronica ostruttiva o polmonare entro 30 giorni prima dell’intervento chirurgico, (2) diabete, (3) insufficienza cardiaca congestizia, (4) infarto del miocardio, (5) malattia coronarica, (6) ipertensione, (7) malattia vascolare periferica, (8) sensoriale compromessa (che incorpora la malattia di Alzheimer, delirio, demenza, malattia del corpo di Lewy, lieve deterioramento cognitivo, e la perdita di memoria), (9) incidente cerebrovascolare, e (10) attacco ischemico transitorio. A differenza dell’mFI, le condizioni comorbide per l’MSK-FI sono recuperate dalla Classificazione Internazionale delle Malattie, Nona Revisione (ICD-9) e ICD-10 codici che sono presentati fino a 2 giorni dopo l’intervento chirurgico. Il punteggio per le condizioni comorbose varia da 0 a 10, con 1 punto assegnato per la presenza di ciascuna condizione. Il punteggio finale MSK-FI si basa sulla valutazione funzionale combinata paziente-paziente dichiarata e sulla presenza delle 10 condizioni comorbide dei codici ICD-9 e ICD-10, con il punteggio totale che va da 0 a 11.
Associazione di MSK-FI con GA
LaFigura 1 visualizza l’associazione del numero di menomazioni identificate sulla base di 13 componenti del GA (range di punteggio, 0-13; eTable nel supplemento), in accordo con la teoria di Rockwood del deficit cumulativo,14 con punteggio MSK-FI. Viene presentata la correlazione Spearman e il 95% di IC.

Figura 1.Figura 1. Ripartizione delle riduzioni di valore totali per i punteggi dell’indice di Sloan Kettering-Frailty (MSK-FI) del Memorial SloanI punti sono stati spostati in modo casuale per ridurre al minimo le sovrapposizioni. La linea di predizione lineare è inclusa ai fini della visualizzazione. La correlazione Spearman è di 0,52 (CI al 95%, 0,47-0,56).

Figura 1.Scatterplot dei Punteggi dell’indice di Sloan Kettering-Frailty Index (MSK-FI) di Memorial Sloan Kettering-FrailtyI punti sono stati spostati in modo casuale per ridurre al minimo le sovrapposizioni. La linea di predizione lineare è inclusa ai fini della visualizzazione. La correlazione Spearman è di 0,52 (CI al 95%, 0,47-0,56).
Associazione di MSK-FI con risultati chirurgici
I risultati chirurgici comprendono la perdita di peso postoperatoria, la frequenza delle complicanze maggiori, il tasso di riammissione, i ricoveri in terapia intensiva (tutti entro 30 giorni dall’intervento) e la sopravvivenza complessiva, in particolare la sopravvivenza a 1 anno, come stimato dai metodi di Kaplan-Meier. Questi sono stati raccolti da cartelle cliniche elettroniche. Le complicanze maggiori sono state definite sulla base della classificazione di Clavien-Dindo.15 All’MSK, le complicanze e la loro gravità vengono raccolte ogni 30 giorni dai chirurghi, dal personale della casa e dal personale di ricerca. Uno studio del 201516 ha dimostrato l’elevata precisione di tali meccanismi nel segnalare le principali complicazioni. Le complicanze maggiori sono definite come complicanze di grado 3 e superiori che richiedono un intervento radiologico, endoscopico o operativo (grado 3), disabilità cronica o resezione di organi (grado 4) o morte (grado 5).
Analisi statistica
La regressione univariabile è stata utilizzata per determinare l’associazione del punteggio MSK-FI con ciascuno degli esiti, e la regressione multivariabile (adattata all’età all’intervento, alla durata della sala operatoria, al punteggio ASA [2 vs 3 vs 4],17,18 livello di albumina preoperatorio19,20 [incluso nel modello come termine non lineare], e la presenza di condizioni policomorbide) è stato utilizzato per determinare se l’associazione è rimasta significativa dopo l’aggiustamento per i fattori standard associati ai risultati. P</05 è stata considerata statisticamente significativa, e i test sono stati effettuati a 2 code. La regressione lineare è stata utilizzata per la LOS; la regressione logistica è stata utilizzata per le riammissioni e i ricoveri in terapia intensiva entro 30 giorni dall’intervento (separatamente); e la regressione Cox è stata utilizzata per la sopravvivenza complessiva. Per ogni risultato, abbiamo testato il punteggio MSK-FI per la non linearità utilizzando spline cubiche ristrette con nodi in corrispondenza dei tertili. Non abbiamo trovato alcuna prova di un’associazione non lineare del punteggio MSK-FI con LOS, riammissione o ammissione in terapia intensiva; pertanto, il punteggio MSK-FI è stato incluso nel modello come variabile lineare. Tuttavia, per il risultato della sopravvivenza globale, abbiamo osservato l’evidenza di un’associazione non lineare del punteggio MSK-FI con la sopravvivenza globale; pertanto, il punteggio MSK-FI è stato incluso nel modello come un termine non lineare che utilizza spline cubiche ristrette con nodi in corrispondenza dei tertili. Per la sopravvivenza complessiva, abbiamo rappresentato la probabilità di sopravvivenza a 12 mesi nell’intervallo dei punteggi MSK-FI. I pazienti sono stati censurati alla data in cui sono stati riconosciuti vivi per l’ultima volta.
Poiché l’associazione del punteggio MSK-FI con i risultati potrebbe variare a seconda del tipo di intervento chirurgico, abbiamo esaminato se la stratificazione per categoria chirurgica(Tabella 1) ha influenzato i nostri risultati. Per ogni categoria chirurgica, abbiamo utilizzato la stessa regressione multivariabile per ogni risultato di interesse ed abbiamo estratto la dimensione dell’effetto. Come abbiamo osservato in precedenza l’evidenza di un’associazione non lineare del punteggio MSK-FI con la sopravvivenza complessiva – e per inserire solo 1 termine, piuttosto che le spline cubiche, per consentire l’estrazione della dimensione dell’effetto – il punteggio MSK-FI è stato inserito come termine binario (utilizzando il valore di cutoff per la fragilità dal mFI di 3) nei modelli di regressione multivariabile per la sopravvivenza complessiva. Le dimensioni dell’effetto per ogni categoria chirurgica sono state poi combinate utilizzando effetti fissi, con i pesi calcolati utilizzando la ponderazione a variazione inversa. Utilizzando queste stime, abbiamo testato l’eterogeneità, dove l’ipotesi nulla era che l’associazione del corrispondente risultato con il punteggio MSK-FI non differisse per categoria chirurgica. Infine, abbiamo eseguito analisi di sensibilità sull’associazione del punteggio MSK-FI con la sopravvivenza a 1 anno, escludendo i pazienti con tumore in stadio IV prima, poi in stadio III e IV, in quanto i loro decorsi naturali di malattia differiscono da quelli con tumori più localizzati. Tutte le analisi statistiche sono state condotte utilizzando la versione 15.0 di Stata (StataCorp).
| Caratteristica | N. (%) |
|---|---|
| Età alla chirurgia, mediana (IQR), y | 80 (77-84) |
| Donne | 583 (51.3) |
| Gara | |
| Bianco | 961 (84.5) |
| Nero | 49 (4.3) |
| Asiatico | 63 (5.5) |
| Altroa | 15 (1.3) |
| Sconosciuto | 49 (4.3) |
| Punteggio MSK-FI | |
| 0 | 87 (7.7) |
| 1 | 269 (23.7) |
| 2 | 314 (27.6) |
| 3 | 211 (18.6) |
| 4 | 136 (12.0) |
| ≥5 | 120 (10.6) |
| Livello di albumina preoperatorio, mediano (IQR), g/dL | 4.0 (3.8-4.3) |
| Durata della sala operatoria, mediana (IQR), min. | 163 (103-250) |
| Classificazione dello stato fisico ASA | |
| 2 | 73 (6.4) |
| 3 | 977 (85.9) |
| 4 | 87 (7.7) |
| Categoria chirurgicab | |
| Colorettale | 460 (40.5) |
| Tumore gastrico e misto | 69 (6.1) |
| Ginecologia | 280 (24.6) |
| Testa e collo | 299 (26.3) |
| Radiologia interventistica | 158 (13.9) |
| Urologia | 202 (17.8) |
| Neurochirurgia | 72 (6.3) |
| Plastica | 99 (8.7) |
| Epatobiliare e pancreatica | 190 (16.7) |
| Toracico | 163 (14.3) |
| Altro | 178 (15.7) |
Risultati
Tra la nostra coorte di 1137 pazienti, 583 (51,2%) erano donne, e l’età mediana (intervallo interquartile [IQR]) al momento dell’intervento era di 80 (77-84) anni. Ulteriori caratteristiche demografiche dei pazienti sono presentate nella Tabella 1. La Figura 1 mostra l’associazione del punteggio MSK-FI con il numero di compromissioni del GA (ρ=0,52; CI al 95%, 0,47-0,56). Le componenti dei GA (e 1 componente relativa alle comorbilità) e il punteggio MSK-FI, dove un punteggio MSK-FI più alto indica una maggiore fragilità, sono mostrate in eFigure 1, eFigure 2, eFigure 3 nel Supplemento. Il punteggio mediano MSK-FI era più alto tra i pazienti che erano dipendenti per le attività di base e strumentali della vita quotidiana, ha subito un calo nell’ultimo anno, ha avuto scarsi punteggi di Karnofsky performance status, ha avuto una velocità di andatura più lenta, ha avuto una limitata attività sociale, stava prendendo 5 o più farmaci, o ha avuto 4 o più condizioni comorbide rispetto ai pazienti senza disabilità in quei domini.
Tra la nostra coorte, la LOS mediana (IQR) era di 5 (3-8) giorni, e 96 pazienti (8,4%; 95% IC, 6,9%-10,2%) sono stati riammessi, 54 pazienti (4,7%; 95% IC, 3,6%-6,2%) sono stati ricoverati in terapia intensiva, e 65 pazienti (5,7%; 95% IC, 4,4%-7,2%) hanno avuto complicazioni maggiori entro 30 giorni dall’intervento. La tabella 2 illustra l’associazione del punteggio MSK-FI ad ogni risultato. Nell’analisi multivariabile, un aumento di 1 punto del punteggio MSK-FI è stato associato ad una maggiore perdita di peso (0,58 d; 95% IC, 0,22-0,95; P=.002). Inoltre, il punteggio MSK-FI è stato associato ad una maggiore probabilità di ammissione in terapia intensiva (odds ratio, 1,28; 95% CI, 1,04-1,58; P==.02). Per esempio, con tutte le covariate impostate sulla media, un paziente con un punteggio MSK-FI di 2 avrebbe un tasso di ricovero in terapia intensiva del 3,0% e un paziente con un punteggio MSK-FI di 4 avrebbe un tasso di ricovero in terapia intensiva del 4,9%.
| Variabile | Stima (95% CI)b | P Valore | P Valore per l’eterogeneitàc |
|---|---|---|---|
| Durata del soggiorno | 0.58 (0.22-0.95) | .002 | .37 |
| Riammissione entro 30 d dall’intervento | 0.98 (0.82-1.17) | .84 | .26 |
| Ricovero in terapia intensiva entro 30 d dall’intervento | 1.28 (1.04-1.58) | .02 | .98 |
| Principali complicazionid | 1.04 (0.84-1.29) | .70 | .77d |
Nel complesso, ci sono stati 189 morti nella nostra coorte, di cui 129 entro un anno dall’intervento. Il follow-up post-operatorio mediano (IQR) per i sopravvissuti è stato di 12,1 (5,6-19,1) mesi. La figura 2 mostra la stima della probabilità di morte a 12 mesi sulla distribuzione dei punteggi MSK-FI, dove vediamo che il punteggio MSK-FI era associato a una peggiore sopravvivenza complessiva. In particolare, c’è stato un aumento della probabilità di morte in quanto il punteggio MSK-FI è passato da 0 a 4. Il rischio di morte a 12 mesi era del 5% per un punteggio MSK-FI di 0 rispetto a quasi il 20% per un punteggio MSK-FI di 4 o superiore (associazione non lineare, P==.005). I risultati delle analisi di sensibilità hanno mostrato che l’associazione di MSK-FI con la mortalità a 1 anno persisteva dopo che i pazienti con cancro di stadio IV o stadio III/IV (eFigure 4 e eFigure 5 nel supplemento, rispettivamente) sono stati esclusi.
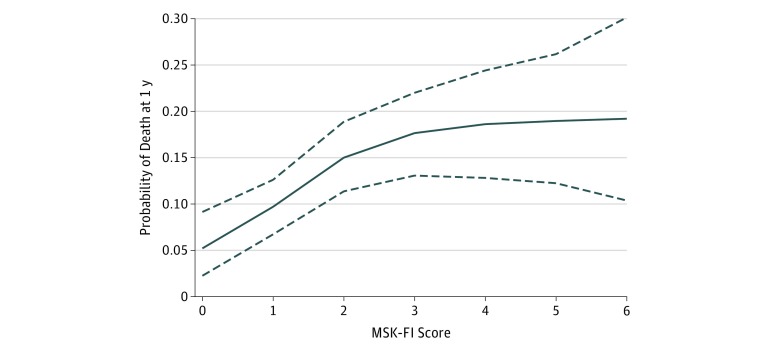
Figura 2.Stima della probabilità di morte a 1 anno Dei 1137 partecipanti, 12 (6 con un punteggio di 7 per il Memorial Sloan Kettering-Frailty Index [MSK-FI]; 5 con un punteggio di 8 per l’MSK-FI; e 1 con un punteggio di 9 per l’MSK-FI) non sono mostrati. Le covariate sono impostate alla media. Le linee tratteggiate rappresentano gli IC al 95%.
Per la nostra coorte di pazienti, il punteggio MSK-FI non è stato associato in modo significativo con i tassi di complicanze maggiori (HR, 1,04; 95% di IC, 0,84-1,29; P==.70) o di riammissioni (HR, 0,98, 95% di IC, 0,82-1,17; P==. 84). I risultati sono stati simili su un’analisi univariabile, e non vi era alcuna evidenza di eterogeneità per qualsiasi risultato se stratificato per categoria chirurgica(Tabella 2).

Figura 2.Stima della probabilità di morte a 1 anno Dei 1137 partecipanti, 12 (6 con un punteggio di 7 per il Memorial Sloan Kettering-Frailty Index [MSK-FI]; 5 con un punteggio di 8 per l’MSK-FI; e 1 con un punteggio di 9 per l’MSK-FI) non sono mostrati. Le covariate sono impostate alla media. Le linee tratteggiate rappresentano gli IC al 95%.
Discussione
Utilizzando i dati raccolti prospetticamente su una vasta coorte di pazienti anziani con cancro che si sono presentati al Servizio di Geriatria MSK per una valutazione preoperatoria per un intervento chirurgico che richiedeva il ricovero, abbiamo sviluppato un nuovo indice di fragilità, l’MSK-FI. Questo indice è stato progettato specificamente per compensare le variabili mancanti associate alla comorbidità nel database NSQIP, e lo fa raccogliendo i dati relativi ai campi mancanti dai codici ICD-9 e ICD-10 utilizzati per la fatturazione ospedaliera. Gli ospedali e i reparti di emergenza si basano sulla corretta classificazione dei codici ICD-9 e ICD-10 per il corretto rimborso, la documentazione clinica, gli indici di acutezza dei casi misti, la necessità medica per le procedure, i servizi e i ricoveri e la segnalazione della malattia ai dipartimenti di sanità pubblica.21
Per determinare l’associazione dell’MSK-FI con le GA, abbiamo valutato l’associazione del punteggio MSK-FI dei pazienti con il numero di menomazioni identificate sulla base delle GA. Abbiamo trovato che c’era una moderata associazione del punteggio MSK-FI con il numero di menomazioni (ρ=0,52; 95% CI, 0,47-0,56). Inoltre, abbiamo osservato punteggi MSK-FI più alti tra i pazienti che erano dipendenti per le attività di base e strumentali della vita quotidiana, hanno avuto un calo nell’ultimo anno, hanno avuto scarsi punteggi di Karnofsky performance status, hanno avuto una velocità di andatura più lenta, hanno avuto una limitata attività sociale, stavano prendendo 5 o più farmaci, o avevano 4 o più condizioni comorbide.
Abbiamo scoperto che i pazienti fragili (come definito dal punteggio MSK-FI più alto) hanno probabilmente sofferto di una perdita di conoscenza più lunga, di un aumento della frequenza dei ricoveri in terapia intensiva postoperatoria e di una diminuzione della sopravvivenza complessiva. Questi risultati sono coerenti con i rapporti precedenti.22,23 Gli studi futuri dovrebbero valutare il ruolo potenziale dell’MSK-FI nei processi di assistenza post-operatoria e nel processo decisionale del trattamento, come la determinazione dei candidati e la tempistica del trattamento adiuvante.
Non abbiamo osservato un’associazione di fragilità con il tasso di complicanze dopo l’intervento chirurgico o la necessità di riammissioni per 30 giorni, il che è in contrasto con altri studi che hanno trovato un’associazione di fragilità con questi risultati.6,24 Un motivo della mancanza di associazione nel nostro studio potrebbe essere legato alle cure compensative offerte ai pazienti fragili.25 La nostra coorte era composta da pazienti anziani che si presentavano al Servizio di Geriatria per la valutazione preoperatoria e successivamente venivano gestiti dal Servizio di Geriatria e dal Servizio di Chirurgia durante il periodo postoperatorio. La gestione post-operatoria di adulti anziani in ambiente chirurgico non oncologico si è dimostrata efficace nel ridurre gli eventi chirurgici avversi. Ad esempio, una revisione sistematica di 18 studi sul comanagement di pazienti anziani tra geriatri e ortopedici26 ha scoperto che la gestione del comanagement ha ridotto la mortalità in ospedale, la mortalità a lungo termine e la perdita di posti letto in ospedale. Uno studio che ha valutato 319 pazienti di 65 anni e più, ricoverati in ospedale per una frattura dell’anca27 ha rilevato che il comanagement geriatrico ha ridotto la LOS di 2 giorni, ha diminuito la mortalità in ospedale (0,6% vs 5,8%) e ha ridotto il tasso di complicanze maggiori (45% vs 62%).
L’MSK-FI può essere utilizzato per determinare la fragilità nel periodo perioperatorio e potrebbe essere utilizzato quando si forniscono cure post-operatorie avanzate per pazienti fragili, con l’obiettivo di ridurre la LOS ospedaliera e i ricoveri post-operatori in terapia intensiva. Può essere estremamente utile a livello amministrativo per prevedere l’acutezza delle esigenze mediche postoperatorie dei pazienti più anziani affetti da cancro e, quindi, pianificare in modo proattivo un personale adeguato e un supporto appropriato per quei pazienti anziani fragili affetti da cancro con un rischio maggiore di scarsi risultati chirurgici. Interventi come la gestione delle cure transitorie e un più stretto follow-up ambulatoriale da parte del medico di base o del geriatra del paziente, oltre ai servizi chirurgici, potrebbero potenzialmente migliorare la sopravvivenza complessiva di questi pazienti. L’MSK-FI potrebbe essere facilmente implementato in varie istituzioni e servizi chirurgici. L’unico onere aggiuntivo sarebbe quello di valutare la capacità dei pazienti di svolgere le attività di base e strumentali della vita quotidiana, dal momento che tutti i dati aggiuntivi necessari per l’MSK-FI possono essere recuperati utilizzando i codici ICD-9 e ICD-10. Una più ampia implementazione dell’MSK-FI permetterà di confrontare i risultati chirurgici in diverse istituzioni sulla base dello stato di fragilità dei pazienti.
Limitazioni e punti di forza
Questo studio ha diversi limiti. Si tratta di uno studio condotto presso un centro oncologico completo che ha valutato una coorte di pazienti anziani affetti da cancro che sono stati inviati dal Servizio di Chirurgia al Servizio di Geriatria per una valutazione preoperatoria. L’associazione della fragilità con i risultati potrebbe essere stata sottovalutata nel nostro studio, data la specializzazione chirurgica, il volume dei pazienti, l’uso di cure geriatriche e altre risorse che potrebbero non essere presenti in altre istituzioni. Gli studi futuri dovrebbero valutare la validità e l’utilità dell’MSK-FI in istituzioni con risorse limitate, specialmente tra istituzioni in cui la gestione geriatrica post-operatoria di pazienti anziani con cancro non è di routine. Tra la nostra coorte, solo un numero relativamente piccolo di pazienti ha avuto punteggi molto elevati di MSK-FI. Inoltre, il nostro studio comprendeva solo pazienti di 75 anni e più. Gli studi futuri dovrebbero valutare l’utilità dell’MSK-FI nella valutazione della fragilità tra i pazienti di età inferiore ai 75 anni, così come tra i pazienti con un grado di fragilità più elevato. Il nostro studio avrebbe potuto essere potenziato modificando l’associazione del punteggio MSK-FI con i risultati chirurgici attraverso i risultati degli esami del sangue preoperatori, le variabili intraoperatorie (come lo stato emodinamico e l’uso dei pressori) e lo stato dei processi di assistenza sanitaria post-operatoria (come la terapia fisica o occupazionale). Inoltre, nel nostro modello multivariabile, non abbiamo incluso la ricezione di un trattamento adiuvante o neoadiuvante, che potrebbe influire sugli esiti postoperatori dei pazienti più anziani affetti da cancro. In studi futuri, valuteremo gli esiti postoperatori di sottocoorti più omogenei sulla base dell’MSK-FI e della somministrazione di trattamenti adiuvanti e neoadiuvanti. Sottolineiamo inoltre che, a questo punto, l’MSK-FI non è uno strumento di stratificazione del rischio preoperatorio, perché le condizioni comorbose vengono recuperate dalle richieste presentate entro le prime 48 ore dal ricovero in ospedale dopo l’intervento. Raccomandiamo vivamente che, quando possibile, la valutazione preoperatoria dei pazienti più anziani affetti da cancro includa i GA per garantire una valutazione completa della fragilità in questi pazienti. Tuttavia, il valore dell’MSK-FI è nella progettazione di interventi post-operatori volti a migliorare gli esiti post-operatori di pazienti anziani fragili affetti da cancro.
Tuttavia, il nostro studio ha anche diversi punti di forza. Include una delle più grandi coorti di pazienti con cancro di 75 anni o più anziani valutati per i risultati chirurgici. La nostra analisi ha incluso una solida quantità di dati sull’idoneità preoperatoria complessiva dei pazienti e sui loro GA. La valutazione preoperatoria geriatrica e i GA sono stati eseguiti dai geriatri come gestione perioperatoria di routine; di conseguenza, vi è una possibilità minima di distorsioni nella selezione della salute, che tende a verificarsi negli studi osservazionali.28 Ciò ha anche eliminato la necessità di una selezione casuale dei pazienti, che è una caratteristica delle analisi dei dati NSQIP.
Conclusioni
In questo studio, è stato dimostrato che l’MSK-FI è associato a esiti GA e post-operatori precedentemente convalidati in pazienti anziani affetti da cancro. Questo strumento può essere utilizzato per valutare la fragilità perioperatoria nei pazienti più anziani con cancro. Gli studi futuri dovrebbero cercare di convalidare esternamente questo strumento, in particolare per quanto riguarda il suo utilizzo per l’assistenza sanitaria post-operatoria e gli esiti.
References
- Surgical considerations in older adults with cancer. J Clin Oncol. 2014; 32(24)DOI | PubMed
- Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001; 56(3):M146-M156. DOI | PubMed
- The prevalence and outcomes of frailty in older cancer patients: a systematic review. Ann Oncol. 2015; 26(6):1091-1101. DOI | PubMed
- Frailty as a predictor of surgical outcomes in older patients. J Am Coll Surg. 2010; 210(6):901-908. DOI | PubMed
- Clinical utility of frailty scales for the prediction of postoperative complications: systematic review and meta-analysis. Rev Port Cir Cardiotorac Vasc. 2017; 24(3-4):132. PubMed
- Comprehensive geriatric assessment can predict complications in elderly patients after elective surgery for colorectal cancer: a prospective observational cohort study. Crit Rev Oncol Hematol. 2010; 76(3):208-217. DOI | PubMed
- The assessment and management of older cancer patients: a SIOG Surgical Task Force survey on surgeons’ attitudes. Eur J Surg Oncol. 2016; 42(2):297-302. DOI | PubMed
- Frailty and survival of rural and urban seniors: results from the Canadian Study of Health and Aging. Aging Clin Exp Res. 2007; 19(2):145-153. DOI | PubMed
- A modified Frailty Index to assess morbidity and mortality after lobectomy. J Surg Res. 2013; 183(1):40-46. DOI | PubMed
- Frailty Index predicts severe complications in gynecologic oncology patients. Gynecol Oncol. 2015; 137(1):98-101. DOI | PubMed
- Assessment of morbidity and mortality after esophagectomy using a modified Frailty Index. Ann Thorac Surg. 2013; 96(4):1240-1245. DOI | PubMed
- Use of the modified Frailty Index in the American College of Surgeons National Surgical Improvement Program database: highlighting the problem of missing data. JAMA Surg. 2017; 152(2):205-207. DOI | PubMed
- Electronic Rapid Fitness Assessment: a novel tool for preoperative evaluation of the geriatric oncology patient. J Natl Compr Canc Netw. 2017; 15(2):172-179. DOI | PubMed
- Frailty defined by deficit accumulation and geriatric medicine defined by frailty. Clin Geriatr Med. 2011; 27(1):17-26. DOI | PubMed
- The Clavien-Dindo classification of surgical complications: five-year experience. Ann Surg. 2009; 250(2):187-196. DOI | PubMed
- Development and assessment of Memorial Sloan Kettering Cancer Center’s Surgical Secondary Events grading system. Ann Surg Oncol. 2015; 22(4):1061-1067. DOI | PubMed
- ASA class is a reliable independent predictor of medical complications and mortality following surgery. Int J Surg. 2015; 18:184-190. DOI | PubMed
- Predictors of prolonged length of stay after lobectomy for lung cancer: a Society of Thoracic Surgeons General Thoracic Surgery Database risk-adjustment model. Ann Thorac Surg. 2008; 85(6):1857-1865. DOI | PubMed
- Preoperative serum albumin level as a predictor of operative mortality and morbidity: results from the National VA Surgical Risk Study. Arch Surg. 1999; 134(1):36-42. DOI | PubMed
- Preoperative hypoalbuminemia is an independent risk factor for the development of surgical site infection following gastrointestinal surgery: a multi-institutional study. Ann Surg. 2010; 252(2):325-329. DOI | PubMed
- The complexity and challenges of the International Classification of Diseases, Ninth Revision, Clinical Modification to International Classification of Diseases, 10th Revision, Clinical Modification transition in EDs. Am J Emerg Med. 2015; 33(5):713-718. DOI | PubMed
- Development and validation of a Hospital Frailty Risk Score focusing on older people in acute care settings using electronic hospital records: an observational study. Lancet. 2018; 391(10132):1775-1782. DOI | PubMed
- Frailty is associated with longer hospital stay and increased mortality in hospitalized older patients. J Nutr Health Aging. 2012; 16(8):732-735. DOI | PubMed
- Association between frailty and 30-day outcomes after discharge from hospital. CMAJ. 2015; 187(11):799-804. DOI | PubMed
- How we care for an older patient with cancer. J Oncol Pract. 2017; 13(2):95-102. DOI | PubMed
- Orthogeriatric care models and outcomes in hip fracture patients: a systematic review and meta-analysis. J Orthop Trauma. 2014; 28(3):e49-e55. DOI | PubMed
- Efficacy of a comprehensive geriatric intervention in older patients hospitalized for hip fracture: a randomized, controlled trial. J Am Geriatr Soc. 2005; 53(9):1476-1482. DOI | PubMed
- Standardized mortality ratios and the “healthy worker effect”: scratching beneath the surface. J Occup Med. 1976; 18(3):165-168. DOI | PubMed
Fonte
Shahrokni A, Tin A, Alexander K, Sarraf S, Afonso A, et al. (2019) Development and Evaluation of a New Frailty Index for Older Surgical Patients With Cancer. JAMA Network Open 2(5): e193545. https://doi.org/10.1001/jamanetworkopen.2019.3545





