Introduzione
Lungo il continuum della cura dell’HIV, la ritenzione nella cura dell’HIV (RIC) è necessaria per fornire una terapia antiretrovirale (ART) e per ottenere la soppressione virale (VS), che riduce la morbilità individuale, la mortalità e la trasmissione in avanti[1- 4]. La maggior parte delle infezioni da HIV incidente negli Stati Uniti sono acquisite da persone che vivono con l’HIV (PLWH) non diagnosticate o diagnosticate ma non mantenute in cura per l’HIV[5- 7]. La RIC povera è associata alla razza/etnia minoritaria, all’età più giovane, ai disturbi da uso di sostanze e all’incarcerazione[8-12], anche se pochi studi hanno valutato la RIC longitudinale oltre i periodi di follow-up di 6 o 12 mesi [13-16].
Gli Stati Uniti hanno il più alto tasso di incarcerazione a livello globale (910 per 100.000 adulti)[17,18], con un sesto degli 1,2 milioni di PLWH del Paese che passano ogni anno attraverso le prigioni o le carceri [19]. Eppure i PLWH incarcerati sono spesso censurati o esclusi dagli studi del RIC[20]. Per i PLWH impegnati nella cura a livello di comunità, le frequenti brevi incarcerazioni interrompono la cura e minano l’adesione ad ART e VS[21- 25]. Quando l’assistenza sanitaria è ottimizzata durante l’incarcerazione, l’ambiente altamente strutturato può essere un’opportunità per coinvolgere nuovamente il PLWH nell’assistenza, avviare l’ART e raggiungere la VS, anche se questo è spesso insostenibile dopo il rilascio[26- 28].
Mentre diversi studi recenti hanno chiarito le sfide legate al collegamento con l’assistenza comunitaria dopo il rilascio[29-32], l’impatto longitudinale dell’incarcerazione sulla continuità dell’assistenza per l’HIV rimane poco compreso. Gli studi precedenti del RIC che hanno incluso la giustizia penale (CJ), che hanno coinvolto il PLWH, sono stati limitati da un breve follow-up [33-35], dall’esclusione del PLWH reincarcerato durante il follow-up [34], dai pregiudizi di richiamo nella carcerazione autodenunciata e nell’uso di ART [9,21,24], dall’affidamento ai dati di ricarica delle prescrizioni di ART [25] e dall’incapacità di collegare in modo completo i dati della comunità e quelli di CJ [26,28]. Poiché il RIC è attualmente definito come una visita in clinica con valutazione della carica virale (VL) almeno ogni 6 mesi, è necessaria una finestra di osservazione oltre 1 anno per comprendere meglio il RIC[36]. Inoltre, una comprensione più sfumata del RIC longitudinale tra i PLWH incarcerati è importante per lo sviluppo di politiche e interventi futuri per affrontare le carenze sia all’interno di CJ che dei sistemi di cura della comunità.
Abbiamo quindi valutato il RIC triennale e il VS in una grande coorte retrospettiva di PLWH incarcerati. Avevamo ipotizzato che avere un’assicurazione sanitaria e collegarsi con successo alle cure avrebbe predetto un RIC sostenuto, ma non presupponeva come la recidiva avrebbe avuto un impatto sui risultati. Poiché abbiamo collegato tutti i dati della comunità e della CJ all’interno di un sistema integrato di CJ, siamo stati in grado di esaminare gli esiti del “mondo reale” nel PLWH coinvolto nella CJ, tenendo conto delle reincarcerazioni durante il follow-up e dei livelli di HIV-1 RNA ottenuti sia nella CJ che nella comunità.
Metodi
Impostazione
Il Dipartimento di Correzione del Connecticut (CTDOC) è stato descritto in precedenza[32]. L’assistenza sanitaria all’interno del CTDOC è guidata da protocolli clinici monitorati a livello federale che richiedono una valutazione VL entro 96 ore dall’arrivo, con un monitoraggio continuo ogni 3 mesi durante la carcerazione. L’ART è prescritta secondo le linee guida nazionali che, al momento dell’osservazione, utilizzavano criteri basati sul CD4.
Fonti di dati
Come precedentemente pubblicato[32], abbiamo combinato i dati completi di custodia e farmacia del CTDOC con quelli del Dipartimento di Sanità Pubblica del Connecticut (CTDPH) Enhanced HIV/AIDS Reporting System (eHARS) di sorveglianza e le banche dati di utilizzo del servizio CAREWare. Il sistema di sorveglianza eHARS è mantenuto dal CTDPH per essere >95% completo. Nel piano originale di analisi dei dati, abbiamo prespecificato il collegamento e la conservazione in assistenza come risultati di maggiore interesse(S1 Text).
Popolazione studiata
Sono state 1.094 le persone che hanno soddisfatto i seguenti criteri di inclusione(Fig. 1): (1) erano ≥18 anni con HIV confermato prima del rilascio dal CTDOC; (2) sono stati inclusi nelle banche dati del CTDOC e del CTDPH; (3) sono stati incarcerati almeno una volta per >24 ore tra il 1° gennaio 2007 e il 31 dicembre 2011; e (4) hanno avuto ≥3 anni di dati di osservazione dopo il rilascio (fino al 31 dicembre 2014). Per le persone non reincarcerate, il loro unico periodo di detenzione è stato analizzato come l’indice di detenzione. Per i partecipanti con più incarcerazioni ammissibili(n = 538), abbiamo selezionato a caso 1 periodo di incarcerazione per trattare come l’indice di incarcerazione/rilascio di ogni individuo, per evitare di orientare il campione in modo differenziato verso periodi di incarcerazione precedenti (quando erano disponibili meno risorse per il trattamento e la cura dell’HIV) o periodi di incarcerazione successivi (con meno tempo per osservare gli esiti o i reincarceramenti). La selezione casuale dei periodi di incarcerazione dell’indice è coerente con un approccio giustificato in studi precedenti di riammissioni ospedaliere ed evita di gonfiare l’associazione tra la reincarcerazione durante il follow-up e gli esiti del RIC e della VS[37,38]. Le successive reincarcerazioni sono state registrate come covariate. Gli individui sono entrati nella coorte a partire dal giorno del rilascio dell’indice da una struttura CTDOC e sono stati seguiti per 3 anni o fino alla morte. Per i modelli di regressione logistica che valutano i risultati dopo 3 anni di follow-up, sono stati inclusi 1.001 PLWH, dopo aver escluso 93 decessi. Per i modelli che utilizzano equazioni di stima generalizzata (GEE), l’intera coorte di 1.094 PLWH ha contribuito con 6.227 periodi di follow-up completi di 6 mesi (prima del decesso).
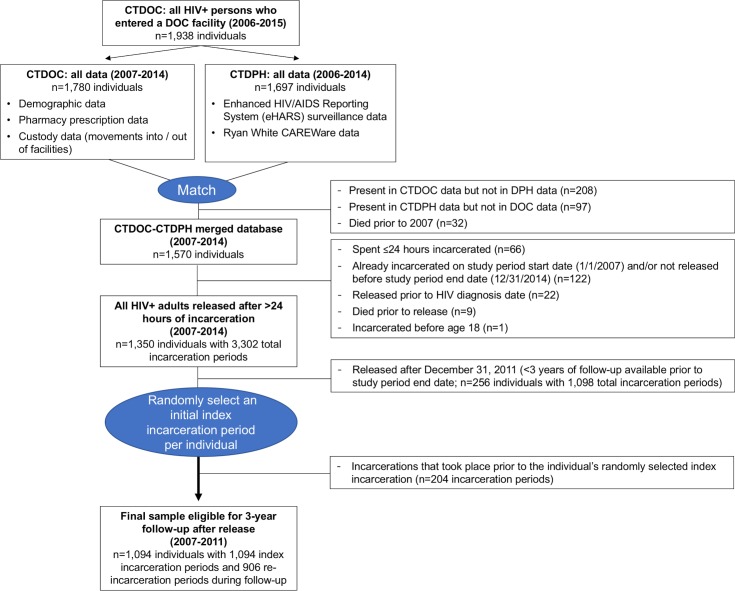
Fig. 1.Diagramma di flusso dei partecipanti.CTDOC, Connecticut Department of Correction; CTDPH, Connecticut Department of Public Health; DOC, Department of Correction; DPH, Department of Public Health.

Fig 1.Diagramma di flusso del partecipante.CTDOC, Dipartimento di Correzione del Connecticut; CTDPH, Dipartimento di Sanità Pubblica del Connecticut; DOC, Dipartimento di Correzione; DPH, Dipartimento di Sanità Pubblica.
Fusione dei dati
Le banche dati del CTDOC sono state trasferite in modo sicuro al CTDPH, dove i responsabili dei dati in loco hanno confrontato i singoli individui con le banche dati eHARS e CAREWare[32]. I numeri dei detenuti del CTDOC vengono regolarmente riportati al CTDPH dai supervisori delle strutture sanitarie quando un nuovo caso di HIV viene diagnosticato in carcere o dai manager eHARS come parte della gestione dei dati di routine. I numeri dei detenuti erano quindi disponibili per la maggior parte degli individui nei database del CTDPH. Anziché basarsi esclusivamente sul numero di detenuti, l’incontro è stato effettuato utilizzando il programma di collegamento probabilistico dei record Link Plus sviluppato dai Centri per il controllo e la prevenzione delle malattie (https://www.cdc.gov/cancer/npcr/tools/registryplus/lp.htm), con punti di dati di conferma che includono il nome, la data di nascita, la razza e il sesso. Il set di dati unito è stato ulteriormente limitato al PLWH attualmente residente nel Connecticut (esclusi 97 individui), poi de-identificato e fornito in modo sicuro agli investigatori per l’analisi(Fig 1).
Misure
Le LVV registrate per l’HIV-1 RNA sono servite come proxy per le visite di routine alla clinica di cura dell’HIV (sia in carcera/grigione che nella comunità), il che ha dimostrato la validità in diversi altri contesti ed è coerente con gli indicatori fondamentali per la sorveglianza nazionale dell’HIV[39,40]. Utilizzando le linee guida nazionali RIC, abbiamo definito “RIC sostenuto a 3 anni” come avente ≥1 VL misurato durante ogni periodo di 6 mesi durante il periodo di follow-up di 3 anni, con ≥60 giorni tra VL in periodi adiacenti [36]. Poiché RIC non prevede necessariamente la VS e poiché la VL è stata misurata a frequenze diverse durante il follow-up, abbiamo creato un risultato “terminale VS”, definito come avere VL < 400 copie/ml misurate nell’ultimo periodo di 6 mesi del follow-up di 3 anni [1,26]. Utilizzando il periodo di tempo come unità di analisi, gli ulteriori risultati principali sono stati (1) “RIC nel tempo” (definito come avente ≥1 VL misurato durante un periodo di 6 mesi) e (2) “VS nel tempo” (definito come avente ≥1 VL misurato durante un periodo di 6 mesi con l’ultimo VL misurato <400 copie/ml). Abbiamo concluso che l’uso di un risultato binario secondo le definizioni standard del RIC sarebbe più appropriato di una strategia di analisi di sopravvivenza (che esamina il tempo di un evento) e fornirebbe quindi risultati più clinicamente significativi. I PLWH senza valutazioni di VL almeno ogni 6 mesi sono stati definiti come non curati; ai VL mancanti sono stati assegnati in modo conservativo VL ≥ 400 copie/ml (non soppressione) per convenzione [41], che si applicava al 24,5% (245/1.001) degli individui e al 23,0% (1.432/6.227) dei periodi di 6 mesi analizzati nei modelli multivariabili finali [42]. Le VL non sono mancate a caso e quindi non è stata effettuata l’imputazione multipla. Ad esempio, rispetto alle 756 persone con VL registrate durante gli ultimi 6 mesi di osservazione, le 245 persone con VL mancanti avevano una probabilità significativamente maggiore di non essere assicurate, di avere avuto una recente diagnosi di HIV, di avere avuto una diagnosi di HIV durante l’incarcerazione dell’indice, di avere avuto meno reincarceramenti o meno tempo trascorso in reincarceramento e di avere avuto meno visite di case management. Non ci sono state differenze significative tra le persone scomparse e quelle non scomparse in termini di età, razza/etnicità o sesso. Utilizzando il modello comportamentale per le popolazioni vulnerabili[43], adattato per le popolazioni CJ[44], abbiamo esaminato un’ampia gamma di fattori predisponenti, abilitanti/disabilitanti, e che necessitano di fattori di gravità come potenziali predittori di RIC e VS nel tempo. Le variabili continue che non erano normalmente distribuite sono state categorizzate o calcolate come descritto di seguito.
Fattori predittivi
I fattori predittivi comprendevano le caratteristiche demografiche (sesso, razza/etnia, livello di istruzione e stato civile), la fonte della trasmissione dell’HIV e il tempo trascorso dalla diagnosi dell’HIV. Il sesso è stato dicotomizzato come maschio/femmina sulla base dei dati disponibili; non erano disponibili informazioni coerenti sul numero di individui transgender, intersessuali o non conformi al genere. L’età è stata dicotomizzata alla mediana del campione di 45 anni. I database del CTDPH hanno valutato l’uso di droghe iniettabili (IDU) in base al rischio originale di HIV e il tempo trascorso dalla diagnosi di HIV è stato calcolato sottraendo la data di rilascio dalla data di diagnosi dell’HIV.
Fattori di abilitazione/disabilitazione
I fattori di abilitazione/disabilitazione comprendevano l’anno di rilascio, se l’HIV è stato diagnosticato durante la carcerazione dell’indice, e la copertura assicurativa sanitaria (dicotomica; variabile nel tempo nei modelli GEE), che è stata valutata ogni 6-12 mesi nel database CAREWare e dicotomizzato come sì (assicurazione pubblica o privata) o no (“nessuno”, “sconosciuto”, o “non segnalato”); se le risorse sanitarie o dei servizi sociali sono state utilizzate senza avere un’assicurazione sanitaria formale, le persone sono state designate come non assicurate. Utilizzando i criteri precedenti, il collegamento precoce alle cure è stato definito come valutazione VL entro 14 giorni dalla pubblicazione dell’indice[32]. La durata della carcerazione è stata calcolata utilizzando le date e i tipi di movimenti in entrata e in uscita dalle strutture e analizzata in modo categorico. In generale, incarcerazioni più brevi (≤30 giorni) corrispondevano a detenzioni in carcere, mentre incarcerazioni più lunghe (≥365 giorni) comportavano pene detentive. Le condizioni di rilascio sono state classificate come non supervisionate, come liberazione condizionale (ad esempio, libertà condizionale o alloggio provvisorio), o come liberazione su cauzione. Poiché la durata della detenzione e le condizioni di rilascio sono strettamente associate, abbiamo creato una variabile categorica multilivello. La reincarcerazione (recidiva) è stata definita come il trascorrere >24 ore in una struttura CTDOC dopo il rilascio iniziale. Per esplorare a fondo il potenziale effetto del reincarceramento, lo abbiamo esaminato in 4 modi: dicotomico (reincarcerato durante il follow-up o meno; variabile nel tempo nei modelli GEE), categorico (numero di volte reincarcerate durante il follow-up), numero totale di giorni trascorsi in una struttura CTDOC durante il follow-up di 3 anni, e percentuale di ogni periodo di 6 mesi trascorso in una struttura CTDOC (variabile nel tempo). Le date delle visite di case management sono state utilizzate per creare una variabile dicotomica per la ricezione dei servizi di case management durante ogni periodo di 6 mesi (variabile nel tempo) e il numero totale di visite di case management durante il periodo di follow-up di 3 anni. CTDOC fornisce servizi aggiuntivi di case management psichiatrico per le persone con gravi malattie mentali, ma questi non sono registrati in modo coerente in CAREWare.
Fattori di gravità
L’ultimo VL misurato durante la carcerazione dell’indice (entro 90 giorni dal rilascio) è stato utilizzato per determinare lo stato VS prima del rilascio. La prescrizione di ART durante la carcerazione è stata estratta dai dati della farmacia e codificata in modo dicotomico. I farmaci prescritti per il trattamento di disturbi psichiatrici (ad esempio, antipsicotici, antidepressivi o altri farmaci neuropsichiatrici), il trattamento per un disturbo da uso di oppioidi (ad esempio, terapia farmacologica assistita con metadone, buprenorfina o naltrexone come terapia di breve ritiro o terapia di mantenimento sotto controllo), e il trattamento di altre comorbilità mediche sono stati ciascuno codificati in modo dicotomico. Il numero di condizioni mediche diverse dall’HIV trattate durante il periodo di detenzione è stato sommato[44]. Come descritto in precedenza[32], ai detenuti sono assegnati i punteggi di necessità psichiatrica e di gravità della dipendenza all’assunzione (scala a 5 punti) per determinare la programmazione del servizio, con 1-2 (nessuna o bassa gravità), 3 (moderata, che richiede un trattamento), e 4-5 (grave, che necessita di un trattamento residenziale o intensivo ambulatoriale). L’aumento del bisogno psichiatrico è stato ulteriormente valutato combinando il punteggio di gravità psichiatrica e il trattamento della malattia psichiatrica per creare una variabile di 4 categorie di bisogno psichiatrico (gravità inferiore [punteggio 1-2], non trattata; gravità inferiore, trattata; gravità superiore [punteggio 3-5], non trattata; gravità superiore, trattata) [32]. Ulteriori informazioni sulle diagnosi psichiatriche e sull’uso di sostanze non erano disponibili.
Analisi statistica
Per esaminare il RIC e il VS nel tempo, sono stati utilizzati i test di Cochrane-Armitage per il trend per confrontare la proporzione di PLWH con il RIC o con il VS durante l’anno 1, gli anni 1-2 e gli anni 1-3. I test Chi-squared sono stati utilizzati per confrontare il RIC per i soggetti reincarcerati e quelli che non sono stati reincarcerati. Tra i PLWH con RIC, abbiamo valutato la proporzione con il VS terminale utilizzando il chi-squared test. La regressione logistica è stata utilizzata per modellare i predittori di RIC sostenuti a 3 anni e VS terminale. Poi, abbiamo esaminato ogni periodo di 6 mesi del periodo di follow-up di 3 anni per RIC e VS nel tempo utilizzando un logit GEE, assumendo una struttura di correlazione autoregressiva per tenere conto della correlazione intraindividuale. Le osservazioni sullo stesso individuo non sono state considerate indipendenti; piuttosto, il modello GEE ci ha permesso di tener conto dei periodi di rilascio correlati per lo stesso individuo e di calcolare gli errori standard appropriati quando si effettua l’inferenza statistica. Gli individui deceduti durante il follow-up sono stati esclusi dai modelli di regressione logistica, ma hanno potuto contribuire ai modelli GEE con qualsiasi periodo completo di 6 mesi prima della morte; inclusi i periodi incompleti durante i quali il PLWH è morto non hanno modificato le stime degli effetti né il modello si è adattato.
Per la costruzione del modello, le variabili rilevanti all’interno del modello comportamentale per le popolazioni vulnerabili con significato clinico o associazioni bivariate significative a p < 0, 20 sono state incluse nei modelli multivariabili completi. Per ridurre al minimo il criterio di informazione Akaike e massimizzare l’area sotto la curva caratteristica operativa del ricevitore, è stata utilizzata la selezione a ritroso per generare modelli parsimoniosi finali, comprese le variabili con p < 0, 05. Sesso, razza/etnia e recidiva sono stati valutati a priori per la significatività nei modelli parsimoniosi. Anche i modelli di regressione logistica finale sono stati valutati per l’adattamento utilizzando i test di Hosmer-Lemeshow goodness-of-fit (p >0,05). Sulla base della tolleranza, del fattore di inflazione della varianza e della diagnostica dell’autovalore, i modelli finali non hanno avuto una multicollinearità significativa. Le interazioni tra razza/etnicità, sesso e recidiva non sono risultate statisticamente significative. A causa del numero ridotto di individui trattati per l’astinenza da oppioidi, questa variabile è stata valutata solo nei modelli GEE. Tutte le analisi sono state effettuate utilizzando la versione 9.4 del SAS (SAS Institute).
Approvazione etica
Il CTDOC Research Advisory Committee e i comitati di revisione istituzionale dell’Università di Yale e il CTDPH hanno approvato tutte le procedure. Il consenso dei partecipanti è stato revocato perché tutti i dati sono stati precedentemente raccolti e de-identificati per l’analisi.
Risultati
Descrizione del campione
Latabella 1 riassume le caratteristiche selezionate dei 1.094 PLWH inclusi. La metà (52,3%) aveva più di 45 anni e la maggior parte erano maschi (77,0%) e di minoranze razziali/etniche (81,8%). La maggior parte delle infezioni da HIV erano correlate a IDU (72,6%) e non sono state diagnosticate di recente (96,1%).
| Variabile | Campione completo n (%)*(n = 1.094 individui) |
|---|---|
| Fattori predisponenti | |
| Età al momento del rilascio | |
| ≤45 anni | 422 (47.7%) |
| >45 anni | 572 (52.3%) |
| Sesso† | |
| Femmina | 252 (23.0%) |
| Maschio | 842 (77.0%) |
| Razza/etnicità | |
| Bianco | 198 (18.1%) |
| Nero | 452 (41.2%) |
| Ispanico | 404 (36.9%) |
| Altro | 41 (3.8%) |
| Livello di istruzione | |
| <Scuola superiore | 508 (46.4%) |
| ≥Scuola superiore | 586 (53.6%) |
| Stato civile‡ | |
| Non sposato | 887 (83.7%) |
| Sposato | 173 (16.3%) |
| Fonte di trasmissione dell’HIV legata all’uso di droghe per via endovenosa | |
| No | 300 (27.4%) |
| Sì | 794 (72.6%) |
| Tempo dalla diagnosi dell’HIV | |
| ≤1 anno | 43 (3.9%) |
| >1 anno | 1,051 (96.1%) |
| Fattori di abilitazione o disabilitazione | |
| Qualsiasi assicurazione sanitaria | |
| Nessuna assicurazione/nessuna segnalazione | 478 (43.7%) |
| Sì | 616 (56.3%) |
| HIV diagnosticato durante l’incarcerazione dell’indice | |
| No | 1,072 (98.0%) |
| Sì | 22 (2.0%) |
| Anno di rilascio | |
| 2007–2008 | 430 (39.3%) |
| 2009–2010 | 469 (42.8%) |
| 2011 | 195 (17.8%) |
| Durata della detenzione e condizioni di rilascio | |
| Incarcerato ≤30 giorni, rilascio senza condizioni | 199 (18.2%) |
| Incarcerato ≤30 giorni, rilascio condizionato o vincolato | 144 (13.2%) |
| Incarcerato 31-364 giorni, rilascio senza condizioni | 383 (35.0%) |
| Incarcerato 31-364 giorni, liberazione condizionale o vincolata | 206 (18.8%) |
| Incarcerato ≥365 giorni, rilascio senza condizioni | 71 (6.5%) |
| Incarcerato ≥365 giorni, liberazione condizionale (nessuno è stato rilasciato su cauzione) | 91 (8.3%) |
| Numero di reincarnazioni | |
| 0 | 556 (50.8%) |
| 1 | 274 (25.1%) |
| 2 | 153 (14.0%) |
| ≥3 | 111 (10.2%) |
| Giorni passati a reincarcerarsi | |
| 0-6 (<1 settimana) | 567 (51.8%) |
| 7–30 | 52 (4.8%) |
| 31–90 | 96 (8.8%) |
| 91–180 | 171 (15.6%) |
| 181–365 | 162 (14.8%) |
| >365 | 46 (4.2%) |
| Numero di visite di gestione dei casi di transizione | |
| 0 | 599 (54.8%) |
| 1–5 | 116 (10.6%) |
| 6–14 | 162 (14.8%) |
| 15–30 | 115 (10.5%) |
| >30 | 102 (9.3%) |
| Collegamento precoce alle cure (entro 14 giorni dal rilascio dell’indice) | |
| No | 836 (76.4%) |
| Sì | 230 (21.0%) |
| Riaccarcerato entro 14 giorni | 28 (2.6%) |
| Fattori di gravità necessari | |
| Arte prescritta durante la prigionia | |
| No | 458 (41.9%) |
| Sì | 636 (58.1%) |
| Soppressa viralmente prima del rilascio§ | |
| No | 487 (44.5%) |
| Sì | 357 (32.6%) |
| Carico virale non prelevato prima del rilascio | 250 (22.9%) |
| Numero di comorbidità mediche|| | |
| 0 | 677 (61.9%) |
| 1 | 232 (21.2%) |
| ≥2 | 185 (16.9%) |
| Bisogno psichiatrico | |
| Punteggio di gravità inferiore, non trattato | 505 (46.2%) |
| Punteggio di gravità inferiore, trattato | 53 (4.8%) |
| Punteggio di gravità più alto, non trattato | 205 (18.7%) |
| Punteggio di gravità più alto, trattato | 331 (30.3%) |
| Punteggio di gravità della dipendenza¶ | |
| 1–2 | 163 (15.2%) |
| 3 | 708 (66.0%) |
| 4–5 | 201 (18.8%) |
| Trattati per un disturbo da uso di oppioidi durante la carcerazione dell’indice | |
| No | 1,091 (99.7%) |
| Sì | 3 (0.3%) |
Descrizione del mantenimento in cura e della soppressione virale nell’arco di 3 anni
Il RIC continuo post-rilascio (cioè con ≥1 VL misurato durante ogni periodo di 6 mesi, con ≥60 giorni tra i VL nei periodi adiacenti) [36] e VS sono significativamente diminuiti ad ogni anno aggiuntivo di follow-up (Figg. 2 e 3, rispettivamente). Escludendo i decessi(n = 35 nell’anno 1, n = 30 nell’anno 2, e n = 28 nell’anno 3), i tassi RIC erano significativamente più alti tra gli individui che sono stati reincarcerati rispetto a quelli che non lo erano in ogni periodo di tempo(Fig 2). Tra coloro che sono stati trattenuti, tuttavia, gli individui reincarcerati avevano meno probabilità di essere soppressi viralmente rispetto a quelli che non lo erano; questo modello è stato coerente in tutti e 3 gli anni, ma statisticamente significativo solo nell’anno 1 e negli anni 1-3.
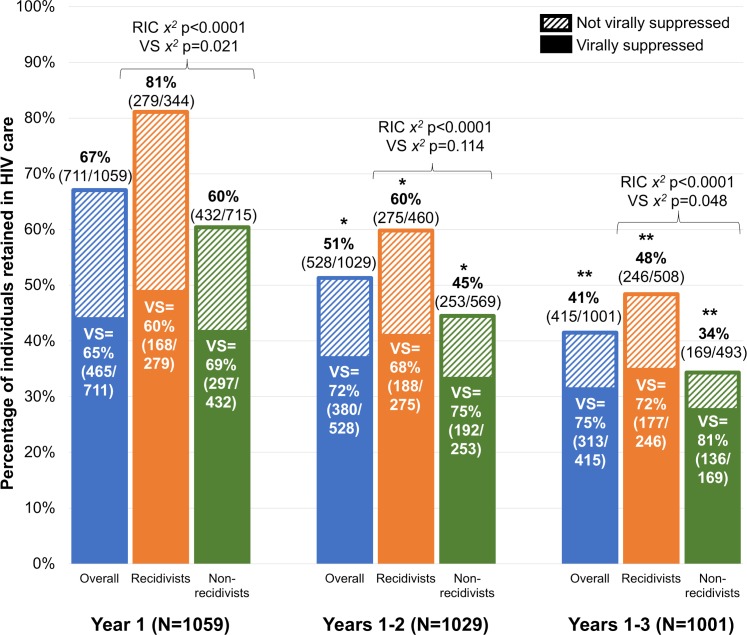
Fig. 2.Fig 2. Ritenzione longitudinale sostenuta nella cura dell’HIV (RIC), basata sulla frequenza del test virale HIV-1 RNA e sulla percentuale con soppressione virale (VS) a 1, 2 e 3 anni dopo il rilascio, stratificata dal fatto che gli individui sono stati reincarcerati (recidivi) ad un certo punto durante il periodo di follow-up.C’è stata una differenza statisticamente significativa nei tassi RIC tra gli individui che sono stati reincarnati e gli individui che non sono stati reincarnati in tutti i punti temporali (χ 2p < 0,001). Tra quelli conservati, gli individui che non sono stati reincarcerati avevano tassi di VS più elevati rispetto agli individui reincarcerati alla fine dell’anno 1 (χ2
p = 0,021) e anno 3 (χ2
p = 0.048). *Riduzione statisticamente significativa del RIC rispetto ai tassi iniziali di 1 anno (test di McNemar’s p < 0,001). **Declino statisticamente significativo del RIC rispetto ai tassi sostenuti a 2 anni (test di McNemar p < 0,001).
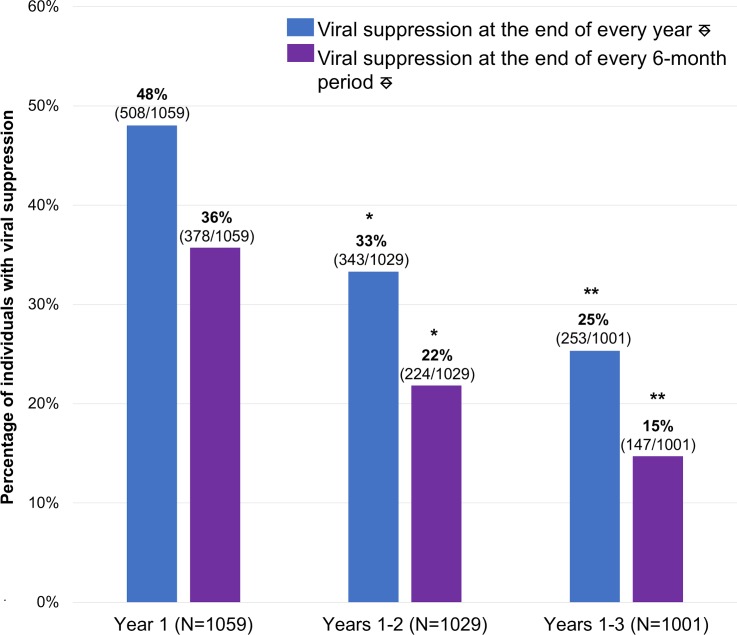
Fig. 3.Soppressione virale longitudinale dell’HIV (VS) a 1, 2 e 3 anni dopo il rilascio.⎑Individualscon carichi virali rilevabili durante questi periodi di tempo sono stati considerati soppressi viralmente se il loro ultimo carico virale entro il periodo di interesse era <400 copie/ml. *Riduzione statisticamente significativa del VS rispetto ai tassi iniziali di 1 anno (test di McNemar’s p < 0,001). **Declino statisticamente significativo di VS rispetto ai tassi sostenuti a 2 anni (test di McNemar p < 0,001).
Per tutti gli individui, solo per quelli reincarcerati, e solo per quelli che non lo sono stati, c’è stato un declino statisticamente significativo del RIC nel tempo (test di Cochran-Armitage a 1 via p < 0,001). C’è stata una differenza statisticamente significativa nel tasso di RIC tra gli individui che sono stati reincarcerati e quelli che non lo sono stati in tutti i punti temporali (χ 2p <0,001 ). Tra le persone trattenute, quelle che non sono state reincarcerate avevano tassi di VS più elevati rispetto a quelle reincarcerate alla fine dell’anno 1 (χ 2p =0, 021) e dell’anno 3 (χ 2p =0,048 ).
Gli individui con livelli virali rilevabili durante questi intervalli di tempo sono stati considerati viralmente soppressi se il loro ultimo livello virale entro l’intervallo di tempo di interesse era <400 copie/ml. Per entrambe le definizioni di VS (cioè VS alla fine di ogni anno e alla fine di ogni periodo di 6 mesi), c’è stato un calo statisticamente significativo di VS sostenuto nel tempo (test Cochran-Armitage 1-way p < 0,001).

Fig. 2.Fig. 2. Ritenzione prolungata longitudinale nella cura dell’HIV (RIC), basata sulla frequenza del test virale HIV-1 RNA, e percentuale con soppressione virale (VS) a 1, 2, e 3 anni dopo il rilascio, stratificata dal fatto che gli individui sono stati reincarcerati (recidivi) ad un certo punto durante il periodo di follow-up.C’è stata una differenza statisticamente significativa nei tassi RIC tra individui che sono stati reincarnati e individui che non sono stati reincarnati in tutti i punti temporali (χ 2p < 0,001). Tra quelli conservati, gli individui che non sono stati reincarcerati avevano tassi di VS più elevati rispetto agli individui reincarcerati alla fine dell’anno 1 (χ2
p = 0,021) e anno 3 (χ2
p = 0.048). *Riduzione statisticamente significativa del RIC rispetto ai tassi iniziali di 1 anno (test di McNemar’s p < 0,001). **Declino statisticamente significativo del RIC rispetto ai tassi sostenuti a 2 anni (test di McNemar p < 0,001).

Fig. 3.Soppressione virale longitudinale dell’HIV (VS) a 1, 2 e 3 anni dopo il rilascio.⎑Individualscon carichi virali rilevabili durante questi periodi di tempo sono stati considerati soppressi viralmente se il loro ultimo carico virale entro il periodo di interesse era <400 copie/ml. *Riduzione statisticamente significativa del VS rispetto ai tassi iniziali di 1 anno (test di McNemar’s p < 0,001). **Declino statisticamente significativo di VS rispetto ai tassi sostenuti a 2 anni (test di McNemar p < 0,001).
Fattori che prevedono una ritenzione prolungata in cure e VS dopo 3 anni
I 1.001 PLWH che erano in vita 3 anni dopo il rilascio(n = 93 morti) erano demograficamente simili al campione complessivo, e il 41,5% dei PLWH soddisfaceva i criteri per il RIC sostenuto(Tabella 2). Nel modello finale, il RIC sostenuto era associato in modo indipendente all’età avanzata (>45 anni), aveva un’assicurazione sanitaria, veniva reincarcerato per >90 giorni durante il follow-up, riceveva visite di gestione dei casi >30 e veniva collegato all’assistenza o reincarcerato entro 14 giorni dal rilascio iniziale. La VS prima del rilascio non era associata in modo indipendente al RIC, anche se non avere una VL misurata prima del rilascio era associata negativamente al RIC.
| Variabile | Totale n (%)†(n = 1.001 individui) | Mantenimento in cura per 3 anni | Soppressione virale terminale | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Fila n (%)‡ con ritenzione | Modello non regolato OR (95% CI) | p-Valore | Modello regolato in modo parsimonioso OR (95% CI) | p-Valore | Fila n (%)§ con soppressione virale | Modello non regolato OR (95% CI) | p-Valore | Modello regolato in modo parsimonioso OR (95% CI) | p-Valore | ||
| Fattori predisponenti | |||||||||||
| Età al momento del rilascio | |||||||||||
| ≤45 anni | 495 (49.5%) | 179 (36.2%) | Referente | Referente | 243 (49.1%) | Referente | Referente | ||||
| >45 anni | 506 (50.6%) | 236 (46.6%) | 1.54 (1.20–1.99) | <0.001 | 1.61 (1.22–2.12) | <0.001 | 302 (59.7%) | 1.54 (1.20–1.97) | <0.001 | 1.37 (1.06–1.78) | 0.018 |
| Sesso|| | |||||||||||
| Femmina | 237 (23.7%) | 87 (36.7%) | Referente | 123 (51.9%) | Referente | ||||||
| Maschio | 764 (76.3%) | 328 (42.9%) | 1.30 (0.96–1.75) | 0.090 | 422 (55.2%) | 1.14 (0.85–1.53) | 0.368 | ||||
| Razza/etnicità | |||||||||||
| Bianco | 177 (17.7%) | 69 (39.0%) | Referente | 102 (57.6%) | Referente | ||||||
| Nero | 416 (41.6%) | 175 (42.1%) | 1.14 (0.79–1.63) | 0.485 | 230 (55.3%) | 0.91 (0.64–1.30) | 0.600 | ||||
| Ispanico | 371 (36.1%) | 154 (41.5%) | 1.11 (0.77–1.60) | 0.574 | 194 (52.3%) | 0.81 (0.56–1.16) | 0.242 | ||||
| Altro | 37 (3.7%) | 17 (46.0%) | 1.33 (0.65–2.72) | 0.433 | 19 (51.4%) | 0.78 (0.38–1.58) | 0.484 | ||||
| Livello di istruzione | |||||||||||
| <Scuola superiore | 456 (45.6%) | 187 (41.0%) | Referente | 236 (51.8%) | Referente | ||||||
| ≥Scuola superiore | 545 (54.5%) | 228 (41.8%) | 1.04 (0.80–1.33) | 0.792 | 309 (56.7%) | 1.22 (0.95–1.57) | 0.118 | ||||
| Stato civile¶ | |||||||||||
| Non sposato | 814 (84.2%) | 344 (42.3%) | Referente | 442 (54.3%) | Referente | ||||||
| Sposato | 153 (15.8%) | 62 (40.5%) | 0.93 (0.66–1.32) | 0.691 | 87 (56.9%) | 1.11 (0.78–1.57) | 0.561 | ||||
| Uso di droghe per via endovenosa | |||||||||||
| No | 281 (28.1%) | 107 (38.1%) | Referente | 148 (52.7%) | Referente | ||||||
| Sì | 720 (71.9%) | 308 (42.8%) | 1.22 (0.92–1.61) | 0.175 | 397 (55.1%) | 1.11 (0.84–1.46) | 0.480 | ||||
| Tempo dalla diagnosi dell’HIV | |||||||||||
| ≤1 anno | 42 (4.2%) | 11 (26.2%) | Referente | 16 (38.1%) | Referente | ||||||
| >1 anno | 959 (95.8%) | 404 (42.1%) | 2.05 (1.02–4.13) | 0.044 | 529 (55.2%) | 2.00 (1.06–3.78) | 0.033 | ||||
| Fattori di abilitazione o disabilitazione | |||||||||||
| Qualsiasi assicurazione sanitaria | |||||||||||
| Nessuna assicurazione/nessuna segnalazione | 419 (41.9%) | 122 (29.1%) | Referente | Referente | 175 (41.8%) | Referente | Referente | ||||
| Sì | 582 (58.1%) | 293 (50.3%) | 2.47 (1.89–3.22) | <0.001 | 2.15 (1.60–2.89) | <0.001 | 370 (63.6%) | 2.43 (1.88–3.15) | <0.001 | 2.01 (1.53–2.64) | <0.001 |
| HIV diagnosticato durante l’incarcerazione dell’indice | |||||||||||
| No | 979 (97.8%) | 410 (41.9%) | Referente | 537 (54.9%) | Referente | ||||||
| Sì | 22 (2.2%) | 5 (22.7%) | 2.45 (0.90–6.69) | 0.081 | 8 (36.4%) | 2.13 (0.88–5.11) | 0.092 | ||||
| Anno di rilascio | |||||||||||
| 2007–2008 | 382 (38.2%) | 136 (35.6%) | Referente | 181 (47.4%) | Referente | ||||||
| 2009–2010 | 432 (43.2%) | 185 (42.8%) | 1.36 (1.02–1.80) | 0.036 | 241 (55.8%) | 1.40 (1.06–1.85) | 0.017 | ||||
| 2011 | 187 (18.7%) | 94 (50.3%) | 1.83 (1.28–2.61) | <0.001 | 123 (65.8%) | 2.13 (1.49–3.07) | <0.001 | ||||
| Durata della detenzione e condizioni di rilascio | |||||||||||
| Incarcerato ≤30 giorni, rilascio senza condizioni | 175 (17.5%) | 71 (40.6%) | Referente | 88 (50.3%) | Referente | ||||||
| Incarcerato ≤30 giorni, rilascio condizionato o vincolato | 125 (12.5%) | 61 (48.8%) | 1.40 (0.88–2.22) | 0.157 | 74 (59.2%) | 1.43 (0.90–2.28) | 0.127 | ||||
| Incarcerato 31-364 giorni, rilascio senza condizioni | 353 (35.3%) | 138 (39.1%) | 0.94 (0.65–1.36) | 0.744 | 185 (52.4%) | 1.09 (0.76–1.56) | 0.646 | ||||
| Incarcerato 31-364 giorni, liberazione condizionale o vincolata | 190 (19.0%) | 76 (40.0%) | 0.98 (0.64–1.48) | 0.912 | 107 (56.3%) | 1.28 (0.84–1.93) | 0.249 | ||||
| Incarcerato ≥365 giorni, rilascio senza condizioni | 70 (7.0%) | 26 (37.1%) | 0.87 (0.49–1.53) | 0.620 | 41 (58.6%) | 1.40 (0.80–2.45) | 0.242 | ||||
| Incarcerato ≥365 giorni, liberazione condizionale (nessuno è stato rilasciato su cauzione) | 88 (8.8%) | 43 (48.9%) | 1.40 (0.84–2.34) | 0.201 | 50 (56.8%) | 1.30 (0.78–2.18) | 0.317 | ||||
| Numero di reincarnazioni | |||||||||||
| 0 | 493 (49.3%) | 169 (34.3%) | Referente | 251 (50.9%) | Referente | ||||||
| 1 | 250 (25.0%) | 101 (40.4%) | 1.30 (0.95–1.78) | 0.102 | 142 (56.8%) | 1.27 (0.93–1.72) | 0.129 | ||||
| 2 | 147 (14.7%) | 82 (55.8%) | 2.42 (1.66–3.52) | <0.001 | 86 (58.5%) | 1.36 (0.94–1.97) | 0.106 | ||||
| ≥3 | 111 (11.1%) | 63 (56.8%) | 2.52 (1.66–3.83) | <0.001 | 66 (59.5%) | 1.41 (0.93–2.15) | 0.104 | ||||
| Giorni passati a reincarcerarsi | |||||||||||
| 0-6 (<1 settimana) | 502 (50.2%) | 171 (34.1%) | Referente | Referente | 254 (50.6%) | Referente | |||||
| 7–30 | 46 (4.6%) | 17 (37.0%) | 1.14 (0.61–2.12) | 0.693 | 1.29 (0.66–2.51) | 0.456 | 26 (56.5%) | 1.27 (0.69–2.33) | 0.443 | ||
| 31–90 | 89 (8.9%) | 37 (41.6%) | 1.38 (0.87–2.18) | 0.173 | 1.47 (0.90–2.41) | 0.122 | 49 (55.1%) | 1.20 (0.76–1.88) | 0.438 | ||
| 91–180 | 163 (16.3%) | 77 (47.3%) | 1.73 (1.21–2.48) | 0.003 | 1.92 (1.29–2.84) | 0.001 | 95 (58.3%) | 1.36 (0.95–1.95) | 0.088 | ||
| 181–365 | 155 (15.5%) | 80 (51.6%) | 2.07 (1.43–2.98) | <0.001 | 2.36 (1.51–3.66) | <0.001 | 89 (57.4%) | 1.32 (0.92–1.89) | 0.138 | ||
| >365 | 46 (4.6%) | 33 (71.7%) | 4.91 (2.52–9.58) | <0.001 | 5.82 (2.80–12.11) | <0.001 | 32 (69.6%) | 2.23 (1.16–4.28) | 0.016 | ||
| Numero di visite di gestione dei casi di transizione | |||||||||||
| 0 | 532 (53.2%) | 183 (34.4%) | Referente | Referente | 254 (47.7%) | Referente | Referente | ||||
| 1–5 | 110 (11.0%) | 40 (36.4%) | 1.09 (0.71–1.67) | 0.694 | 0.75 (0.47–1.19) | 0.224 | 72 (65.5%) | 2.07 (1.35–3.18) | <0.001 | 1.69 (1.09–2.63) | 0.020 |
| 6–14 | 150 (15.0%) | 73 (48.7%) | 1.81 (1.25–2.61) | 0.002 | 1.12 (0.74–1.68) | 0.604 | 87 (58.0%) | 1.51 (1.05–2.18) | 0.027 | 1.23 (0.84–1.79) | 0.295 |
| 15–30 | 111 (11.1%) | 54 (48.7%) | 1.81 (1.20–2.73) | 0.005 | 0.83 (0.51–1.36) | 0.462 | 61 (55.0%) | 1.34 (0.89–2.01) | 0.168 | 1.08 (0.70–1.65) | 0.731 |
| >30 | 98 (9.8%) | 65 (66.3%) | 3.76 (2.38–5.92) | <0.001 | 1.84 (1.11–3.03) | 0.017 | 71 (72.5%) | 2.88 (1.79–4.63) | <0.001 | 2.04 (1.25–3.34) | 0.005 |
| Collegamento precoce alle cure (entro 14 giorni dal rilascio dell’indice) | |||||||||||
| No | 774 (77.3%) | 281 (36.3%) | Referente | Referente | 408 (52.7%) | Referente | |||||
| Sì | 205 (20.5%) | 120 (58.5%) | 2.48 (1.81–3.39) | <0.001 | 2.31 (1.65–3.24) | <0.001 | 125 (61.0%) | 1.40 (1.02–1.92) | 0.035 | ||
| Riaccarcerato entro 14 giorni | 22 (2.2%) | 14 (63.6%) | 3.07 (1.27–7.41) | 0.013 | 2.63 (1.03–6.74) | 0.044 | 12 (54.6%) | 1.08 (0.46–2.52) | 0.865 | ||
| Fattori di gravità necessari | |||||||||||
| Arte prescritta durante la prigionia | |||||||||||
| No | 415 (41.5%) | 147 (35.4%) | Referente | 191 (46.0%) | Referente | Referente | |||||
| Sì | 586 (58.5%) | 268 (45.7%) | 1.54 (1.19–1.99) | 0.001 | 354 (60.4%) | 1.79 (1.39–2.31) | <0.001 | 1.39 (1.06–1.82) | 0.016 | ||
| Soppressa viralmente prima del rilascio | |||||||||||
| No | 439 (43.9%) | 186 (42.4%) | Referente | Referente | 220 (50.1%) | Referente | |||||
| Sì | 333 (33.3%) | 150 (45.1%) | 1.12 (0.84–1.49) | 0.458 | 0.92 (0.67–1.26) | 0.616 | 209 (62.8%) | 1.68 (1.26–2.24) | <0.001 | ||
| Carico virale non prelevato prima del rilascio | 229 (22.9%) | 79 (34.5%) | 0.72 (0.51–1.00) | 0.049 | 0.65 (0.45–0.93) | 0.020 | 116 (50.7%) | 1.02 (0.74–1.41) | 0.894 | ||
| Numero di comorbidità mediche | |||||||||||
| 0 | 626 (62.5%) | 237 (37.9%) | Referente | 320 (51.1%) | Referente | ||||||
| 1 | 215 (21.5%) | 97 (45.1%) | 1.35 (0.99–1.85) | 0.061 | 132 (61.4%) | 1.52 (1.11–2.09) | 0.009 | ||||
| ≥2 | 160 (16.0%) | 81 (50.6%) | 1.68 (1.19–2.39) | 0.004 | 93 (58.1%) | 1.33 (0.93–1.89) | 0.114 | ||||
| Bisogno psichiatrico | |||||||||||
| Punteggio di gravità inferiore, non trattato | 457 (45.7%) | 181 (39.6%) | Referente | 234 (51.2%) | Referente | ||||||
| Punteggio di gravità inferiore, trattato | 50 (5.0%) | 21 (42.0%) | 1.10 (0.61–2.00) | 0.743 | 35 (70.0%) | 2.22 (1.18–4.18) | 0.371 | ||||
| Punteggio di gravità più alto, non trattato | 187 (18.7%) | 75 (40.1%) | 1.02 (0.72–1.45) | 0.906 | 103 (55.1%) | 1.17 (0.83–1.64) | 0.013 | ||||
| Punteggio di gravità più alto, trattato | 307 (30.7%) | 138 (45.0%) | 1.25 (0.93–1.67) | 0.142 | 173 (56.4%) | 1.23 (0.92–1.65) | 0.162 | ||||
| Punteggio di gravità della dipendenza** | |||||||||||
| 1–2 | 158 (16.1% | 52 (32.9%) | Referente | 78 (49.4%) | Referente | ||||||
| 3 | 644 (66.7% | 274 (42.6%) | 1.51 (1.05–2.18) | 0.028 | 359 (55.8%) | 1.29 (0.91–1.83) | 0.150 | ||||
| 4–5 | 179 (18.3%) | 78 (43.6%) | 1.57 (1.01–2.46) | 0.045 | 96 (53.6%) | 1.19 (0.77–1.82) | 0.435 | ||||
Complessivamente, il 54,4% degli individui ha dimostrato la VS terminale dopo 3 anni di follow-up(Tabella 2), che è stata associata in modo indipendente all’età > 45 anni, avendo un’assicurazione sanitaria e ricevendo un numero crescente di visite di case management. A differenza del RIC, la VS non è stata associata in modo indipendente alla percentuale di tempo complessivo di follow-up trascorso reincarcerato. Inoltre, sebbene la VS prima del rilascio e il collegamento precoce alle cure non fossero significativamente correlati con la VS terminale, l’ART prescritta durante la carcerazione era associata positivamente alla VS terminale.
Fattori che predicono il mantenimento in cura e la VS nel tempo
L’intera coorte di 1.094 PLWH ha contribuito con 6.227 periodi di follow-up di 6 mesi, con il 77,0% dei periodi che soddisfano i criteri per il RIC(Tabella 3). Correlazioni indipendenti del RIC per periodo di 6 mesi erano l’età > 45 anni, la diagnosi di HIV >1 anno prima del rilascio, l’avere un’assicurazione sanitaria, avere un breve (≤30 giorni) periodo iniziale di incarcerazione seguito da un rilascio condizionato o vincolato, il reincarceramento, l’aumento della percentuale di tempo di follow-up trascorso in reincarceramento, la ricezione di servizi di gestione del caso, e il collegamento precoce per la cura post-rilascio. Rispetto ad un breve periodo di incarcerazione con rilascio incondizionato (cioè il “tempo servito”), l’essere incarcerati per ≥1 anno con rilascio incondizionato è stato associato a un RIC significativamente più povero. Il RIC era anche significativamente meno probabile durante l’ultimo periodo di follow-up di 6 mesi dopo il rilascio dell’indice. Per quanto riguarda i fattori di gravità del bisogno, il fatto di ricevere l’ART e di essere trattati per una comorbilità medica durante la carcerazione è stato associato positivamente al RIC, mentre nessun VL ottenuto prima del rilascio è stato associato negativamente al RIC.
| Variabile | Totale n (%)†(n = 6.227 periodi di 6 mesi) | Conservazione nel tempo | Soppressione dei virus nel tempo | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Fila n (%)‡ con ritenzione | Modello non regolato OR (95% CI) | p-Valore | Modello regolato in modo parsimonioso OR (95% CI) | p-Valore | Fila n (%)§ con soppressione virale | Modello non regolato OR (95% CI) | p-Valore | Modello regolato in modo parsimonioso OR (95% CI) | p-Valore | ||
| Fattori predisponenti | |||||||||||
| Età al momento del rilascio dell’indice | |||||||||||
| ≤45 anni | 3,020 (48.5%) | 2,226 (73.7%) | Referente | Referente | 1,331 (44.1%) | Referente | Referente | ||||
| >45 anni | 3,207 (51.5%) | 2,569 (80.1%) | 1.45 (1.20–1.76) | <0.001 | 1.30 (1.07–1.57) | 0.008 | 1,836 (57.3%) | 1.70 (1.44–2.00) | <0.001 | 1.44 (1.22–1.71) | <0.001 |
| Sesso|| | |||||||||||
| Femmina | 1,454 (23.4%) | 1,125 (77.4%) | Referente | 693 (47.7%) | Referente | ||||||
| Maschio | 4,773 (76.7%) | 3,670 (76.9%) | 0.98 (0.79–1.21) | 0.855 | 2,474 (51.8%) | 1.17 (0.97–1.41) | 0.102 | ||||
| Razza/etnicità | |||||||||||
| Bianco | 1,111 (17.8%) | 849 (76.4%) | Referente | 594 (53.5%) | Referente | ||||||
| Nero | 2,584 (41.5%) | 2,028 (78.5%) | 1.13 (0.87–1.45) | 0.369 | 1,315 (50.9%) | 0.90 (0.71–1.13) | 0.356 | ||||
| Ispanico | 2,299 (36.9%) | 1,735 (75.5%) | 0.94 (0.72–1.22) | 0.617 | 1,127 (49.0%) | 0.82 (0.65–1.04) | 0.100 | ||||
| Altro | 233 (3.7%) | 183 (78.5%) | 1.12 (0.65–1.92) | 0.680 | 131 (56.2%) | 1.11 (0.72–1.69) | 0.644 | ||||
| Livello di istruzione | |||||||||||
| <Scuola superiore | 2,850 (45.8%) | 2,174 (76.3%) | Referente | 1,433 (50.3%) | Referente | ||||||
| ≥Scuola superiore | 3,377 (54.2%) | 2,621 (77.6%) | 1.10 (0.91–1.33) | 0.325 | 1,734 (51.4%) | 1.07 (0.91–1.27) | 0.411 | ||||
| Stato civile | |||||||||||
| Non sposato | 5,048 (83.8%) | 3,906 (77.4%) | Referente | 2,533 (50.2%) | Referente | ||||||
| Sposato | 975 (16.2%) | 738 (75.7%) | 0.89 (0.69–1.16) | 0.401 | 516 (52.9%) | 1.10 (0.87–1.39) | 0.420 | ||||
| Uso di droghe per via endovenosa | |||||||||||
| No | 1,733 (27.8%) | 1,280 (73.9%) | Referente | 751 (43.3%) | Referente | Referente | |||||
| Sì | 4,494 (72.2%) | 3,515 (78.2%) | 1.27 (1.03–1.56) | 0.025 | 2,416 (53.8%) | 1.49 (1.23–1.81) | <0.001 | 1.31 (1.07–1.60) | 0.009 | ||
| Tempo dalla diagnosi dell’HIV | |||||||||||
| ≤1 anno | 253 (4.1%) | 155 (61.3%) | Referente | Referente | 86 (34.0%) | Referente | |||||
| >1 anno | 5,974 (95.9%) | 4,640 (77.7%) | 2.22 (1.40–3.53) | <0.001 | 1.66 (1.05–2.62) | 0.029 | 3,081 (51.6%) | 2.13 (1.33–3.42) | 0.002 | ||
| Fattori di abilitazione o disabilitazione | |||||||||||
| Assicurazione sanitaria** | |||||||||||
| Nessuna assicurazione/nessuna segnalazione | 4,267 (68.5%) | 3,128 (73.3%) | Referente | Referente | 1,966 (46.1%) | Referente | Referente | ||||
| Sì | 1,960 (31.5%) | 1,667 (85.1%) | 1.60 (1.36–1.88) | <0.001 | 1.61 (1.34–1.94) | <0.001 | 1,201 (61.3%) | 1.41 (1.25–1.60) | <0.001 | 1.18 (1.02–1.38) | 0.028 |
| Durata della detenzione dell’indice e condizioni di rilascio dell’indice | |||||||||||
| Incarcerato ≤30 giorni, rilascio senza condizioni | 1,106 (17.8%) | 834 (75.4%) | Referente | Referente | 519 (46.9%) | Referente | Referente | ||||
| Incarcerato ≤30 giorni, rilascio condizionato | 78 (1.3%) | 67 (85.9%) | 2.22 (0.97–5.05) | 0.058 | 2.29 (1.00–5.27) | 0.050 | 52 (66.7%) | 2.20 (0.96–5.02) | 0.061 | 2.38 (1.08–5.28) | 0.033 |
| Incarcerato ≤30 giorni, rilascio vincolato | 712 (11.4%) | 573 (80.5%) | 1.39 (0.96–2.02) | 0.077 | 1.66 (1.14–2.40) | 0.008 | 384 (53.9%) | 1.33 (0.97–1.82) | 0.072 | 1.58 (1.16–2.17) | 0.004 |
| Incarcerato 31-364 giorni, rilascio senza condizioni | 2,201 (35.4%) | 1,652 (75.1%) | 1.00 (0.75–1.32) | 0.979 | 0.77 (0.58–1.02) | 0.068 | 1,028 (46.7%) | 1.03 (0.80–1.31) | 0.840 | 0.76 (0.59–0.97) | 0.029 |
| Incarcerato 31-364 giorni, rilascio condizionale | 1,062 (17.1%) | 825 (77.7%) | 1.19 (0.87–1.62) | 0.282 | 0.80 (0.58–1.10) | 0.169 | 572 (53.9%) | 1.38 (1.04–1.82) | 0.025 | 0.86 (0.65–1.14) | 0.299 |
| Incarcerato 31-364 giorni, liberazione vincolata | 116 (1.9%) | 92 (79.3%) | 1.28 (0.64–2.58) | 0.487 | 0.99 (0.52–1.89) | 0.986 | 50 (43.1%) | 0.85 (0.45–1.60) | 0.620 | 0.67 (0.37–1.22) | 0.193 |
| Incarcerato ≥365 giorni, rilascio senza condizioni | 420 (6.7%) | 312 (74.3%) | 0.95 (0.62–1.44) | 0.799 | 0.55 (0.36–0.84) | 0.006 | 228 (54.3%) | 1.38 (0.94–2.01) | 0.099 | 0.69 (0.47–1.02) | 0.060 |
| Incarcerato ≥365 giorni, liberazione condizionale (nessuno svincolato su cauzione) | 532 (8.5%) | 440 (82.7%) | 1.64 (1.09–2.46) | 0.018 | 0.96 (0.62–1.48) | 0.863 | 334 (62.8%) | 2.03 (1.43–2.87) | <0.001 | 1.16 (0.82–1.63) | 0.397 |
| Re-incarcerato** | |||||||||||
| No | 5,325 (85.5%) | 3,931 (73.8%) | Referente | Referente | 2,696 (50.6%) | Referente | Referente | ||||
| Sì | 902 (14.5%) | 864 (95.8%) | 5.24 (4.04–6.79) | <0.001 | 2.27 (1.44–3.58) | <0.001 | 471 (52.2%) | 0.99 (0.86–1.13) | 0.836 | 0.65 (0.51–0.81) | <0.001 |
| Percentuale di tempo trascorso reincarcerato** | |||||||||||
| 0% | 5,019 (80.6%) | 3,653 (72.8%) | Referente | Referente | 2,494 (49.7%) | Referente | Referente | ||||
| 1%–50% | 749 (12.0%) | 698 (93.2%) | 4.35 (3.31–5.71) | <0.001 | 2.56 (1.67–3.91) | <0.001 | 367 (49.0%) | 0.98 (0.85–1.14) | 0.812 | 1.38 (1.08–1.76) | 0.010 |
| 51%–100% | 459 (7.4%) | 444 (96.7%) | 8.69 (5.34–14.16) | <0.001 | 5.39 (3.15–9.22) | <0.001 | 306 (66.7%) | 1.72 (1.40–2.11) | <0.001 | 2.52 (1.91–3.32) | <0.001 |
| Anno di pubblicazione dell’indice | |||||||||||
| 2007–2008 | 2,405 (38.6%) | 1,777 (73.9%) | Referente | 1,049 (43.6%) | Referente | Referente | |||||
| 2009–2010 | 2,677 (43.0%) | 2,074 (77.5%) | 1.24 (1.00–1.52) | 0.046 | 1,418 (53.0%) | 1.49 (1.24–1.80) | <0.001 | 1.04 (0.85–1.27) | 0.712 | ||
| 2011 | 1,145 (18.4%) | 944 (82.5%) | 1.65 (1.25–2.16) | <0.001 | 700 (61.1%) | 2.02 (1.60–2.56) | <0.001 | 1.60 (1.24–2.06) | 0.003 | ||
| Servizi di gestione transitoria dei casi** | |||||||||||
| No | 5,126 (82.3%) | 3,803 (74.2%) | Referente | Referente | 2,489 (48.6%) | Referente | Referente | ||||
| Sì | 1,101 (17.7%) | 992 (90.1%) | 2.32 (1.91–2.82) | <0.001 | 1.79 (1.44–2.22) | <0.001 | 678 (61.6%) | 1.48 (1.28–1.70) | <0.001 | 1.31 (1.12–1.53) | <0.001 |
| Collegamento precoce per la cura | |||||||||||
| No | 4,798 (77.1%) | 3,541 (73.8%) | Referente | Referente | 2,277 (47.5%) | Referente | Referente | ||||
| Sì | 1,296 (20.8%) | 1,142 (88.1%) | 2.77 (2.15–3.57) | <0.001 | 2.64 (2.03–3.43) | <0.001 | 824 (63.6%) | 1.95 (1.59–2.39) | <0.001 | 1.79 (1.45–2.21) | <0.001 |
| Reincarcerato entro 14 giorni senza alcuna carica virale della comunità | 133 (2.1%) | 112 (84.2%) | 1.91 (0.82–4.47) | 0.135 | 1.57 (0.68–3.63) | 0.295 | 66 (49.6%) | 1.07 (0.60–1.91) | 0.811 | 1.05 (0.56–1.98) | 0.874 |
| Tempo dal rilascio dell’indice†† | |||||||||||
| Da 0 a <6 mesi | 1,080 (17.3%) | 853 (79.0%) | Referente | Referente | 522 (48.3%) | Referente | Referente | ||||
| Da 6 a <12 mesi | 1,059 (17.0%) | 826 (78.0%) | 0.95 (0.80–1.12) | 0.519 | 1.02 (0.85–1.23) | 0.802 | 511 (48.3%) | 1.00 (0.89–1.12) | 0.978 | 1.00 (0.87–1.15) | 1.000 |
| Da 12 a <18 mesi | 1,039 (16.7%) | 796 (76.6%) | 0.87 (0.73–1.04) | 0.123 | 0.86 (0.71–1.05) | 0.132 | 519 (50.0%) | 1.06 (0.93–1.22) | 0.357 | 1.04 (0.89–1.22) | 0.607 |
| Da 18 a <24 mesi | 1,029 (16.5%) | 789 (76.7%) | 0.87 (0.73–1.05) | 0.139 | 0.88 (0.72–1.08) | 0.228 | 535 (52.0%) | 1.15 (1.00–1.33) | 0.058 | 1.14 (0.96–1.35) | 0.137 |
| Da 24 a <30 mesi | 1,019 (16.4%) | 775 (76.1%) | 0.84 (0.70–1.01) | 0.071 | 0.84 (0.68–1.04) | 0.104 | 535 (52.5%) | 1.18 (1.01–1.36) | 0.032 | 1.14 (0.96–1.36) | 0.133 |
| Da 30 a 36 mesi | 1,001 (16.1%) | 756 (75.5%) | 0.83 (0.69–0.99) | 0.038 | 0.81 (0.65–0.99) | 0.041 | 545 (54.5%) | 1.28 (1.10–1.48) | 0.001 | 1.26 (1.06–1.49) | 0.010 |
| Fattori di gravità necessari | |||||||||||
| ART prescritta durante l’incarcerazione dell’indice | |||||||||||
| No | 2,577 (41.4%) | 1,855 (72.0%) | Referente | Referente | 994 (38.6%) | Referente | Referente | ||||
| Sì | 3,650 (58.6%) | 2,940 (80.6%) | 1.63 (1.35–1.97) | <0.001 | 1.33 (1.07–1.65) | 0.011 | 2,173 (59.5%) | 2.46 (2.07–2.91) | <0.001 | 1.91 (1.56–2.34) | <0.001 |
| Soppressa viralmente prima del rilascio dell’indice | |||||||||||
| No | 2,744 (44.1%) | 2,112 (77.0%) | Referente | Referente | 1,190 (43.4%) | Referente | Referente | ||||
| Sì | 2,059 (33.1%) | 1,653 (80.3%) | 1.23 (0.98–1.54) | 0.068 | 1.06 (0.84–1.33) | 0.620 | 1,302 (63.2%) | 2.37 (1.96–2.87) | <0.001 | 1.94 (1.59–2.37) | <0.001 |
| Carico virale non prelevato prima del rilascio | 1,424 (22.9%) | 1,030 (72.3%) | 0.77 (0.61–0.97) | 0.029 | 0.71 (0.56–0.91) | 0.006 | 675 (47.4%) | 1.19 (0.96–1.47) | 0.117 | 1.18 (0.95–1.47) | 0.130 |
| Numero di comorbidità mediche | |||||||||||
| 0 | 3,874 (62.2%) | 2,872 (74.1%) | Referente | Referente | 1,818 (46.9%) | Referente | |||||
| 1 | 1,334 (21.4%) | 1,079 (80.9%) | 1.49 (1.17–1.90) | 0.001 | 1.29 (1.01–1.66) | 0.046 | 750 (56.2%) | 1.48 (1.21–1.83) | <0.001 | ||
| ≥2 | 1,019 (16.4%) | 844 (82.8%) | 1.73 (1.33–2.24) | <0.001 | 1.29 (0.96–1.74) | 0.096 | 599 (58.8%) | 1.64 (1.31–2.07) | <0.001 | ||
| Bisogno psichiatrico | |||||||||||
| Punteggio di gravità inferiore, non trattato | 2,853 (45.8%) | 2,146 (75.2%) | Referente | 1,353 (47.4%) | Referente | Referente | |||||
| Punteggio di gravità inferiore, trattato | 312 (5.0%) | 255 (81.7%) | 1.47 (0.97–2.23) | 0.069 | 199 (63.8%) | 2.06 (1.38–3.09) | <0.001 | 1.47 (0.97–2.21) | 0.068 | ||
| Punteggio di gravità più alto, non trattato | 1,166 (18.7%) | 889 (76.2%) | 1.04 (0.80–1.34) | 0.772 | 598 (51.3%) | 1.15 (0.91–1.45) | 0.233 | 1.36 (1.07–1.72) | 0.011 | ||
| Punteggio di gravità più alto, trattato | 1,896 (30.5%) | 1,505 (79.4%) | 1.28 (1.02–1.60) | 0.035 | 1,017 (53.6%) | 1.31 (1.08–1.59) | 0.006 | 1.07 (0.87–1.31) | 0.510 | ||
| Punteggio di gravità della dipendenza durante l’incarcerazione dell’indice‡‡ | |||||||||||
| 1–2 | 957 (15.7%) | 685 (71.6%) | Referente | 425 (44.4%) | Referente | ||||||
| 3 | 4,030 (66.0%) | 3,129 (77.6%) | 1.38 (1.07–1.79) | 0.013 | 2,110 (52.4%) | 1.38 (1.09–1.75) | 0.008 | ||||
| 4–5 | 1,118 (18.3%) | 874 (78.2%) | 1.44 (1.05–1.97) | 0.024 | 561 (50.2%) | 1.29 (0.96–1.73) | 0.091 | ||||
| Trattati per un disturbo da uso di oppioidi durante la carcerazione dell’indice | |||||||||||
| No | 6,209 (99.7%) | 4,779 (77.0%) | Referente | 3,152 (50.8%) | Referente | ||||||
| Sì | 18 (0.3%) | 16 (88.9%) | 2.17 (0.35–13.42) | 0.405 | 15 (83.3%) | 4.84 (0.71–33.10) | 0.108 | ||||
La VS è stata segnalata nel 50,9% dei periodi semestrali ammissibili(Tabella 3). Nei modelli GEE, le correlazioni indipendenti di VS per periodo di 6 mesi sono state: età > 45 anni, rischio di trasmissione legato all’IDU, avere un’assicurazione sanitaria, avere un breve periodo di incarcerazione dell’indice (≤30 giorni) seguito da un rilascio condizionato o vincolato, una maggiore percentuale di tempo di follow-up trascorso reincarcerato, la ricezione di servizi di gestione dei casi e il collegamento precoce alle cure. A differenza del RIC, i fattori disabilitanti per le VS sono stati il reincarceramento e una durata media della carcerazione (31-364 giorni) seguita da un rilascio incondizionato. VS è stato anche significativamente migliore per i rilasci più contemporanei e durante l’ultimo periodo di follow-up di 6 mesi dopo il rilascio dell’indice. La ricezione di ART, VS e l’elevato bisogno psichiatrico non trattato durante l’incarcerazione sono stati fattori di gravità necessari, ciascuno associato positivamente alla VS nel tempo.
Discussione
A nostra conoscenza, questa è una delle valutazioni più lunghe di RIC e VS in una vasta coorte di individui con HIV rilasciati dal carcere o dal carcere. Nonostante l’HIV sia una condizione cronica che richiede un trattamento a vita, i precedenti studi longitudinali del RIC nella popolazione generale non hanno tenuto conto del complesso impatto della carcerazione e delle vulnerabilità uniche che essa rappresenta per molti PLWH[8,11,14-16]. Collegando in modo completo più fonti di dati basati sulla CJ e sulla comunità, siamo stati in grado di seguire tutti i PLWH coinvolti nella CJ in tutto lo stato, compresi quelli reincarcerati. Abbiamo identificato i principali correlati dei risultati ottimali del trattamento dell’HIV e abbiamo scoperto che l’impatto del reincarceramento è complesso e dipende dal tempo trascorso nelle strutture e dalle condizioni di rilascio. Questi risultati offrono nuovi spunti di riflessione sulle potenziali strategie per migliorare il RIC e il VS nel PLWH coinvolto in CJ.
I tassi di RIC e VS sostenuti sono diminuiti significativamente nel tempo, con individui reincarnati che hanno dimostrato tassi di RIC più elevati rispetto agli individui che non sono stati reincarnati, in tutti e 3 gli anni. Il reincarceramento rappresenta probabilmente un reinserimento “forzato” nella cura, ma non è stato necessariamente associato alla VS stessa. Piuttosto, la durata del tempo trascorso in strutture carcerarie è stato associato con RIC e VS per 6 mesi e nel corso dei 3 anni di osservazione. Questi risultati parlano non solo del potenziale di incarcerazione per facilitare il reinserimento nella cura dell’HIV all’interno di un ambiente strutturato che può fornire cure e risorse appropriate[21,25,26], ma anche del potenziale di reincarcerazione per interrompere la cura dell’HIV. La stessa reincarcerazione è stata associata a risultati peggiori della VS, il che è coerente con la letteratura che mostra un’associazione tra incarcerazione, non aderenza dell’ART e insuccesso virologico[21,24,25]. I benefici a breve termine ottenuti durante l’incarcerazione sembrano essere superati dai danni a lungo termine che l’incarcerazione infligge alla salute fisica e mentale, specialmente dopo il rilascio[45].
Gli individui che non sono stati reincarcerati e che hanno dimostrato il RIC nella comunità hanno avuto tassi di VS significativamente più alti rispetto agli individui reincarcerati, sottolineando l’importanza di sostenere meglio il RIC basato sulla comunità attraverso l’espansione di risorse abilitanti come la gestione dei casi e l’assicurazione sanitaria e la minimizzazione della recidiva, che è dirompente sia dal punto di vista medico che sociale[46,47]. Questa constatazione è coerente con quella di un recente studio condotto in North Carolina e Rhode Island, che mostra che il PLWH rilasciato dalla prigione e mantenuto nella cura della comunità (senza essere reincarcerato) aveva tassi di VS simili a quelli del PLWH continuamente impegnato nella cura della comunità[48]. Le politiche di condanna, in particolare per reati legati alla droga o non violenti, dovrebbero essere modificate per incoraggiare la riabilitazione e l’impegno della CJ nella comunità e per facilitare l’accesso alle risorse post-rilascio, come il trattamento psichiatrico e il trattamento delle dipendenze, che migliorano la RIC e riducono la recidiva[49- 54].
L’impegno del PLWH nel continuum di cura dell’HIV durante e immediatamente dopo il rilascio ha un impatto significativo sulla RIC longitudinale. Le PLWH le cui VL sono state adeguatamente monitorate, a cui è stata prescritta l’ART, o che hanno raggiunto la VS prima del rilascio hanno avuto un migliore RIC nel tempo. Inoltre, il collegamento precoce alla cura (entro 2 settimane) dopo il rilascio è stato associato con RIC sostenuta 3 anni così come RIC e VS nel tempo. Paradossalmente, le prigioni/prigioni influenzano i risultati del trattamento longitudinale dell’HIV, specialmente quando le risorse della comunità sono inadeguate. Molti PLWH probabilmente beneficiano dei servizi basati sulla CJ come rete di sicurezza, a patto che questi servizi siano integrati, continui e allineino le priorità di salute e giustizia. Se i servizi carcerari e penitenziari sono completi e coordinati, le carceri e le carceri possono servire come “case di cura incentrate sul paziente” [55]. Nonostante queste opportunità, le cure disomogenee e spesso disarticolate fornite in contesti di CJ e le dannose conseguenze mediche e sociali, oltre all’eccessivo onere finanziario associato alla carcerazione di massa negli Stati Uniti, favoriscono il sostegno a sistemi sanitari comunitari integrati e meno costosi per migliorare l’assistenza ai malati di PLWH[45,54,56- 59].
Avere una breve incarcerazione di indice con successivo rilascio controllato è stato associato ad un aumento del RIC e del VS nel tempo rispetto alle incarcerazioni sia brevi che più lunghe con rilascio incondizionato. I PLWH con brevi incarcerazioni non possono perdere i loro legami sociali e medici con la comunità[60] e di conseguenza, con il supporto post-rilascio da parte della supervisione di CJ, possono reintegrarsi meglio nella comunità[58]. Il rilascio condizionato può anche facilitare il RIC fornendo un punto di accesso per le PLWH per impegnarsi in servizi sociali e medici, mentre le PLWH rilasciate su cauzione possono rappresentare una popolazione con maggiori risorse finanziarie o un supporto sociale che migliora la loro capacità di navigare nel sistema sanitario[29].
Negli studi randomizzati, i servizi di gestione dei casi di transizione per i PLWH incarcerati non sono migliori della pianificazione della dimissione prima del rilascio per migliorare il collegamento post-rilascio alla cura e alla conservazione[32,33,61]. All’interno di un sistema integrato carcerario/prigione, e quando è rivolto a coloro che ne hanno più bisogno, la gestione dei casi può richiedere un modello di erogazione di servizi differenziati che si rivolga al PLWH a più alto rischio di recidiva. L’erogazione di servizi differenziati è un approccio incentrato sul cliente che semplifica e indirizza i servizi chiave (ad esempio, l’assicurazione sanitaria e il trattamento per le dipendenze e i disturbi psichiatrici) necessari lungo il continuum HIV per ridurre gli oneri non necessari per il sistema sanitario[33,34,62]. In assenza di tali servizi, molteplici fattori di stress e barriere alla cura possono portare a ricadute dell’uso di sostanze, a comportamenti ad alto rischio e a un impegno sanitario non ottimale, come l’inadempienza all’ART, che minano la VS[63-65]. A differenza degli studi precedenti, i risultati di questo studio dimostrano che la gestione transitoria dei casi è un fattore abilitante chiave fortemente associato al RIC e alla VS. Nonostante il ruolo importante della gestione dei casi per facilitare l’assicurazione sanitaria e i servizi alla comunità per migliorare il RIC e la VS[32,65], la maggior parte dei PLWH (54,8%) non ha ricevuto questi servizi, e la copertura assicurativa sanitaria è rimasta bassa (56,3%) in 3 anni di follow-up. Ciò indica l’urgente necessità di ampliare l’offerta di servizi di gestione dei casi sia durante che dopo la transizione verso la comunità.
Quando RIC e VS non sono migliorati in modo significativo nonostante le numerose visite di case management, è probabile che questi PLWH avessero molteplici e gravi esigenze mediche e sociali. Pertanto, l’effetto positivo del case management può essere mascherato dalla maggiore necessità di base di coloro che hanno ricevuto questi servizi rispetto a coloro che non sono stati indirizzati a ricevere il case management. A differenza del Connecticut, la maggior parte degli stati interrompe le prestazioni assicurative durante l’incarcerazione[62], con risultati qui a sostegno della necessità di riesaminare le polizze che promuovono la continuazione, la riattivazione o la potenziale nuova iscrizione all’assicurazione prima del rilascio.
A differenza degli studi precedenti[20,56], il rischio di trasmissione IDU e l’elevato bisogno psichiatrico correlato alla VS nel tempo. Mentre l’IDU e il bisogno psichiatrico non erano associati con la frequenza di utilizzo della gestione transitoria dei casi, tali individui potrebbero aver ricevuto un’ulteriore gestione psichiatrica dei casi per collegarli e mantenerli in trattamento per i disturbi psichiatrici o per l’uso di sostanze, il che potrebbe aver migliorato la VS. Inoltre, alcuni PLWH con un’anamnesi di IDU sono morti precocemente durante il follow-up, anche per overdose di droghe[66], il che ha limitato la nostra capacità di valutare chiaramente il ruolo dell’IDU attuale o passato sugli esiti del trattamento longitudinale dell’HIV.
Altri limiti dello studio includevano dati limitati relativi allo stato post-rilascio e ai disturbi psichiatrici e all’uso di sostanze. I punteggi di dipendenza e di gravità psichiatrica sono stati i nostri migliori indicatori per le comorbidità che potenzialmente hanno un impatto sulla RIC nella comunità. Inoltre, non siamo stati in grado di misurare completamente le brevi fluttuazioni dello stato dell’assicurazione.
Tra i punti di forza dello studio c’è la capacità di seguire sia gli individui che sono stati reincarcerati che quelli che non lo sono stati, per un periodo di tempo prolungato, e di tenere conto di molti fattori che sono cambiati nel tempo, tra cui lo stato di salute dell’assicurazione sanitaria. Invece di utilizzare i dati relativi alle ricariche su prescrizione o alle visite in clinica per approssimare RIC e VS, i nostri risultati sono stati costruiti utilizzando dati biologici affidabili e sistematicamente riportati e hanno utilizzato definizioni standardizzate, generalizzabili e clinicamente giustificabili di RIC e VS. Definire i dati VL mancanti come dati che indicano di essere fuori cura e di non avere VS può avere risultati distorti, ma è una convenzione analitica standardizzata che fornisce stime prudenti[40,41,67], dato che una percentuale molto piccola di PLWH può essersi spostata fuori dallo stato e non è stata misurata completamente nonostante gli ampi sforzi del CTDPH per il controllo incrociato dei database interstatali. Infine, abbiamo ridotto al minimo le tipiche sfide di collegamento dei database attraverso l’uso di database completi (a parte i dati di gestione dei casi psichiatrici), variabili affidabili per la corrispondenza individuale e gestori di database CTDPH con una notevole esperienza nel collegamento dei dati.
Nonostante alcune limitazioni, questo studio è, a nostra conoscenza, uno dei primi a identificare in modo estensivo i correlati di RIC longitudinale e VS per tutti i PLWH in un’impostazione di CJ, descrivendo e contabilizzando contemporaneamente il complesso impatto della carcerazione. Il RIC diminuisce notevolmente dopo la scarcerazione, ma diversi fattori chiave sono correlati con il miglioramento del RIC e della VS dopo la scarcerazione, tra cui la fornitura di cure per l’HIV durante l’incarcerazione, l’assicurazione sanitaria, la gestione del caso e il collegamento precoce alle cure dopo la scarcerazione. Mentre il reincarceramento e la liberazione condizionale facilitano l’impegno nelle cure per alcuni PLWH, i nostri risultati indicano fortemente che le strategie che riducono la recidiva e supportano il RIC a livello comunitario produrranno risultati migliori rispetto all’utilizzo del reincarceramento come meccanismo per promuovere il RIC in questa popolazione. Il miglioramento del RIC e della VS, tuttavia, richiederà dei cambiamenti nelle politiche, tra cui l’espansione dell’assicurazione sanitaria attraverso nuove iscrizioni ed evitando la sospensione; l’espansione e l’orientamento della gestione dei casi di transizione verso coloro che sono a rischio di recidiva e di esiti sanitari negativi; l’allineamento della supervisione della comunità (cioè la libertà vigilata e la libertà vigilata) con l’assistenza sanitaria, promuovendo la continuazione delle cure per l’HIV, i disturbi psichiatrici e le dipendenze (che spesso richiedono un’assicurazione sanitaria) per evitare la recidiva; e lo screening e il trattamento dei disturbi psichiatrici e dell’uso di sostanze, e la continuazione di questi trattamenti dopo il rilascio. Tali cambiamenti di politica influenzeranno probabilmente positivamente i risultati del trattamento dell’HIV, riducendo al contempo le conseguenze negative dell’incarcerazione di massa, specialmente per le minoranze razziali/etniche negli Stati Uniti.
Informazioni di supporto
References
- AIDSinfo. US Department of Health and Human Services: Washington (DC); 2018. Publisher Full Text
- Crawford TN. Poor retention in care one-year after viral suppression: a significant predictor of viral rebound. AIDS Care. 2014; 26(11):1393-9. DOI | PubMed
- Mugavero MJ, Westfall AO, Cole SR, Geng EH, Crane HM, Kitahata MM. Beyond core indicators of retention in HIV care: missed clinic visits are independently associated with all-cause mortality. Clin Infect Dis. 2014; 59(10):1471-9. DOI | PubMed
- Tripathi A, Youmans E, Gibson JJ, Duffus WA. The impact of retention in early HIV medical care on viro-immunological parameters and survival: a statewide study. AIDS Res Hum Retroviruses. 2011; 27(7):751-8. DOI | PubMed
- Shah M, Perry A, Risher K, Kapoor S, Grey J, Sharma A. Effect of the US National HIV/AIDS Strategy targets for improved HIV care engagement: a modelling study. Lancet HIV. 2016; 3(3):e140-6. DOI | PubMed
- Skarbinski J, Rosenberg E, Paz-Bailey G, Hall HI, Rose CE, Viall AH. Human immunodeficiency virus transmission at each step of the care continuum in the United States. JAMA Intern Med. 2015; 175(4):588-96. DOI | PubMed
- amfAR. amfAR: New York; 2016. Publisher Full Text
- Ulett KB, Willig JH, Lin HY, Routman JS, Abroms S, Allison J. The therapeutic implications of timely linkage and early retention in HIV care. AIDS Patient Care STDS. 2009; 23(1):41-9. DOI | PubMed
- Westergaard RP, Hess T, Astemborski J, Mehta SH, Kirk GD. Longitudinal changes in engagement in care and viral suppression for HIV-infected injection drug users. AIDS. 2013; 27(16):2559-66. DOI | PubMed
- Yehia BR, Rebeiro P, Althoff KN, Agwu AL, Horberg MA, Samji H. Impact of age on retention in care and viral suppression. J Acquir Immune Defic Syndr. 2015; 68(4):413-9. DOI | PubMed
- Rebeiro P, Althoff KN, Buchacz K, Gill J, Horberg M, Krentz H. Retention among North American HIV-infected persons in clinical care, 2000–2008. J Acquir Immune Defic Syndr. 2013; 62(3):356-62. DOI | PubMed
- Giordano TP, Hartman C, Gifford AL, Backus LI, Morgan RO. Predictors of retention in HIV care among a national cohort of US veterans. HIV Clin Trials. 2009; 10(5):299-305. DOI | PubMed
- Rowan SE, Burman WJ, Johnson SC, Connick E, Reirden D, Daniloff E. Engagement-in-care during the first 5 years after HIV diagnosis: data from a cohort of newly HIV-diagnosed individuals in a large US city. AIDS Patient Care STDS. 2014; 28(9):475-82. DOI | PubMed
- Colasanti J, Kelly J, Pennisi E, Hu YJ, Root C, Hughes D. Continuous retention and viral suppression provide further insights into the HIV care continuum compared to the cross-sectional HIV care cascade. Clin Infect Dis. 2016; 62(5):648-54. DOI | PubMed
- Fleishman JA, Yehia BR, Moore RD, Korthuis PT, Gebo KA. Establishment, retention, and loss to follow-up in outpatient HIV care. J Acquir Immune Defic Syndr. 2012; 60(3):249-59. DOI | PubMed
- Crepaz N, Tang T, Marks G, Mugavero MJ, Espinoza L, Hall HI. Durable viral suppression and transmission risk potential among persons with diagnosed HIV infection: United States, 2012–2013. Clin Infect Dis. 2016; 63(7):976-83. DOI | PubMed
- Glaze LE, Kaeble D. Bureau of Justice Statistics: Washington (DC); 2014. Publisher Full Text
- Dolan K, Wirtz AL, Moazen B, Ndeffo-Mbah M, Galvani A, Kinner SA. Global burden of HIV, viral hepatitis, and tuberculosis in prisoners and detainees. Lancet. 2016; 388(10049):1089-102. DOI | PubMed
- Spaulding AC, Seals RM, Page MJ, Brzozowski AK, Rhodes W, Hammett TM. HIV/AIDS among inmates of and releasees from US correctional facilities, 2006: declining share of epidemic but persistent public health opportunity. PLoS ONE. 2009; 4(11):e7558. DOI | PubMed
- Bulsara SM, Wainberg ML, Newton-John TRO. Predictors of adult retention in HIV care: a systematic review. AIDS Behav. 2018; 22(3):752-64. DOI | PubMed
- Westergaard RP, Kirk GD, Richesson DR, Galai N, Mehta SH. Incarceration predicts virologic failure for HIV-infected injection drug users receiving antiretroviral therapy. Clin Infect Dis. 2011; 53(7):725-31. DOI | PubMed
- Lim S, Harris TG, Nash D, Lennon MC, Thorpe LE. All-cause, drug-related, and HIV-related mortality risk by trajectories of jail incarceration and homelessness among adults in New York City. Am J Epidemiol. 2015; 181(4):261-70. DOI | PubMed
- Pai NP, Estes M, Moodie EE, Reingold AL, Tulsky JP. The impact of antiretroviral therapy in a cohort of HIV infected patients going in and out of the San Francisco county jail. PLoS ONE. 2009; 4(9):e7115. DOI | PubMed
- Milloy MJ, Kerr T, Buxton J, Rhodes T, Guillemi S, Hogg R. Dose-response effect of incarceration events on nonadherence to HIV antiretroviral therapy among injection drug users. J Infect Dis. 2011; 203(9):1215-21. DOI | PubMed
- Palepu A, Tyndall MW, Chan K, Wood E, Montaner JS, Hogg RS. Initiating highly active antiretroviral therapy and continuity of HIV care: the impact of incarceration and prison release on adherence and HIV treatment outcomes. Antivir Ther. 2004; 9(5):713-9. PubMed
- Meyer JP, Cepeda J, Wu J, Trestman RL, Altice FL, Springer SA. Optimization of human immunodeficiency virus treatment during incarceration: viral suppression at the prison gate. JAMA Intern Med. 2014; 174(5):721-9. DOI | PubMed
- Milloy MJ, Montaner JS, Wood E. Incarceration of people living with HIV/AIDS: implications for treatment-as-prevention. Curr HIV/AIDS Rep. 2014; 11(3):308-16. DOI | PubMed
- Meyer JP, Cepeda J, Springer SA, Wu J, Trestman RL, Altice FL. HIV in people reincarcerated in Connecticut prisons and jails: an observational cohort study. Lancet HIV. 2014; 1(2):e77-84. DOI | PubMed
- Baillargeon J, Giordano TP, Rich JD, Wu ZH, Wells K, Pollock BH. Accessing antiretroviral therapy following release from prison. JAMA. 2009; 301(8):848-57. DOI | PubMed
- Baillargeon JG, Giordano TP, Harzke AJ, Baillargeon G, Rich JD, Paar DP. Enrollment in outpatient care among newly released prison inmates with HIV infection. Public Health Rep. 2010; 125(Suppl 1):64-71. PubMed
- Montague BT, Rosen DL, Sammartino C, Costa M, Gutman R, Solomon L. Systematic assessment of linkage to care for persons with HIV released from corrections facilities using existing datasets. AIDS Patient Care STDS. 2016; 30(2):84-91. DOI | PubMed
- Loeliger KB, Altice FL, Desai MM, Ciarleglio MM, Gallagher C, Meyer JP. Predictors of linkage to HIV care and viral suppression after release from jails and prisons: a retrospective cohort study. Lancet HIV. 2018; 5(2):e96-106. DOI | PubMed
- Althoff AL, Zelenev A, Meyer JP, Fu J, Brown SE, Vagenas P. Correlates of retention in HIV care after release from jail: results from a multi-site study. AIDS Behav. 2013; 17(Suppl 2):S156-70. DOI | PubMed
- Spaulding AC, Messina LC, Kim BI, Chung KW, Lincoln T, Teixeira P. Planning for success predicts virus suppressed: results of a non-controlled, observational study of factors associated with viral suppression among HIV-positive persons following jail release. AIDS Behav. 2013; 17(Suppl 2):S203-11. DOI | PubMed
- Subramanian Y, Khan MN, Berger S, Foisy M, Singh A, Woods D. HIV outcomes at a Canadian remand centre. Int J Prison Health. 2016; 12(3):145-56. DOI | PubMed
- Health Resources and Services Administration. Health Resources and Services Administration: Rockville (MD); 2015. Publisher Full Text
- Bratzler DW, Normand SL, Wang Y, O’Donnell WJ, Metersky M, Han LF. An administrative claims model for profiling hospital 30-day mortality rates for pneumonia patients. PLoS ONE. 2011; 6(4):e17401. DOI | PubMed
- Lindenauer PK, Bernheim SM, Grady JN, Lin Z, Wang Y, Wang Y. The performance of US hospitals as reflected in risk-standardized 30-day mortality and readmission rates for medicare beneficiaries with pneumonia. J Hosp Med. 2010; 5(6):E12-8. DOI | PubMed
- Hu YW, Kinsler JJ, Sheng Z, Kang T, Bingham T, Frye DM. Using laboratory surveillance data to estimate engagement in care among persons living with HIV in Los Angeles County, 2009. AIDS Patient Care STDS. 2012; 26(8):471-8. DOI | PubMed
- Cohen SM, Hu X, Sweeney P, Johnson AS, Hall HI. HIV viral suppression among persons with varying levels of engagement in HIV medical care, 19 US jurisdictions. J Acquir Immune Defic Syndr. 2014; 67(5):519-27. DOI | PubMed
- Centers for Disease Control and Prevention. Centers for Disease Control and Prevention: Atlanta; 2011.
- Committee for Medicinal Products for Human Use. European Medicines Agency: London; 2010.
- Gelberg L, Andersen RM, Leake BD. The Behavioral Model for Vulnerable Populations: application to medical care use and outcomes for homeless people. Health Serv Res. 2000; 34(6):1273-302. PubMed
- Chen NE, Meyer JP, Avery AK, Draine J, Flanigan TP, Lincoln T. Adherence to HIV treatment and care among previously homeless jail detainees. AIDS Behav. 2013; 17(8):2654-66. DOI | PubMed
- Wildeman C, Wang EA. Mass incarceration, public health, and widening inequality in the USA. Lancet. 2017; 389(10077):1464-74. DOI | PubMed
- Morenoff JD, Harding DJ. Incarceration, prisoner reentry, and communities. Annu Rev Sociol. 2014; 40:411-29. DOI | PubMed
- McNeil R, Kerr T, Coleman B, Maher L, Milloy MJ, Small W. Antiretroviral therapy interruption among HIV postive people who use drugs in a setting with a community-wide HIV treatment-as-prevention initiative. AIDS Behav. 2017; 21(2):402-9. DOI | PubMed
- Costa M, Montague BT, Solomon L, Sammartino C, Gutman R, Zibman C. Assessing the effect of recent incarceration in prison on hiv care retention and viral suppression in two states. J Urban Health. 2018; 95(4):499-507. DOI | PubMed
- Wilton G, Stewart LA. Outcomes of offenders with co-occurring substance use disorders and mental disorders. Psychiatr Serv. 2017; 68(7):704-9. DOI | PubMed
- Kesten KL, Leavitt-Smith E, Rau DR, Shelton D, Zhang W, Wagner J. Recidivism rates among mentally ill inmates: impact of the Connecticut Offender Reentry Program. J Correct Health Care. 2012; 18(1):20-8. DOI | PubMed
- Tracy K, Burton M, Nich C, Rounsaville B. Utilizing peer mentorship to engage high recidivism substance-abusing patients in treatment. Am J Drug Alcohol Abuse. 2011; 37(6):525-31. DOI | PubMed
- Colins O, Vermeiren R, Vahl P, Markus M, Broekaert E, Doreleijers T. Psychiatric disorder in detained male adolescents as risk factor for serious recidivism. Can J Psychiatry. 2011; 56(1):44-50. DOI | PubMed
- Wilson AB, Draine J, Hadley T, Metraux S, Evans A. Examining the impact of mental illness and substance use on recidivism in a county jail. Int J Law Psychiatry. 2011; 34(4):264-8. DOI | PubMed
- Schmitt J, Warner K, Gupta S. Center for Economic and Policy Research: Washington (DC); 2010. Publisher Full Text
- Miller WL. Patient-centered medical home (PCMH) recognition: a time for promoting innovation, not measuring standards. J Am Board Fam Med. 2014; 27(3):309-11. DOI | PubMed
- Altice FL, Kamarulzaman A, Soriano VV, Schechter M, Friedland GH. Treatment of medical, psychiatric, and substance-use comorbidities in people infected with HIV who use drugs. Lancet. 2010; 376(9738):367-87. DOI | PubMed
- Springer SA, Spaulding AC, Meyer JP, Altice FL. Public health implications for adequate transitional care for HIV-infected prisoners: five essential components. Clin Infect Dis. 2011; 53(5):469-79. DOI | PubMed
- Haney C.. US Department of Health and Human Services: Washington (DC); 2001.
- McVay D, Schiraldi V, Ziedenberg J. Justice Policy Institute: Washington (DC); 2004. Publisher Full Text
- Desmond M.. Disposable ties and the urban poor. Am J Sociol. 2012; 117(5):1295-335. DOI
- Booker CA, Flygare CT, Solomon L, Ball SW, Pustell MR, Bazerman LB. Linkage to HIV care for jail detainees: findings from detention to the first 30 days after release. AIDS Behav. 2013; 17(Suppl 2):S128-36. DOI | PubMed
- FamiliesUSA. FamiliesUSA: Washington (DC); 2016. Publisher Full Text
- Luther JB, Reichert ES, Holloway ED, Roth AM, Aalsma MC. An exploration of community reentry needs and services for prisoners: a focus on care to limit return to high-risk behavior. AIDS Patient Care STDS. 2011; 25(8):475-81. DOI | PubMed
- Haley DF, Golin CE, Farel CE, Wohl DA, Scheyett AM, Garrett JJ. Multilevel challenges to engagement in HIV care after prison release: a theory-informed qualitative study comparing prisoners’ perspectives before and after community reentry. BMC Public Health. 2014; 14:1253. DOI | PubMed
- Yehia BR, Stephens-Shields AJ, Fleishman JA, Berry SA, Agwu AL, Metlay JP. The HIV care continuum: changes over time in retention in care and viral suppression. PLoS ONE. 2015; 10(6):e0129376. DOI | PubMed
- Loeliger KB, Altice FL, Ciarleglio MM, Rich KM, Chandra DK, Gallagher C. All-cause mortality among people with HIV released from an integrated system of jails and prisons in Connecticut, USA, 2007-14: a retrospective observational cohort study. Lancet HIV. 2018. DOI | PubMed
- Edelman EJ, Tate JP, Fiellin DA, Brown ST, Bryant K, Gandhi N. Impact of defined clinical population and missing data on temporal trends in HIV viral load estimation within a health care system. HIV Med. 2015; 16(6):346-54. DOI | PubMed
Fonte
Loeliger KB, Meyer JP, Desai MM, Ciarleglio MM, Gallagher C, et al. (2018) Retention in HIV care during the 3 years following release from incarceration: A cohort study. PLoS Medicine 15(10): e1002667. https://doi.org/10.1371/journal.pmed.1002667





